Чем грозит обширный инфаркт. Причины и последствия обширного инфаркта миокарда
Переносят заболевание на ногах, однако, до определённого времени, пока болезнь не даст осложнения. Если некоторые формы инфаркта хорошо поддаются лечению, то обширная грозит больному летальным исходом.
Можно ли его избежать? Да, если знать о факторах риска и лечении обширного инфаркта миокарда всё.
Особенности болезни
Обширный инфаркт, пожалуй, самая опасная форма патологии. Если при мелкоочаговой форме кровоток нарушается в небольших участках сердца, то при обширной охватывается большая площадь сердечной мышцы. По статистике, мужчины сострадают инфарктом примерно в 4 раза чаще, чем женщины.
После обширного инфаркта миокарда больным могут дать третью группу инвалидности, если они теряют трудоспособность, или у них остаются симптомы . В некоторый случаях больным полагается бессрочная инвалидность, если дальнейшее лечение имеет неблагоприятный прогноз.
Классификация и формы
Обширный сам по себе является формой инфаркта миокарда, поэтому специфической классификации не имеет. Заболевание классифицируют по локализации, так, чаще всего обширная форма инфаркта миокарда поражает:
- переднюю стенку левого желудочка сердца;
- межжелудочковую перегородку;
- заднюю стенку миокарда;
Выделяют и несколько стадий состояния:
- острейшая - до 2 час. от начала инфаркта;
- острая - до 10 сут. от начала инфаркта;
- подострая - с 10 сут. до 8 мес.;
- период рубцевания - примерно с 8 недели до 6 мес.;
Также патология может протекать с отёком лёгких или без него, что случается чаще. Про симптомы и первые признаки обширного инфаркта читайте ниже.
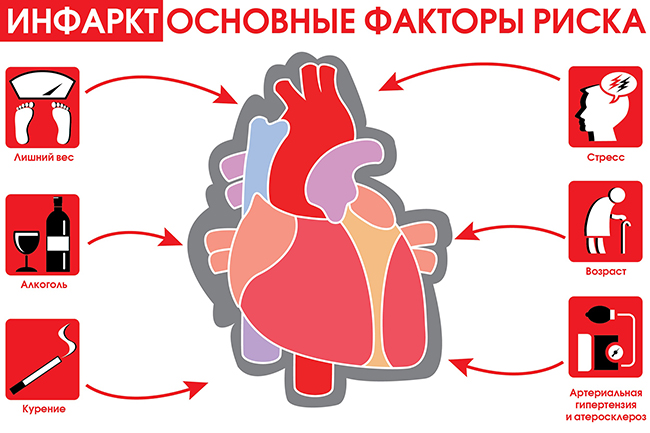
Причины обширного инфаркта миокарда
Главная причина возникновения инфаркта - атеросклеротические бляшки, которые образовываются из-за одноимённого заболевания атеросклероза. Атеросклеротические бляшки сужают сосуды, что приводит к недостаточному току крови и недостатку кислорода в сердце.
Можно выделить несколько факторов риска, которые многократно повышают риск проявления инфаркта. Наиболее агрессивный фактор - курение, поскольку оно само по себе сужает сосуды. Не менее серьёзными факторами можно считать употребление алкоголя и генетическую расположенность, к другим же можно отнести:
- сахарный диабет;
- ишемию;
- хронические болезни почек;
Также к факторам риска можно отнести ожирение второй степени.
Симптомы
Симптоматика во многом зависит от локализации поражения и стадии заболевания. Показательным симптомом считается боль в области грудины, которая иррадиирует в лопатки, плечо, нижнюю челюсть, может приводить к онемению левой руки. Боль имеет сжимающий и острый характер, не купируется нитроглицерином.
Обычно, инфаркту сопутствуют:
- кашель;
- одышка;
- посинение кожных покровов;
- холодный пот;
- сердечная астма, если имеет место отёк лёгких;
При поражении задней стенки могут появляться симптомы отравления: изжога, рвота, диарея, боль в области живота. В очень редких случаях инфаркт может переноситься практически бессимптомно, или же с нетипичной симптоматикой, например, в правой руке.
О том, каким должно быть питание при возникновении обширного инфаркта миокарда, расскажет виде ниже:
Диагностика
Поставить первичный диагноз врач может ещё при первом посещении его больным, поскольку инфаркт миокарда имеет характерные для состояния симптомы. Сперва доктор собирает анамнез жалоб и жизни, выясняя, когда пациент начал чувствовать боль, что сопровождает эти состояния, имеет ли пристрастия к вредным привычкам и жирной пище. Далее пациент проходит физикальный осмотр и аускультацию, где оценивается оттенок кожи, а также выявляются шумы в сердце и лёгких, выясняется АД и пульс.
Уже на основе этих исследований врач назначает симптоматическое лечение, которое чаще всего оказывается верным, и назначает дальнейшие, уже аппаратные, обследования, например:
- Общий ан-з мочи. Помогает выявить сопутствующие патологии и осложнения заболевания.
- Общий ан-з крови. Помогает определить повышение скорости оседания эритроцитов и обнаружить лейкоцитоз.
- Биохимический ан-з крови. Необходим, чтобы определить наличие у пациента факторов риска, способствующих развитию миокарда, например, повышенное содержание холестерина, сахара и триглицеридов.
- Исследования ферментов крови, которые выявляют наличие в крови белковых ферментов. Эти ферменты высвобождаются из-за разрушения клеток сердца на фоне инфаркта.
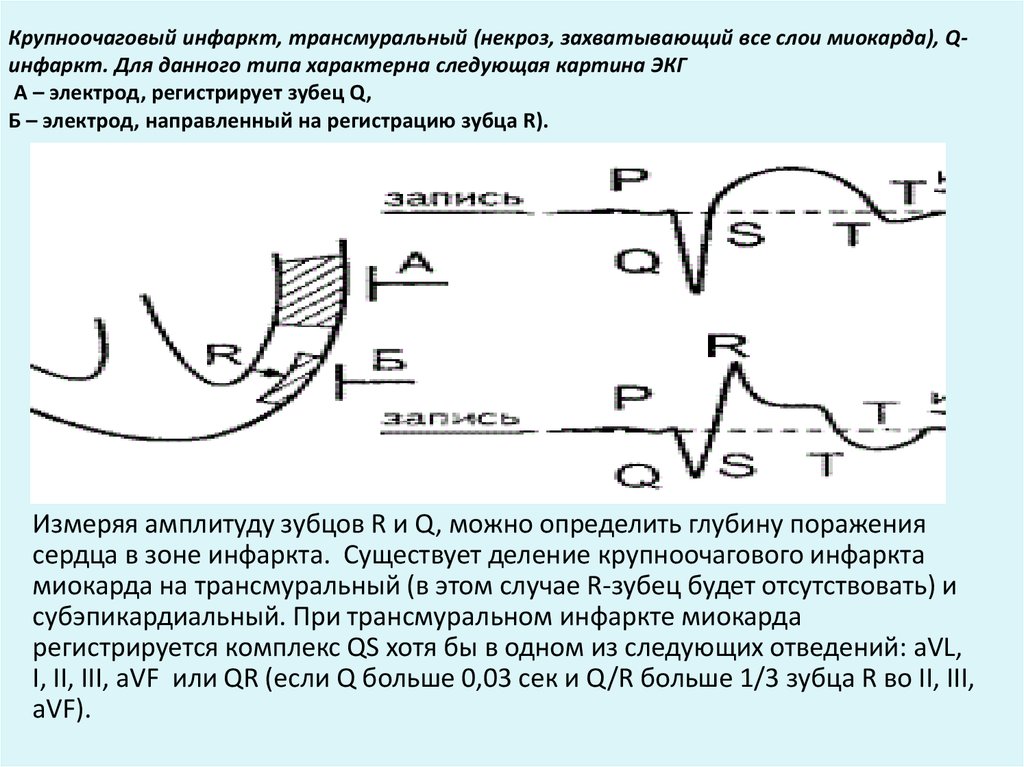
- ЭКГ. Основополагающее исследование, поскольку не только подтверждает наличие инфаркта, но и показывает его локализацию, обширность и давность течения.
- ЭхоКГ. Необходима для оценки состояния сосудов, а также размеров и структуры сердца.
- Коагулограмму. Нужна для подбора оптимальных доз лекарственных препаратов.
- Рентген груди. Показывает состояние аорты, наличие осложнений инфаркта.
- Коронарографию. Определяет локализацию и место сужения артерии.
В зависимости от наличия осложнений, сопутствующих патологий, а также аппаратуры в больнице, больной может пройти и другие исследования. Например, дорогое МСКТ, визуализирующее сердечную мышцу полностью.
Лечение
Лечение обширного инфаркта проводится в стационаре, поскольку за состоянием больного необходимо следить постоянно. На первых этапах лечение состоит в сочетании медикаментозного метода с терапевтическим.
Однако лекарственной терапии часто бывает недостаточно, поэтому требуется хирургическое вмешательство.
Терапевтическое
 Основа терапии - ограничение любой двигательной активности.
Пациент должен соблюдать покой как в физическом плане, так и эмоциональном, поскольку обратное может ухудшить течение заболевания.
Основа терапии - ограничение любой двигательной активности.
Пациент должен соблюдать покой как в физическом плане, так и эмоциональном, поскольку обратное может ухудшить течение заболевания.
На время всего лечения рекомендовано с ограниченным потреблением животных жиров, алкоголя, соли и кофеина. Особое место в диетическом питании отводится продуктам, способствующим восстановлению организма, то есть злаковым культурам, рыбе, нежирному мясу, овощам и фруктам.
При необходимости пациенту могут давать кислород через маску.
Медикаментозное
Лекарственная терапия направлена на стабилизацию состояния пациента и предотвращение развития осложнений. Для этого применяются
- Аспирин, Плавикс, Тиклопедин и схожие по действию препараты, которые активирует приток крови к поражённому участку.
- Наркотические и ненаркотические анальгетики для снятия болевой симптоматики.
- Лидокаин, Амиодарон и аналоги для устранения .
- Антикоагулянты для предотвращения .
- Тромболитики для рассасывания тромбов.
Хорошую эффективность показали антагонисты кальция и бета-адреноблокаторы. О том, какие типы операции проводят при обширном инфаркте, читайте ниже.
Операция
Обширный инфаркт часто плохо отвечает на лекарственную терапию. В этом случае пациенту назначается:
- Коронарная ангиопластика, которая предполагает установку стента в сосуд для поддержания нормального просвета в нём.
- Аортокоронарное шунтирование. Сложная операция, при которой создаётся мост из здоровой вены, обеспечивающий оптимальную доставку крови выше сужения.
Иногда операции также не дают положительного эффекта и поражение начинает развиваться и осложняться. В таких случаях показана пересадка сердца.
О том, как проводится стенирование при обширном инфаркте миокарда, можно судить по следующему видеоролику:
Профилактика заболевания
Профилактические меры направлены на предотвращение развития заболеваний сердца. Для этого:
- , которое увеличивает риск развития инфаркта почти на 50%.
- Сформируйте режим дня и отдыха, в котором на сон будет отводиться не менее 7 часов.
- Ограничьте объём животных и растительных жиров в рационе.
- Ешьте больше белковых продуктов, бобов, фруктов, нежирного мяса и рыбы.
- Занимайтесь физкультурой и кардиоупражнениями.
Если храпите но ночам, проверьте, не страдаете ли вы апноэ. Для этого можно посетить любой центр сна.
Наряду с вышеперечисленным, необходимо постоянно контролировать АД и уровень холестерина и понижать показатели при увеличении.
О том, как может сложиться жизнь после обширного инфаркта миокарда, и каковы последствия для сердца, читайте далее.
Осложнения
 Обширный инфаркт часто даёт осложнения даже при своевременном лечении. Среди них можно выделить:
Обширный инфаркт часто даёт осложнения даже при своевременном лечении. Среди них можно выделить:
- локальную некротизацию и рубцевание тканей левого желудочка;
- разрыв миокарда в месте инфаркта;
- аритмии;
- воспаления в серозной оболочке сердца;
- аутоиммунные осложнения;
- отёк лёгких при обширном инфаркте миокарда;
- образование тромбов, тромбоэмболия;
Могут наблюдаться и неспецифические осложнения, связанные с нарушением кровообращения. О том, сколько живут после реанимации обширного инфаркта миокарда, и каков вообще прогноз при его последствиях, читайте ниже.
Прогноз
Прогноз на лечение обширного инфаркта миокарда крайне неблагоприятный.
- При этой форме выживает чуть больше 50% пациентов.
- При этом более 10% не проживают больше года и умирают от осложнений заболевания.
Статистика усреднённая, поскольку в больничных условиях летальность очень мала, однако, многие пациенты просто не доживают до и .
О том, как оказать доврачебную помощь при обширном инфаркте миокарда, расскажет видеосюжет ниже:
В подавляющем большинстве случаев последствия обширного инфаркта миокарда сказываются в виде серьезных нарушений работы двух жизненно важных органов. Не трудно догадаться, что одним из них является сердце (на его долю приходится самый большой процент возможных осложнений).
- частичная утрата способности сердечной мышцы сокращаться должным образом;
- недостаточность левожелудковая в острой форме проявления или, говоря другими словами, кардиогеныый шок;
- локальная некротизация или рубцевание ткани левого желудочка (аневризма);
- разрыв миокарда;
- сердечная аритмия;
- развитие воспалительных процессов в области серозной оболочки сердца;
- выход из строя митрального клапана;
- осложнение инфаркта миокарда аутоиммунного характера.
Что касается легких, то здесь возможные следующие варианты развития сценария:
- отек;
- закупорка тромбами легочной артерии или одной из ее ветвей (тромбоэмболия).
Признаки обширного инфаркта
Типичный признак заболевания представляет собой резкую, режущую боль в загрудинной области. Она имеет свойство отдавать в левую руку и проявлять себя там, в виде покалывания. Бывает и так, что вместо боли, а может и наряду с ней, человек испытывает сильный дискомфорт в районе груди: ощущение, при котором кажется, что грудную клетку кто – то с силой пытается сжать. Болевой очаг в ряде случаев распространяется на шею, челюсть, горло, левую лопатку или эпигастральную область. Все эти симптомы встречаются, как правило, при ангиозной (наиболее распространенной) форме недуга.
Другие виды инфаркта не так распространенны и встречаются в природе с частотой не более десяти процентов из ста. Многие из них сопровождаются атипичными признаками. Так, к примеру, при гастралгическом проявлении болезни волнообразная боль локализуется в верхней области живота. У больного появляется тошнота, понос, икота, спонтанные позывы на дефекацию. А вот астматическая форма характеризуется сильной одышкой. При цереброваскулярной — человека мучают сильные головокружения, нередко заканчивающиеся потерей сознания.
Примечательно, что инфаркт иногда протекает совершенно безболезненно. Заподозрить неладное помогут следующие моменты:
- нарушение сна;
- депрессия;
- тяжесть в грудной клетке;
- повышенное потоотделение.

Что такое обширный инфаркт миокарда — схема
Особенности диагностики
Первичное заключение о том, что у больного случился обширный инфаркт миокарда, делается на основе описанных в предыдущем разделе признаков. Для того, чтобы окончательно убедиться в правильности диагноза, необходимо провести ряд более глубоких исследований.
Таких как:
- ЭКГ как способ выявить отклонения в работе сердца;
- анализ крови для проверки в первые несколько часов после инфаркта, не повысился ли уровень миоглобулина или КФК; спустя пару суток – ЛДГ соответственно;
- ЭхоКГ с целью определить сокращается ли левый желудочек так как надо;
- коронография, позволяющая подтвердить или исключить факт закупорки сердечных сосудов.
Конкретный список анализов, из которых будет состоять диагностика, зависит от особенностей индивидуального случая.

Один из эффективных методов диагностики — ЭКГ
Меры по восстановлению после инфаркта
Человеку, перенесшему обширный инфаркт миокарда, реабилитацию придется проходить в течение продолжительного времени. Она обычно состоит из регулярных визитов к врачу и курса медикаментозного лечения, направленного на приведение в норму работы сердца.
Избежать осложнений поможет:
- отказ от вредных привычек: сигареты, алкоголь, наркотики;
- прогулки на свежем воздухе;
- лечебная физкультура;
- здоровое питание, основанное на нежирных сортах мяса, морепродуктах, овощах, фруктах;
- соблюдение режима.
Скорая помощь
Последствия инфаркта будут менее разрушительными, если больному вовремя окажут первую помощь:
- уложат в горизонтальное положение, а под язык положат таблетку нитроглицерина и аспирина;
- дополнительно дадут таблетку анальгина или же баралгина/ валокардин либо корвалол/ оротат калия или панангин;
- сделают горчичник на область сердца.
Мероприятия, направленные на реанимацию, должны быть начаты как можно раньше.
Какие могут быть последствия у обширного инфаркта?
Обширный инфаркт, последствия которого возникают и развиваются в виде некоторых опасных заболеваний, это одна из форм проявления ишемической болезни сердца. При данном недуге степень кислородного голодания в сердечной мышце достигает особенно значительной степени, что вызывает в соответствующем участке миокарда необратимые структурные изменения с последующей заменой поврежденной части сердечной мышцы соединительным рубцом.

Инфаркт миокарда: разновидности
Следует отметить, что, в зависимости от места расположения некроза, инфаркт может иметь такие формы:
- трансмуральный (вся толщина миокарда на пораженном участке охвачена некрозом);
- изолированный (некроз отдельных частей: сосочковых мышц, перегородки между желудочками);
- обширный (некроз значительной части миокарда);
- смешанный (обширный трансмуральный и т.д.).
Необходимо сказать, что если некротический участок сердечной мышцы при обширном инфаркте занимает значительную площадь, то может возникнуть острая недостаточность левого сердечного желудочка, кардиогенный шок и смерть. Прогноз при инфаркте миокарда в этом случае неблагоприятен и зависит от быстроты начала и эффективности оказания врачебной помощи.
Обширный инфаркт миокарда и его последствия
- аритмии;
- кардиосклероза постинфарктного;
- аутоиммунного постинфарктного синдрома;
- сердечной недостаточности;
- аневризмы сердца;
- тромбоэмболии легочных артерий.
Причем аневризма сердца относится к ранним осложнениям (последствиям) инфаркта сердечной мышцы обширного типа, а все остальные вышеперечисленные последствия – к поздним.
Ранние последствия обширного инфаркта миокарда
Как уже отмечалось ранее, к ранним последствиям обширного инфаркта миокарда относится, в частности, аневризма сердца, которая представляет собой патологическое выпирание стенки сердечной мышцы в месте, где ее толщина минимальна. Зачастую аневризма сердца возникает как осложнение после трансмурального обширного инфаркта. Нередко аневризма располагается в стенке левого сердечного желудочка. Имеет место также аневризма, расположенная в перегородке желудочков сердца, выпирающая в правый сердечный желудочек, кровяное давление в котором имеет меньшее значение, чем в левом желудочке. Образование такого вида аневризмы, как последствия обширного инфаркта, приводит к отекам, асциту, недостаточности правого сердечного желудочка, увеличению печени. Аневризма бывает острой и хронической.
Это заболевание способствует развитию других более поздних последствий: аритмии и сердечной недостаточности.
Поздние последствия инфаркта миокарда обширного типа
 Спустя некоторое время после инфаркта миокарда, примерно с четвертых суток болезни, на месте некроза начинается образование рубца, которое заканчивается спустя полгода от момента возникновения заболевания. Таким образом, возникает постинфарктный кардиосклероз – стойкое, рубцового характера изменение в части миокарда, остающееся на месте произошедшего некроза на всю жизнь. Кардиосклеротический рубец носит очаговый характер и состоит из соединительной ткани, которая по своему строению не обладает проводимостью и не может выполнять сократительные функции. Чем больше размер такого рубца, тем более возможным становится нарушение сердечного ритма и развитие сердечной недостаточности.
Спустя некоторое время после инфаркта миокарда, примерно с четвертых суток болезни, на месте некроза начинается образование рубца, которое заканчивается спустя полгода от момента возникновения заболевания. Таким образом, возникает постинфарктный кардиосклероз – стойкое, рубцового характера изменение в части миокарда, остающееся на месте произошедшего некроза на всю жизнь. Кардиосклеротический рубец носит очаговый характер и состоит из соединительной ткани, которая по своему строению не обладает проводимостью и не может выполнять сократительные функции. Чем больше размер такого рубца, тем более возможным становится нарушение сердечного ритма и развитие сердечной недостаточности.
В случае расположения даже незначительных очагов соединительной рубцовой ткани в системе нервной проводимости сердца возникают аритмии и расстройство внутрисердечной проводимости нервных импульсов.
Рассматривая последствия инфаркта миокарда, следует сказать, что на почве постинфарктного кардиосклероза зачастую возникает мерцательная аритмия, представляющая собой сбои и расстройства ритма сокращений сердечной мышцы. Причем в случае мерцательной аритмии сокращения предсердий являются частичными, а импульсы поступают к желудочкам нерегулярно и лишь какая-то их часть продуцирует сокращения. Этот вид аритмии может быть постоянным или развиваться в виде пароксизмов (приступов). Данное заболевание крайне негативно сказывается на кровообращении организма и требует постоянного врачебного наблюдения, особенно при тяжелом поражении миокарда желудочков и значительной частоты сокращений сердечной мышцы.
 При появлении флеботромбоза органов таза и нижних конечностей, обусловленного преклонным возрастом пациента и долговременным нахождением в статичном положении лежа, развивается еще одно последствие обширного инфаркта – окклюзия (тромбоэмболия, закупорка) легочных артерий. Закупорка артерий легких представляет собой внезапную окклюзию артериальных сосудов (ветвей) или легочного ствола тромбом, который образовался в правом желудочке сердца или в венозных сосудах большого круга кровообращения. По степени поражения выделяют:
При появлении флеботромбоза органов таза и нижних конечностей, обусловленного преклонным возрастом пациента и долговременным нахождением в статичном положении лежа, развивается еще одно последствие обширного инфаркта – окклюзия (тромбоэмболия, закупорка) легочных артерий. Закупорка артерий легких представляет собой внезапную окклюзию артериальных сосудов (ветвей) или легочного ствола тромбом, который образовался в правом желудочке сердца или в венозных сосудах большого круга кровообращения. По степени поражения выделяют:
- тромбоэмболию сегментарных и долевых артериальных сосудов (ветвей) легких;
- массивную окклюзию легочных артериальных сосудов (тромбоэмболия ствола и главных ветвей легочных артерий);
- закупорку мелких ветвей легочных артериальных сосудов.
Последствиями окклюзии является:
- падение легочного газообмена;
- повышение давления в малом круге кровообращения;
- возрастание нагрузки на правый желудочек сердца.
При окклюзии артерий ствола легких нередко возникает острая дыхательная недостаточность и остановка сердца.
Еще одним последствием обширного инфаркта является сердечная недостаточность, представляющая собой снижение перекачивающей (насосной) функции сердца и, как следствие, возникновение недостаточности кровообращения.
Заболевание сердечной недостаточностью развивается и как прямое следствие инфаркта миокарда, и как последствие появления и развития аневризмы сердца или кардиосклероза. Выделяют две формы заболевания: левожелудочковая и правожелудочковая недостаточности. Скорость развития болезни обуславливает и классификацию сердечной недостаточности: здесь выделяют хроническую и острую формы. Следствием острой формы сердечной недостаточности является отек легких и сердечная астма, а следствием хронической формы (в зависимости от стадии) – уменьшение сердечного выброса, а также сердечная астма и т.д.
Следует отметить, что спустя две-четыре недели после обширного инфаркта может возникнуть такое заболевание, как постинфарктный аутоиммунный синдром. Это процесс воспаления аллергического характера, поражающий плевру, суставы, перикард и т.д. Данный синдром проявляется как реакция на антитела, образуемые пораженной некрозом мышцей сердца. Зачастую аутоиммунный постинфарктный синдром развивается в форме воспалительного поражения серозной оболочки миокарда, сопровождаемого лихорадкой.
Также одновременно может развиться полиартрит, плеврит, пневмония. Это заболевание имеет рецидивирующее течение. Прогноз при лечении благоприятный.
Что такое обширный инфаркт задней стенки сердца?
 Что представляет собой обширный инфаркт задней стенки сердца? Как его распознать и какие симптомы он имеет? Почему так важно быстро диагностировать недуг и вовремя госпитализировать больного? Какие инфаркт миокарда задней стенки последствия может иметь?
Что представляет собой обширный инфаркт задней стенки сердца? Как его распознать и какие симптомы он имеет? Почему так важно быстро диагностировать недуг и вовремя госпитализировать больного? Какие инфаркт миокарда задней стенки последствия может иметь?
Различают две формы инфарктов, по масштабу поражения стенок сердца: это мелкоочаговая форма и обширная форма инфаркта. Обширная форма инфаркта любой локализации называется также трансмуральным инфарктом. Обширный инфаркт задней стенки сердца характерен нарушением кровотока, а следовательно и нарушением поступления кислорода и питательных средств в достаточно большие участки сердечных мышц. При мелкоочаговом инфаркте такое нарушение локализируется только в отдельных участках сердца.
Причинами обширного инфаркта задней стенки сердца могут стать стрессы, эмоциональные перенапряжения, патологии в сердечной работе и кровеносной системе. Также на развитие недуга могут повлиять наличие лишнего веса, отсутствие двигательной активности, курение, злоупотребление спиртными напитками, резкое неожиданное для организма физическое напряжение и гипертония.
Передне перегородочный инфаркт миокарда – это другой вид инфаркта, но с ним необходимо обязательно ознакомится, и знать, чем он характерен.
Инфаркт миокарда задней стенки: последствия и осложнения
Обширный инфаркт задней стенки сердца развивается довольно быстро, протекает тяжело, к тому же перекидывается между желудочками по задней стенке, при этом поражая большие участки сердечной мышцы. Инфаркт задней стенки значительно труднее диагностировать. При вскрытии достаточно часто обнаруживаются рубцы или же острый инфаркт миокарда задней стенки, даже если данные ЭКГ не показывали наличие такой патологии.
Признаками обширного инфаркта задней стенки сердца могут быть: сильная боль в области сердца, которая передается в конечности, нижнюю челюсть, в области желудка и загрудинную область. Во время приступа больной испытывает чувство страха, появляется чувство опасности, беспокойства. Особенностью же инфаркта задней стенки сердца является то, что достаточно часто он протекает вовсе бессимптомно.
Наиболее опасными являются крупноочаговые инфаркты передней стенки мышцы. Инфаркт миокарда задней стенки последствия имеет менее ощутимые, однако рубец остается на всю жизнь и даст о себе знать организму, однако ощутимых признаков наблюдаться не будет. Мелкоочаговая форма инфаркта миокарда задней стенки последствия оставит наименее ощутимые, по сравнению с любой другой формой инфаркта. Таким образом, ее можно будет обнаружить лишь вследствие вскрытия или детального исследования сердца на ЭКГ.
Прогноз болезни будет зависеть во многом от формы болезни и особенностей организма больного. О каких-либо серьезных последствиях способен судить лишь лечащий врач, однако, нарушения функционирования сердечно-сосудистой системы, нарушения ритма и другие признаки болезни сердца будут сопровождать больного до конца жизни.
Многие заболевания, связанные с сердечно–сосудистой системой являются патологией, которая во многих случаях протекает скрытно. Опасный момент часто возникает внезапно. Если в такой ситуации больному быстро не оказать первую медицинскую помощь, он может умереть. Чтобы узнать об обширном инфаркте подробнее – читайте далее.
Сколько живут после инфаркта
Обширный инфаркт миокарда – это болезнь, при которой происходит внезапное закупоривание артерии и мгновенно прекращается поступление крови к сердечной мышце (что приводит к ее гибели). Данная патология занимает по своей распространенности 3 место во всем мире.
Благодаря современной медицине, усовершенствованному оборудованию и своевременному хирургическому вмешательству, инфаркт миокарда подвластен лечению.
После приступа, идет длительный процесс реабилитации. На месте гибели сердечной мышцы образуется рубец, который не будет функционировать, как прежде. Сердце восстановится, но это зависит от того, как сильно была повреждена миокарда. Для отсутствия сильных последствий, необходимо начать лечение при первых подозрительных признаках. После первого инфаркта, повышается риск повторного появления приступа. При этом следующий инфаркт будет иметь серьезные и опасные последствия. Процесс реабилитации после инфаркта длится всю жизнь.
Он заключается в следующем:
- Прием медикаментов;
- Здоровый образ жизни;
- Возврат к трудовой деятельности;
- Восстановление физической работы;
- Соблюдение диеты;
- Частое посещение врача;
- Прогулки на свежем воздухе;
- Прием ацетилсалициловой кислоты.

Лечение обширного инфаркта происходит в стационаре под строгим наблюдением специалистов. Терапия начинается с устранения болевых ощущений. Обычно делают уколы с наркотическими анальгетиками. Для того, чтобы зона некроза не увеличивалась. Например, внутривенно вводят сульфат морфина. Далее больному дают кислород. Ведь на фоне приступа появляется сердечная недостаточность и нарушение дыхания. В обязательном порядке назначается аспирин, а также препараты, разрушающие тромб. Например, Анистреплаз. Иногда удаление тромба происходит хирургическим путем.
Шансы выжить и последствия обширного инфаркта
Специалисты пришли к выводу, что человек, который перенес инфаркт, имеет продолжительность жизни, зависящий от того, как продолжается реабилитация, от ее характера. Статистика показывает, что, если первый месяц прошел хорошо, то шанс прожить год увеличивается на 80%, 5 лет – на 70%. По истечению 10 лет после приступа сердце выглядит до такой степени хорошо, что отличий от здорового органа мало. Но сколько конкретно времени можно прожить, ни один прогноз не ответит.
Обширный инфаркт миокарда проявляется такими признаками, как:
- Сильные боли в области груди;
- Боли, которые отдают в область лопаток, шеи и правое плечо;
- Отдышка;
- Аритмия и тошнота;
- Плохое самочувствие после небольших нагрузок;
- Возможны галлюцинации и апатия;
- Понижение температуры;
- Появление холодного липкого пота;
- Сильная слабость;
- Нарушение сердечной работы: либо сильное биение сердца, либо слабое, перебои в пульсе.
После инфаркта происходит повреждение миокарды. Из–за этого нарушается сердечный ритм. Начинается падение артериального давления и оттек легких. После перенесенного приступа сердечная мышца становится настолько слабой, что может произойти ее разрыв.

После обширного инфаркта на сердце появляется рубец.
Из–за него, сердце плохо сокращается и появляется сердечная недостаточность. Образуются аневризма и сердечные тромбы. Шансы выжить после инфаркта миокарда зависят от его размера, нарушения функций. Наступление смерти в течение месяца составляет 2%.
Последствия после обширного инфаркта
Конечно, это зависит от вовремя проведенного лечения и приема лекарственных препаратов. Продолжительность жизнь после приступа во многом зависит от правильно проведенной реабилитации. Но, не один специалист не даст точного ответа, по поводу отведенного срока жизни после перенесенного обширного инфаркта. 19% больных живут не больше 5 лет после приступа. Смерть наступает из–за повторного инфаркта или из–за возникших осложнений. Пережить их невозможно. Последствия после обширного инфаркта всегда тяжелые. Ведь данное заболевание легким не является.
Исход после инфаркта обычно заключается в следующем:
- Аритмия;
- Образование тромбов;
- Аневризма;
- Плеврит;
- Паралич;
- Оттек легких;
- Сердечная астма;
- Нарушение речи;
- Перикардит.
Во избежание повторных приступов, необходимо искоренить симптомы. Возможный повтор инфаркта – это 90 дней и год спустя. После обширного инфаркта, иногда образуется разрыв сердца, что приводит к смерти. Иногда возникает кардиогенный шок, который выражается падением давления, обмороками, аневризмой.

При таком шоке, кровь в нужном количестве не поступает к сердцу, и возникает передний инфаркт.
Часто возникает такое опасное осложнение, как легочный оттек. Он сопровождается хрипами, альвеолярным оттеком с одышкой, розовой пеной изо рта, кашлем (кашель при этом глубокий с мокротой). После такого умирает около 20% больных. Перенести кардиогенный шок бывает невозможно. Кроме перечисленных осложнений, иногда возникает митральная недостаточность клапана, тромбоэмболия, нарушение сердечного ритма, тахикардия и брадикардия.
Что такое обширный инфаркт миокарда и его причины
Обширный инфаркт миокарда – это опасное патологическое заболевание сердца, которое появляется из–за большие нехватки крови и тромба в венечной артерии. Такая форма обширного инфаркта требует быстрой скорой помощи. Смерть (некроз) сердечных стенок полностью зависит от перекрытия артерии и длительности самого приступа.
Обширный инфаркт бывает 2 видов:
- Первый вид. Инфаркт передней стенки сердца.
- Второй вид. Инфаркт задней стенки сердца.
2 этих вида всегда начинаются с левого желудочка органа. Обширный инфаркт возникает вследствие определенных факторов. Болезнь коронарной артерии – основная причина инфаркта миокарда. (атеросклероз). В пожилом возрасте момент возникновения приступа увеличивается в разы. Гипертония, которая приводит к уплотнению стенок артерий – по этой причине сердечной мышце не хватает кислорода.

Курение – данная вредная привычка способствует сужению сосудов.
Неактивный жизненный образ приводит к появлению лишнего веса, диабета. Они в свою очередь являются причинами возникновения атеросклероза и гипертонии. Актуально воспаление сердечных артерий, врожденные пороки, артериальные гематомы, травмы и повреждения током.
Стадии инфаркта
Обширный инфаркт – это некроз сердечных тканей. Патологическое заболевание, при котором около 35% больных людей погибает.
Выделяют 5 стадий данной патологии:
- Продромальная. Длится она от нескольких часов до нескольких недель. При данной стадии, увеличивается стенокардия. Стенокардия – это приступы внезапной боли в грудной области, из–за которой происходит не хватка крови в миокарде.
- Острейшая. Длится она от 20 мин до 2 ч. За это время происходит некроз сердечной мышцы.
- Острая. Длится она от 2 дней до 2 недель. Некроз миокарды продолжается, после чего появляется миомаляция тканей.
- Подострая. Длится от 1 до 2 месяцев. Во время этой стадии, происходит рубцевание мышцы.
- Постинфарктная. На данной стадии рубец продолжает формироваться дальше. Сердечная мышца подстраивается под новые условия функционирования.
Данные стадии обширного инфаркта имеют различные признаки и по–разному выглядят на ЭКГ. Поэтому специалистам не составляет труда поставить верный диагноз, а значит, стадию обширного инфаркта.
Что такое обширный инфаркт сердца (видео)
В заключении необходимо отметить, что обширный инфаркт – заболевание смертельно опасное. И хорошим лечением будет предупреждение болезни. Нельзя допустить возникновения признаков и симптомов инфаркта. Поэтому необходимо соблюдать определенные правила, а именно: здоровый образ жизни, отказ от вредных привычек, правильное питание. Как подсказывают некоторые отзывы, для многих – это тяжело сделать. Смерть от инфаркта – самая распространенная во всем мире.
Многие люди совершенно уверены в том, что инфаркт может быть даже у самого здорового человека, разумеется, это не так. Дело в том, что такой недуг имеет медленную тенденцию к формированию, когда он достигает своего пика, то необходима правильно оказанная первая помощь, если это не сделать, то велика вероятность смертельного исхода. Так что, нужно знать, что представляет собой обширный инфаркт миокарда и какие шансы человек имеет к выживанию после него. И очень важно понимать, что даже обширный инфаркт миокарда не является приговором.
Что такое обширный инфаркт? Когда наступает такая патология, то прежде всего отмирают мышечные ткани сердца, а это получается не редко от того, что определенный участок сердца плохо снабжается кровью, то есть это чревато развитием инфаркта миокарда мелкоочагового типа. То есть осложнения для сердца могут самыми сильными. А если случается полный тканевый нефроз, то болезнь уже приобретает обширную форму, что требует принятия мер экстренного характера, в противном случае летальный исход неизбежен.
- Подвержение недугу задней стенки миокарда, когда поражается коронарная правая артерия, что приводит к поистине тяжелым последствиям. Такая форма недуга отличается особыми чертами - симптоматика чаще всего не имеет яркого выражения, то есть недуг проходит в бессимптомном режиме. И это очень плохо, так как даже самая современная диагностическая аппаратура не имеет возможности выявить порой такой недуг. Здесь нужен специалист, который очень хорошо разбирается в таких патологиях, он сможет точно поставить диагноз, что позволит назначить результативное лечение.
- Поражение передней стенки, такая форма является самой распространенной, как правило здесь все дело в закупорке стенки переднего типа левого желудочка, которая отвечает за кровяное снабжение.
- Недуг крупно-очагового типа, когда клетки начинают стремительно отмирать по всей мышце сердца. Если говорить о том, какой процент смертей после инфаркта передней стенки, то умирает треть больных.
Если говорить о причинах такого недуга, то они такие:
- гипертония артериального типа;
- атеросклероз сердечно-сосудистого типа;
- наличие стенокардии.
В группе риска находятся люди, которые перешагнули 60-летний рубеж, люди с лишним весом, страдающие недугами эндокринной системы, с большим содержанием в организме холестерина и люди, которые курят и пьют большое количество алкогольных напитков. Чаще страдают от такого недуга представительно сильной половины человечества. Очень плохо, что большое количество трудоспособных людей ведут малоподвижный нездоровый образ, если все это помножить на плохую экологию, то становится понятно, почему такая отрицательная тенденция растет.
Настоятельно рекомендуется тем людям, у которых диагностирован сахарный диабет, обращать на состояние своего сердца самое пристальное внимание. Дело в том, что именно у такой категории людей, инфаркт задней стенки чаще всего не имеет никакой симптоматики.
Если наблюдаются первые признаки разрыва миокарда, то действовать необходимо четко, ясно и без волнения:
- первым делом нужно приложить все усилия для успокоения больного;
- дать обезболивающие лекарственные препараты, здесь подходит нитроглицерин и валидол;
- быстро вызвать скорую медицинскую помощь;
- если человек упал в обморок, голова должна быть запрокинута, если его рвет, то голову нужно повернуть на бок;
- не стоит оставлять человека одного, пока не приехала медицинская бригада.

Какие появляются симптомы
Очень важно принять меры, когда появляются первые признаки заболевания, тогда можно сохранить человеку жизнь и существенно снизить риск возникновения разного рода осложнений. Если наблюдается такая аномалия, как инфаркт передней стенки миокарда, то здесь имеется не один этап, причем, каждый из них характеризуется своими признаками:
- промежуток предынфарктного типа, он может быть 2 часа, а может быть и 2 недели. При этом наблюдаются стенокардические приступы, которые повторяются часто;
- начинает отмирать ткань, что сопровождается болевыми ощущениями жгучего, сдавливающего типа, в за грудине также сильно болит. Боль отдается в левой руке, а ещё человек начинает испытывать панический страх, что также является признаком болезни. Если речь идет о стенокардии, то во время приступов нужно принять нитроглицерин, а вот, если это инфаркт, то здесь такие средства бессильны. Однако, болевые ощущения не единственный признак, у человека сильно кружится голова, сильно выделяется пот, он может даже в обморок упасть. Если речь идет о поражении задней стенки, то здесь ощущаются признаки инфекции кишечного типа - человека начинает тошнит и рвать, могут быть желудочные рези. Не часто, но бывает так, что болевые ощущения отдаются в правой руке. Особую опасность такая патология представляет для людей, больных сахарным диабетом, так как они просто могут не почувствовать симптомов, поскольку окончания нервного типа на раздражители внешнего характера проявляют плохую реакцию;
- что касается промежутка острого типа, то его можно наблюдать пару недель. При этом та мышечная ткань, которая подверглась поражению, погибает, что вызывает повышение температуры тела и вызов лихорадочного состояния. А ещё начинает подниматься артериальное давление, начинается одышка, голова сильно кружится. Тем не менее, недели через полторы все приходит в норму, в том числе и артериальное давление;
- промежуток подострого типа характеризуется рубцеванием отмерших тканей, а патологические признаки сходят на нет. Так что, здесь негативные последствия возникают довольно редко;
- когда начинается стадия постинфарктного типа, то сердце уже приспособилось к изменениям, которые в нем произошли. Если говорить о признаках, которые начинают беспокоить человека после приступа, то это аритмия, стенокардия, а также мучает одышка.

Какими могут быть осложнения
Если говорить о том, какими могут быть последствия и каковы шансы человека остаться в живых, то здесь все зависит от того, какова тяжесть приступа, индивидуальные характеристики организма, и как быстро человеку была оказана помощь.
Первичные признаки осложнений:
- наличие аритмии;
- наличие сердечной недостаточности в острой форме, кровяная циркуляция сбивается, что крайне отрицательно сказывается на жизненно важных органах;
- аорта на месте инфаркта разрывается.
Есть и признаки осложнений более позднего периода:
- сосудистые стенки покрываются тромбами;
- сердечная недостаточность в хронической форме, что представляет серьезную опасность, так как сердце в нормальном режиме функционировать не может, что становится причиной недостатка кислорода, которое испытывают жизненно важные органы;
- после того, как минуло 2 месяца, начинается сосудистая аневризма в хронической форме, причем выпуклость уже зарубцевывается, что препятствует нормальному функционированию органа;
- может быть кардиосклероз, так как погибшие ткани мышцы сердца начинают заменяться тканями соединительного типа.
Надо отметить, что все эти осложнения можно эффективно лечить, если это сделать вовремя и правильно, то самочувствие больного значительно улучшится. Если же не предпринимать никаких мер, то сердце может остановится.
Лечение медикаментозного типа
Если начинается лечебная терапия медикаментозного типа, то очень важно придерживаться следующих условий:
- постельный режим нужно соблюдать длительное время;
- необходимо, чтобы пациент всегда был психоэмоционально спокоен;
- питаться нужно по специально разработанной диете;
- необходимо регулярно следить за состоянием всех жизненно важных органов.
Если инфаркт задней стенки миокарда выявить своевременно, то вылечить его вполне возможно. Для этого используются медикаментозные препараты, которые способствуют предотвращению появления симптомов недуга, что приводит к нормализации самочувствия больного и приводит в норму состояние кровеносных сосудов.

Методы лечения хирургическим путем
Не редко бывает так, что патологию вылечить медикаментозными средствами не представляется возможным, тогда доктор принимает решение об оперативном вмешательстве, здесь может быть 2 типа операций:
- Сосуды коронарного типа подвергаются ангиопластике, при этом используется метод стентирования, то есть в артерию устанавливается стент, чтобы в ней поддерживался искусственный просвет;
- Шунтирование коронарного типа. Такая хирургическая операция отличается повышенной сложностью, из здоровой вены следует создать своеобразный мост, которые обеспечивает поток крови естественным образом.
Однако, далеко не всегда и хирургическая операция позволяет добиться положительных результатов, тогда необходимо принимать меры экстренного характера, а именно осуществлять трансплантацию сердца. Это, если последствия такой обширный инфаркт показывает такие, что ничего другого сделать уже нельзя.
Меры профилактического характера
Не смотря на все ужасные последствия, не стоит считать, что после такой патологии нормальной жизни приходит конец. Разумеется, образ жизни уже никогда не будет прежним, однако, полноценная жизнь вполне возможна, если придерживаться определенны правил, которые разрабатывались опытными специалистами:
- посещение стационара в целях профилактики разного рода осложнений должно стать обязательным, также необходимо регулярно полностью обследоваться, все предписания медицинского характера должны выполняться в полном объеме;
- надо регулярно принимать ацетилсалициловую кислоту;
- никаких вредных привычек, вроде курения и потребления спиртных напитков быть не должно в принципе;
- надо как можно больше гулять на свежем воздухе;
- каждый день необходимо выполнять лечебные гимнастические упражнения;
- питаться нужно сбалансировано, соли должно быть меньше, также как и жиров.
О мониторинге болезни
Обширный инфаркт последствия и шансы выжить - вот что волнует большое количество людей. Если говорить о прогнозах подобной патологии, то остаются жить примерно половина человек. Около 10 процентов пострадавших умирают очень быстро, так как их организм просто не смог справится с последствиями такой страшной патологии. Тут очень важно отметить, что если больной находится в стационарных условиях, то шансы выжить значительно возрастают, но беда в том, что большое количество людей умирает дома, ещё до приезда бригады скорой помощи. Также высок уровень смертности в результате постинфарктных последствий.
Конечно, вопрос о том, сколько потом проживет человек, очень актуальный. Но ответить на него сложно. Здесь все зависит от самых разных факторов - состояния общего здоровья человека, степени тяжести недуга, насколько четко больной выполняет врачебные рекомендации, возраст человека. Необходимо питаться соответствующим образом, вести правильный образ жизни, подвергать организм умеренным физическим нагрузкам, тогда шансы прожить как можно дольше существенно возрастают.
Многие люди разных возрастов и половой принадлежности страдают от сердечно-сосудистых заболеваний. Часто они протекают в латентной (скрытой) стадии. Например, пациенты долгие годы могут даже не подозревать о развитии ишемии сердца, на фоне которой может возникнуть инфаркт миокарда. Что представляет собой такая патология, почему возникает, кто находится в группе риска? Какие симптомы указывают на развитие инфаркта? Рассмотрим ответы на эти вопросы в статье.
Инфаркт – это патологическое состояние, при котором происходит отмирание (некроз) тканей сердечной мышцы. Он возникает вследствие обострения ишемической болезни. После перенесения инфаркта сердце уже не может работать в прежнем режиме. Поврежденные клетки замещаются соединительной тканью (рубцевание), которая не обладает эластичностью, что мешает сердечной мышце нормально сокращаться.
Чаще всего некротический процесс наблюдается в левом желудочке, поскольку эта часть сердца имеет повышенную нагрузку. Но могут быть затронуты также правый желудочек и предсердия.
Как развивается обширный инфаркт? Такая аномалия охватывает все слои сердца. При этом омертвевший участок достигает достаточно больших размеров (до 10 см). Развитие патологии связано с нарушением кровоснабжения сердца. Почему это происходит? Чтобы случился ОИМ, должна произойти закупорка коронарных артерий холестериновой бляшкой или тромбом (сгусток крови). В результате у человека случается приступ. Он имеет несколько этапов:
Если пациенту при возникновении инфаркта не помочь, все может закончиться смертельным исходом, что случается в 15% случаев. Эта патология – основная причина преждевременной смерти.
По каким причинам возникает?
Инфаркт в большинстве случаев возникает на фоне ишемической болезни сердца. Главные причины такого заболевания – атеросклероз, а также тромбоэмболия. Атеросклероз – это полная или частичная закупорка крупных сосудов жировыми бляшками.
Когда в организме человека повышается уровень вредного холестерина, он начинает откладываться на сосудистых стенках. При их скоплении происходит уменьшение просвета артерий, а также их закупорка. При тромбоэмболии сосуды закупориваются тромбами. Но результат один: кровь не может попасть к сердцу и наступает гипоксия сердечной мышцы.

Существует несколько факторов, способствующих возникновению ОИМ. Среди них:
- Врожденные аномалии крупных сосудов.
- Наличие злокачественного новообразования в сердце. Опухоль может частично или полностью закрыть просвет коронарного сосуда.
- Воспаление в коронарных сосудах.
- Образование гематомы в области сердца.
- Внесердечные опухоли, которые могут давать метастазы в коронарные артерии.
- Механические травмы, электрическое поражение.
- Послеоперационные состояния. Часто после хирургического вмешательства на сердце остаются рубцы, а в сосудах образуются тромбы, что влечет за собой негативные последствия.
Некоторые люди предрасположены к развитию инфаркта. В группе риска находятся пациенты, которые страдают от таких болезненных состояний:

Также возникновению патологии способствует малоподвижный образ жизни. Чаще всего ее диагностируют у взрослых пациентов, особенно у мужчин старше 40 лет. Женщины до наступления менопаузы защищены особыми гормонами – эстрогенами.
Классификация и симптоматика
Классификация инфаркта происходит по нескольким критериям. Например, по локализации очага некроза, анатомии поражения, течению и стадии развития. Наибольшее значение имеет определение патологии в зависимости от объема поражения. При этом разделяют крупноочаговый и мелкоочаговый инфаркты.
Крупноочаговый
Это инфаркт, когда происходит обширное поражение сердечных клеток, что приводит к их некрозу и замещению соединительной тканью. При такой патологии происходит полное перекрытие крупных коронарных артерий. Для нее характерны следующие симптомы:
Часто на фоне приступа человек ощущает страх, панику. Иногда могут наблюдаться нетипичные признаки – боль в желудке, кашель, отекание лица и конечностей, галлюцинации и судороги. В некоторых случаях возникает стертая бессимптомная форма.
Мелкоочаговый инфаркт
Такая патология имеет некоторые особенности, которые отличают его от крупноочагового инфаркта. Среди них:
- неполное перекрытие сосудистой стенки;
- поступление в сердце небольшой порции крови;
- закупориваются мелкие коронарные артерии.

При таком поражении очаг некроза будет значительно меньше. Для такого состояния характерны симптомы инфаркта, но они могут быть не так явно выражены. Например, болевой синдром сводится к ощущению дискомфорта в области грудины, у человека наблюдается общая слабость, вялость, беспокойство, иногда появляются приступы тошноты и рвоты.
Терапевтические методы
При возникновении опасных симптомов следует срочно вызвать врачей. До их приезда необходимо оказать больному первую помощь:
- Обеспечить доступ свежего воздуха. Для этого открывают окна в помещении или выносят человека на улицу. Сдавливающую одежду или другие предметы (шарф, галстук) нужно снять.
- Посадить больного или уложить его, слегка подогнув ноги.
- Для купирования боли можно дать Нитроглицерин и Аспирин.
- Успокоить человека.
Лечение в условиях стационара предполагает снятие болевого синдрома и восстановление проходимости пораженного сосуда. Боль необходимо срочно купировать, поскольку зона некроза разрастается (реакция симпатической нервной системы). Если Нитроглицерин не помогает, то больному вводят наркотические анальгетики (Морфин или Метоклопрамид).
Восстановления проходимости сосудов можно добиться двумя способами:
- Медикаментозный. Если в сосуде обнаружен тромб, то его можно разрушить при помощи специальных препаратов. При тромболитической терапии используют такие лекарства: Альтеплаза, Стрептокиназа, Урокиназа, Гепарин.
- Хирургический. При этом используют коронарное шунтирование или ангиопластику. Такие процедуры проводят в условиях стационара под общим наркозом.
Также важно для достижения быстрого терапевтического эффекта в первые минуты устранить чувство паники и страха у больного. С этой целью ему дают транквилизаторы (Диазепам, Реланиум).
Реабилитация
После перенесения обширного инфаркта пациенту требуется реабилитация (восстановление). При этом рекомендуют:

Прогнозы
Обширный инфаркт всегда имеет негативные последствия. Чаще всего у больного наблюдается нарушение ритма сердца (тахикардия, брадикардия, аритмия), мерцание предсердий, тромбоэмболия, аневризмы.
Даже если пациенту оказана надлежащая помощь, у него могут возникнуть осложнения, которые приводят к необратимым последствиям. Среди них:
- разрыв сердечной мышцы (всегда заканчивается смертью);
- кардиогенный шок;
- отек легких.

При таких последствиях шансы выжить минимальные. Прогнозы после инфаркта зависят от многих факторов:
- степени поражения миокарда;
- возраста пациента;
- наличия признаков сердечной недостаточности;
- проблем с артериальным давлением.
Обширный инфаркт случается на фоне ишемической болезни сердца под воздействием провоцирующих факторов. Он приводит к некрозу сердечных клеток, что негативно отражается на его деятельности.
Лечение направлено на снятие болевого синдрома и восстановление проходимости артерий. Продолжительность жизни при такой патологии варьируется от нескольких месяцев до нескольких лет. Если больной будет придерживаться рекомендаций врача, вести правильный образ жизни, принимать необходимые лекарства, то это увеличивает продолжительность и повышает качество его жизни.





