Ako nahradiť antihistaminiká. Antialergické tablety
Alergia je metlou XXI storočia. Ochorenie, ktorého prevalencia v posledných desaťročiach najmä vo vyspelých krajinách sveta prudko narastá, zostáva stále nevyliečiteľná. Svetové štatistiky, ktoré ukazujú počet ľudí trpiacich rôznymi prejavmi alergickej reakcie, narážajú aj na tú najodvážnejšiu predstavivosť. Posúďte sami: alergickou nádchou trpí ročne 20 % populácie, 6 % je nútených držať diétu a brať tabletky na alergiu, asi 20 % obyvateľov sveta pociťuje príznaky atopickej dermatitídy. Nemenej pôsobivé sú čísla, ktoré odrážajú počet ľudí trpiacich ešte závažnejšími patológiami alergického pôvodu. V závislosti od krajiny pobytu asi 1-18% ľudí nemôže normálne dýchať v dôsledku astmatických záchvatov. Život ohrozujúci anafylaktický šok má alebo v minulosti zažilo približne 0,05 – 2 % populácie.
S alergickými prejavmi sa teda stretáva najmenej polovica populácie a sústreďuje sa prevažne v krajinách s rozvinutým priemyslom, a teda v Ruskej federácii. Zároveň pomoc alergikov, bohužiaľ, nepokrýva všetkých Rusov v núdzi, čo, samozrejme, zhoršuje situáciu a prispieva k ďalšej progresii ochorenia. K nie príliš priaznivému stavu s liečbou alergií v Rusku prispieva aj evidentne nedostatočná kontrola výdaja antialergických liekov na predpis v domácich lekárňach. Tento trend prispieva k agresívnej samoliečbe, a to aj pomocou hormonálnych liekov na alergiu, čo môže pacientov niekedy zaviesť do slepého kúta a priblížiť vývoj ťažkých štádií ochorenia.
Nakreslili sme takýto nevkusný obrázok, aby sme čitateľa nevystrašili. Chceme len, aby každý, kto sa s alergiou stretol, pochopil závažnosť ochorenia aj prognózu v prípade neúspešnej liečby a neponáhľal sa s kúpou prvých tabletiek „odkukaných“ v reklame. Na druhej strane budeme venovať podrobný článok opisu alergií, ktorý, dúfame, pomôže pochopiť vlastnosti choroby, jej liečbu a vlastnosti rôznych liekov používaných na tento účel. Pochopte a pokračujte v zaobchádzaní len správne.
Čo je alergia?
 A začneme so základmi, bez ktorých nie je možné pochopiť, ako fungujú tabletky na alergiu. Alergia je definovaná ako rad stavov spôsobených precitlivenosťou imunitného systému na látku. Väčšina ľudí zároveň vníma tieto isté látky ako bezpečné a vôbec na ne nereaguje. Teraz sa pokúsime opísať tento proces populárnejším spôsobom.
A začneme so základmi, bez ktorých nie je možné pochopiť, ako fungujú tabletky na alergiu. Alergia je definovaná ako rad stavov spôsobených precitlivenosťou imunitného systému na látku. Väčšina ľudí zároveň vníma tieto isté látky ako bezpečné a vôbec na ne nereaguje. Teraz sa pokúsime opísať tento proces populárnejším spôsobom.
Predstavte si armádu, ktorá stráži hranice štátu. Je dobre vyzbrojená a vždy pripravená na boj. Každý deň sa nepriatelia pokúšajú zaútočiť na starostlivo kontrolovanú hranicu, ale vždy dostanú dôstojné odmietnutie. Jedného pekného dňa nastane v radoch našej armády z neznámych príčin zmätok. Jej skúsení a odvážni bojovníci zrazu urobia vážnu chybu a pomýlia si priateľskú delegáciu, ktorá vždy bez prekážok prekročila hranice, s nepriateľom. A tým nechtiac spôsobujú svojej krajine nenapraviteľné škody.
Približne rovnaké udalosti sa vyvíjajú počas alergickej reakcie.
Imunitný systém tela, ktoré sa každý deň bráni pred stovkami baktérií a vírusov, zrazu začne vnímať neškodné látky ako smrteľných nepriateľov. V dôsledku toho sa začína vojenská operácia, ktorá je príliš drahá pre samotný organizmus.
Ako vzniká alergická reakcia?
Po prvé, telo začne produkovať špeciálne protilátky, ktoré nie sú normálne syntetizované - imunoglobulíny triedy E. Pri pohľade do budúcnosti povedzme, že krvný test na prítomnosť IgE vám umožňuje spoľahlivo zistiť, že osoba trpí alergiou a potrebuje na ňu lieky. Úlohou imunoglobulínov E je naviazať na seba látku, ktorá je mylne považovaná za agresívny toxín – alergén. Vďaka tomu sa vytvorí stabilný komplex antigén-protilátka, ktorý by mal nepriateľa zneškodniť. Bohužiaľ, v prípade alergickej reakcie nie je možné „neutralizovať“ bez následkov.
Vytvorená kombinácia antigén-protilátka sa usadzuje na receptoroch špeciálnych buniek imunitného systému nazývaných mastocyty.
Antigén je molekula, ktorá je schopná viazať sa na protilátku.
Nachádzajú sa v spojivovom tkanive. Obzvlášť veľa žírnych buniek je pod kožou, v oblasti lymfatických uzlín a krvných ciev. Vo vnútri buniek sa nachádzajú rôzne látky vrátane histamínu, ktorý reguluje mnohé fyziologické procesy v tele. Histamín však spolu s pozitívnou úlohou môže zohrať aj negatívnu – je to on, kto je mediátorom, teda látkou spúšťajúcou alergické reakcie. Pokiaľ je histamín vo vnútri žírnych buniek, nepredstavuje pre telo nebezpečenstvo. Ale ak sa komplex antigén-protilátka pripojí k receptorom umiestneným na povrchu, stena žírnych buniek je zničená. V súlade s tým vyjde všetok obsah vrátane histamínu. A potom príde jeho najkrajšia hodina a občania, ktorí si doteraz neuvedomujú, aké zložité procesy prebiehajú v ich tele, vážne premýšľajú, aké tabletky by si mali kúpiť na alergie. Ale nie je potrebné sa ponáhľať - najprv by ste mali zistiť, aký druh alergickej reakcie sa prejaví.
Čo je alergia?
A môže existovať niekoľko možností v závislosti od alergénu a individuálnej citlivosti. Najčastejšie sa alergie vyvíjajú na peľ tráv a kvetov. V tomto prípade sa hovorí o sennej nádche alebo sennej nádche. Symptómy, ktoré naznačujú ochorenie a vyžadujú vymenovanie tabliet alebo sprejov na alergiu, zahŕňajú:
- prejavy alergickej rinitídy - nádcha, kýchanie, svrbenie v nose, rinorea;
- prejavy alergickej konjunktivitídy - slzenie, svrbenie v očiach, začervenanie skléry;

Oveľa menej často liečba tabletami alebo masťami na alergie vyžaduje dermatitídu, ktorá má alergickú povahu. Patrí medzi ne množstvo chorôb, vrátane:
- atopická dermatitída, charakterizovaná nadmernou suchosťou a podráždením kože;
- kontaktná dermatitída sa vyvíja ako reakcia na kontakt s materiálmi, ktoré spôsobujú alergie. Najčastejšie ide o latex (latexové rukavice), menej často - kovové výrobky a šperky;
- urtikária, sa môže objaviť v dôsledku reakcií na rôzne potraviny.
Závažné chronické ochorenie alergickej povahy - bronchiálna astma. Ešte nebezpečnejšími stavmi spojenými s ohrozením života sú Quinckeho edém a anafylaktický šok. Sú to okamžité alergické reakcie, majú fulminantný nástup a vyžadujú si okamžitú lekársku pomoc. No a teraz začnime popisovať lieky, ktoré sa používajú na liečbu rôznych druhov alergií.
Antihistaminiká ako lieky na alergiu: populárne a ekonomické
Prostriedky tejto skupiny patria medzi najznámejšie a bežne používané lieky na liečbu potravín, sezónnych alergií, rôznych dermatitíd, menej často - núdzových stavov.
Mechanizmus účinku antihistaminík spočíva v blokovaní receptorov, na ktoré sa viaže hlavný mediátor alergie, histamín. Nazývajú sa H1-histamínové receptory a lieky, ktoré ich inhibujú, blokátory H1-histamínových receptorov alebo H1-antihistaminiká.
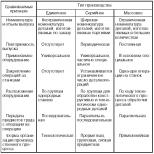
K dnešnému dňu sú známe tri generácie antihistaminík, ktoré sa používajú ako na liečbu alergií, tak aj na niektoré iné stavy.
Tu je zoznam najznámejších antihistaminík, ktoré sa používajú proti alergiám.
Tabuľka 1. Tri generácie antihistamínových antialergických liekov
Antihistaminiká prvej generácie
Používajú sa už niekoľko desaťročí a napriek tomu stále nestratili svoj význam. Charakteristické črty týchto liekov sú:
- sedatívum, teda sedatívny účinok. Je to spôsobené tým, že lieky tejto generácie sa môžu viazať na H1 receptory umiestnené v mozgu. Niektoré lieky, ako napríklad difenhydramín, sú oveľa známejšie pre svoje sedatívne ako antialergické vlastnosti. Iné tabletky, ktoré by sa teoreticky dali predpísať na alergie, našli využitie ako bezpečná tabletka na spanie. Hovoríme o doxylamíne (Donormil, Somnol);
- anxiolytický (mierne upokojujúci) účinok. Je spojená so schopnosťou určitých liekov potláčať aktivitu v určitých oblastiach centrálneho nervového systému. Ako bezpečný trankvilizér sa používa prvá generácia antihistamínových tabliet hydroxyzín, známa pod obchodným názvom Atarax;
- protichorobný a antiemetický účinok. Prejavuje sa najmä difenhydramínom (Dramina, Aviamarin), ktorý spolu s H-histamínovým blokujúcim účinkom inhibuje aj m-cholinergné receptory, čím sa znižuje citlivosť vestibulárneho aparátu.

Ďalším poznávacím znakom prvej generácie antihistaminík na alergie je rýchly, ale krátkodobý antialergický účinok. Okrem toho sú lieky prvej generácie jedinými antihistaminikami, ktoré sú dostupné v injekčnej forme, to znamená vo forme injekčných roztokov (Difenhydramín, Suprastin a Tavegil). A ak má roztok (a mimochodom aj tablety) Dimedrol dosť slabý antialergický účinok, potom vám injekcia Suprastin a Tavegil umožní rýchlo poskytnúť prvú pomoc pre okamžitý typ alergie.
S alergickou reakciou na uhryznutie hmyzom, žihľavkou, Quinckeho edémom sa intramuskulárny alebo intravenózny Suprastin alebo Tavegil používa spolu s injekciou ako silné antialergické činidlo glukokortikosteroidného lieku, najčastejšie dexametazónu.
Antihistaminiká druhej generácie
Prípravky tejto série možno nazvať modernými tabletkami na alergiu novej generácie, ktoré nespôsobujú ospalosť. Ich mená sa často objavujú v televíznych reklamách a mediálnych brožúrach. Vyznačujú sa niekoľkými vlastnosťami, ktoré sa odlišujú od iných blokátorov H1-histamínu a antialergických liekov vo všeobecnosti, vrátane:
- rýchly nástup antialergického účinku;
- trvanie účinku;
- minimálna alebo úplná absencia sedatívneho účinku;
- nedostatok injekčných foriem;
- schopnosť negatívne pôsobiť na srdcový sval. Mimochodom, tomuto efektu sa môžeme venovať podrobnejšie.
Pôsobia tabletky na alergiu na srdce?
Áno, skutočne, niektoré antihistaminiká môžu nepriaznivo ovplyvniť činnosť srdca. Je to spôsobené zablokovaním draslíkových kanálov srdcového svalu, čo vedie k predĺženiu QT intervalu na elektrokardiograme a narušeniu srdcového rytmu.
Pravdepodobnosť vzniku podobného účinku sa zvyšuje, keď sa antihistaminiká druhej generácie kombinujú s množstvom iných liekov, najmä:
- antimykotiká ketokonazol (Nizoral) a itrakonazol (Orungal);
- makrolidové antibiotiká erytromycín a klaritromycín (Klacid);
- antidepresíva fluoxetín, sertralín, paroxetín.
Okrem toho sa riziko negatívneho účinku antihistaminík druhej generácie na srdce zvyšuje, ak sa tabletky na alergiu kombinujú s užitím grapefruitového džúsu, ako aj u pacientov trpiacich chorobami pečene.
 Medzi širokou škálou antialergických liekov druhej generácie by sa malo rozlišovať niekoľko liekov, ktoré sa považujú za relatívne bezpečné pre srdce. Predovšetkým je to dimetindén (Fenistil), ktorý sa môže používať pre deti od 1 mesiaca, ako aj lacné tablety loratadínu, ktoré sú tiež široko používané pri liečbe alergií v pediatrickej praxi.
Medzi širokou škálou antialergických liekov druhej generácie by sa malo rozlišovať niekoľko liekov, ktoré sa považujú za relatívne bezpečné pre srdce. Predovšetkým je to dimetindén (Fenistil), ktorý sa môže používať pre deti od 1 mesiaca, ako aj lacné tablety loratadínu, ktoré sú tiež široko používané pri liečbe alergií v pediatrickej praxi.
antihistaminikum tretej generácie
A nakoniec sa dostávame k najmenšej, najnovšej generácii liekov predpisovaných na alergie, zo skupiny blokátorov H1-histamínu. Zásadne sa líšia od iných liekov pri absencii negatívneho účinku na srdcový sval na pozadí silného antialergického účinku, rýchleho a predĺženého účinku.
Lieky v tejto skupine zahŕňajú cetirizín (Zyrtec), ako aj fexofenadín (obchodný názov Telfast).

O metabolitoch a izoméroch
V posledných rokoch si získali obľubu dva nové blokátory H1-histamínu, ktoré sú blízkymi „príbuznými“ už známych liekov tej istej skupiny. Hovoríme o desloratadíne (obchodné názvy Erius, analógy Lordestin, Ezlor, Edem, Elisey, Nalorius) a levocetirizíne, ktoré patria do novej generácie antihistaminík a používajú sa na liečbu alergií rôzneho pôvodu.
Desloratadín je primárny aktívny metabolit loratadínu. Rovnako ako jeho predchodca, tablety desloratadínu sa predpisujú jedenkrát denne, najlepšie ráno pri alergickej nádche (sezónnej aj celoročnej) a chronickej urtikárii na liečbu dospelých a detí starších ako jeden rok.
Levocetirizín (Xyzal, Suprastinex, Glentset, Zodak Express, Cezera) je ľavotočivý izomér cetirizínu, ktorý sa používa pri alergiách rôzneho pôvodu a typov, vrátane alergií sprevádzaných svrbením a vyrážkami (dermatózy, žihľavka). Liek sa používa aj v pediatrickej praxi na liečbu detí starších ako 2 roky.
Treba poznamenať, že objavenie sa týchto dvoch liekov na trhu bolo nadšene prijaté. Mnohí odborníci sa domnievali, že levocetirizín a desloratadín konečne pomôžu efektívne vyriešiť problém nedostatočnej odpovede na tradičnú antihistaminiká, vrátane závažných alergických symptómov. V skutočnosti sa však očakávania, žiaľ, nenaplnili. Účinnosť týchto liekov neprekročila účinnosť iných blokátorov H1-histamínu, ktorá je mimochodom takmer identická.

Voľba antihistaminika je často založená na tolerancii a cenových preferenciách pacienta, ako aj na jednoduchosti použitia (v ideálnom prípade by sa liek mal užívať raz denne, napríklad Loratadin).
Kedy sa používajú antihistaminiká na alergie?
Je potrebné poznamenať, že antihistaminiká sa vyznačujú pomerne veľkým množstvom účinných látok a dávkových foriem. Môžu sa vyrábať vo forme tabliet, roztokov na intramuskulárne a intravenózne injekcie a vonkajšie formy - masti a gély a všetky sa používajú na rôzne druhy alergií. Poďme zistiť, v ktorých prípadoch je výhoda poskytnutá jednému alebo druhému lieku.
Senná nádcha alebo polynóza, potravinová alergia
Lieky voľby na alergickú rinitídu (zápal nosovej sliznice alergickej povahy) sú antialergické pilulky II. alebo poslednej, III. generácie (úplný zoznam je uvedený v tabuľke 1). Pokiaľ ide o alergie u malého dieťaťa, často sa predpisuje dimetinden (Fenistil v kvapkách), ako aj Loratadin, Cetirizine v detských sirupoch alebo roztokoch.
Kožné prejavy alergií (jedlo, rôzne typy dermatitídy, bodnutie hmyzom)
V takýchto prípadoch to všetko závisí od závažnosti prejavov. Pri miernom podráždení a malej ploche lézií možno obmedziť vonkajšie formy, najmä gélové prípravky Psilo-balzam (obsahuje difenhydramín) alebo Fenistil gél (externá emulzia). Ak je alergická reakcia u dospelého alebo dieťaťa dostatočne silná, sprevádzaná silným svrbením a/alebo je postihnutá významná oblasť kože, okrem lokálnych liekov, tabliet (sirupov) na alergie H1- možno predpísať aj skupinu blokátorov histamínu.
alergická konjunktivitída
So zápalom sliznice oka alergickej povahy sú predpísané očné kvapky a s nedostatočným účinkom tablety. Jediné očné kvapky, ktoré dnes obsahujú presne antihistamínovú zložku, sú Opatanol. Obsahujú látku olapatadín, ktorá zabezpečuje lokálny antialergický účinok.
Stabilizátory membrán žírnych buniek: Tabletky na alergiu nie sú pre každého
Ďalšia skupina liekov na alergiu pôsobí tak, že bráni iónom vápnika vstúpiť do žírnych buniek, a tým bráni deštrukcii bunkových stien. Vďaka tomu je možné zabrániť uvoľňovaniu histamínu do tkanív, ako aj niektorých ďalších látok podieľajúcich sa na vzniku alergickej a zápalovej reakcie.
Na modernom ruskom trhu je zaregistrovaných len niekoľko liekov na alergiu pre túto skupinu. Medzi nimi:
- ketotifén, liek na alergiu v tabletách;
- kyselina kromoglycová a kromoglykát sodný;
- lodoxamid.

Všetky prípravky obsahujúce kyselinu kromoglykovú a kromoglykát sodný sa vo farmakológii podmienečne nazývajú kromoglykáty. Obe aktívne zložky majú podobné vlastnosti. Zvážme ich.
kromoglykáty
Tieto lieky sú dostupné v niekoľkých formách uvoľňovania, ktoré sú zase indikované na rôzne typy alergií.
Pri sezónnej alebo celoročnej alergickej nádche sa predpisuje dávkovaný nosový sprej (Kromoheksal). Je predpísaný pre dospelých a deti staršie ako päť rokov.
Treba poznamenať, že znateľný účinok použitia kromoglykátov v spreji nastáva po jednom týždni nepretržitého používania, pričom vrchol dosiahne po štyroch týždňoch nepretržitej liečby.
Na prevenciu astmatických záchvatov sa používajú inhalácie. Príkladom inhalačných prostriedkov proti alergii, ktorú skomplikovala bronchiálna astma, sú Intal, KromoGeksal, Kromogen Easy Breathing. Mechanizmus účinku liekov je v takýchto prípadoch zameraný na prerušenie alergickej reakcie, ktorá je "spúšťačom" v patogenéze bronchiálnej astmy.
Kapsuly kyseliny kromoglykovej (KromoGeksal, Cromolyn) sa predpisujú na potravinové alergie a niektoré ďalšie choroby, tak či onak spojené s alergiami.

Očné kvapky s kromoglykátmi (Allergo-Komod, Ifiral, Dipolkrom, Lekrolin) sú najčastejšie predpisovanými antialergickými liekmi pri zápaloch spojiviek spôsobených citlivosťou na peľ rastlín.
ketotifén
Tabletový liek na alergie, zo skupiny stabilizátorov mastocytov. Rovnako ako kromoglykáty bráni alebo aspoň spomaľuje uvoľňovanie histamínu a iných biologicky aktívnych látok, ktoré vyvolávajú zápaly a alergie zo žírnych buniek.
 Má pomerne nízku cenu. V Ruskej federácii je registrovaných viacero prípravkov s obsahom ketotifénu a jedným z najkvalitnejších je francúzsky Zaditen. Mimochodom, je dostupný vo forme tabliet, ako aj sirupu pre deti a očných kvapiek, ktoré sa predpisujú na alergie rôzneho pôvodu a typov.
Má pomerne nízku cenu. V Ruskej federácii je registrovaných viacero prípravkov s obsahom ketotifénu a jedným z najkvalitnejších je francúzsky Zaditen. Mimochodom, je dostupný vo forme tabliet, ako aj sirupu pre deti a očných kvapiek, ktoré sa predpisujú na alergie rôzneho pôvodu a typov.
Treba mať na pamäti, že ketotifén je liek, ktorý vykazuje kumulatívny účinok. Pri jeho neustálom používaní sa výsledok vyvíja až po 6-8 týždňoch. Preto sa Ketotifen predpisuje preventívne, na prevenciu alergií pri bronchiálnej astme, alergickej bronchitíde. V niektorých prípadoch sa lacné tablety Ketotifen používajú na zabránenie vzniku sezónnej alergickej rinitídy, ako je uvedené v pokynoch k lieku. Dôležité je však začať s užívaním liekov v predstihu, ideálne aspoň 8 týždňov pred očakávaným začiatkom alergénového kvitnutia, a samozrejme neprerušiť priebeh terapie až do konca sezóny.
lodoxamid
Táto účinná látka sa vyrába ako súčasť očných kvapiek, ktoré sa predpisujú na alergickú konjunktivitídu Alomida.
Glukokortikosteroidy v tabletách a injekciách pri liečbe alergií
Najdôležitejšou skupinou liekov, ktoré sa používajú na zmiernenie príznakov alergie, sú steroidné hormóny. Bežne sa dajú rozdeliť do dvoch veľkých podskupín: lokálne činidlá, ktoré sa používajú na výplach nosnej dutiny, tablety a injekcie na perorálne podanie. Existujú aj očné a ušné kvapky s kortikosteroidmi, ktoré sa používajú pri ORL patológiách rôzneho pôvodu, vrátane alergických zápalov spojiviek a zápalu stredného ucha, ako aj masti a gély, ktoré sa niekedy používajú na liečbu alergickej dermatitídy. Pri liečbe týchto ochorení však kortikosteroidy nie sú ani zďaleka na prvom mieste: skôr sa predpisujú ako prostriedok dočasnej úľavy, na rýchle zmiernenie príznakov, po ktorých prechádzajú na terapiu inými antialergickými liekmi. Prostriedky na miestne (nosové spreje) a vnútorné použitie (tablety) sa naopak používajú pomerne široko na liečbu rôznych ochorení alergickej povahy a stojí za to hovoriť o nich podrobnejšie.
Rozdiel medzi týmito kategóriami liekov je predovšetkým znášanlivosť. Ak lokálne a externé prípravky majú takmer nulovú biologickú dostupnosť a prakticky sa nevstrebávajú do systémového obehu, účinkujú len v mieste aplikácie (aplikácie), potom injekčné a tabletové prípravky naopak prenikajú do krvi v čo najkratšom čase času, a preto vykazujú systémové účinky. Preto je bezpečnostný profil prvého a druhého zásadne odlišný.
Napriek takýmto významným rozdielom v charakteristikách absorpcie a distribúcie je mechanizmus účinku lokálnych aj vnútorných glukokortikosteroidov rovnaký. Povedzme si podrobnejšie, vďaka čomu majú tablety, spreje alebo masti obsahujúce hormóny terapeutický účinok v prípade alergií.
Hormonálne steroidy: mechanizmus účinku
Kortikosteroidy, glukokortikosteroidy, steroidy – všetky tieto názvy popisujú kategóriu steroidných hormónov, ktoré sú syntetizované kôrou nadobličiek. Vykazujú veľmi silný trojitý liečebný účinok:
Vďaka týmto schopnostiam sú kortikosteroidy nepostrádateľnými liekmi používanými v širokej škále indikácií v rôznych oblastiach medicíny. Medzi ochorenia, pri ktorých sa predpisujú kortikosteroidné prípravky, patria nielen alergie bez ohľadu na pôvod a typ, ale aj reumatoidná artritída, osteoartritída (s výrazným zápalovým procesom), ekzémy, glomerulonefritída, vírusová hepatitída, akútna pankreatitída, ako aj šok, napr. anafylaktický.
Avšak, žiaľ, napriek závažnosti a rôznorodosti terapeutických účinkov nie všetky glukokortikosteroidy sú rovnako bezpečné.
Vedľajšie účinky hormonálnych steroidov
Nie nadarmo sme hneď vyslovili výhradu k rozdielnemu bezpečnostnému profilu glukokortikosteroidov na vnútorné a lokálne (vonkajšie) použitie.
Perorálne a injekčné hormonálne prípravky majú mnoho vedľajších účinkov, vrátane závažných, niekedy vyžadujúcich vysadenie lieku. Uvádzame najbežnejšie z nich:
- bolesť hlavy, závraty, rozmazané videnie;
- hypertenzia, chronické srdcové zlyhanie, trombóza;
- nevoľnosť, vracanie, žalúdočný vred (dvanástnikový vred), pankreatitída, strata chuti do jedla (zlepšenie aj zhoršenie);
- znížená funkcia kôry nadobličiek, diabetes mellitus, poruchy menštruačného cyklu, retardácia rastu (v detstve);
- svalová slabosť a/alebo bolesť, osteoporóza;
- ochorenie akné.
"Dobré," spýta sa čitateľ. "Prečo opisuješ všetky tieto hrozné vedľajšie účinky?" Len aby osoba, ktorá sa chystá liečiť alergie rovnakým Diprospanom, premýšľala o dôsledkoch takejto „liečby“. Aj keď by sa o tom malo diskutovať podrobnejšie.
Diprospan na alergie: skryté nebezpečenstvo!
 Mnohí skúsení alergici vedia: zavedenie jednej (dvoch alebo aj viacerých) ampuliek Diprospanu alebo jeho analógu, napríklad Flosteron alebo Celeston, šetrí závažné príznaky sezónnych alergií. Tento „kúzelný liek“ radia známym a priateľom, ktorí zúfalo hľadajú cestu von z alergického začarovaného kruhu. A robia im, ach, aká medvedia služba. „No, prečo medvedí? - spýta sa skeptik. "Je to stále jednoduchšie a rýchlejšie." Áno, áno, ale za akú cenu!
Mnohí skúsení alergici vedia: zavedenie jednej (dvoch alebo aj viacerých) ampuliek Diprospanu alebo jeho analógu, napríklad Flosteron alebo Celeston, šetrí závažné príznaky sezónnych alergií. Tento „kúzelný liek“ radia známym a priateľom, ktorí zúfalo hľadajú cestu von z alergického začarovaného kruhu. A robia im, ach, aká medvedia služba. „No, prečo medvedí? - spýta sa skeptik. "Je to stále jednoduchšie a rýchlejšie." Áno, áno, ale za akú cenu!
Účinnou látkou ampuliek Disprospan, ktoré sa často používajú na zmiernenie príznakov alergie, a to aj bez lekárskeho predpisu, je klasický glukokortikosteroid betametazón.
Vykazuje silný a rýchly protialergický, protizápalový a antipruritický účinok, skutočne v krátkom čase zmierňuje stav s alergiami rôzneho pôvodu. Čo sa stane ďalej?
Ďalší scenár do značnej miery závisí od závažnosti alergickej reakcie. Faktom je, že účinky Diprospanu nemožno nazvať dlhodobými. Môžu trvať niekoľko dní, po ktorých ich závažnosť slabne a nakoniec zmizne. Osoba, ktorá už stihla pocítiť výraznú úľavu od príznakov alergie, sa prirodzene snaží pokračovať v „liečbe“ ďalšou ampulkou Diprospanu. Nevie alebo neuvažuje o tom, že pravdepodobnosť a závažnosť vedľajších účinkov glukokortikosteroidov závisí od ich dávky a frekvencie užívania, a preto čím častejšie sa Diprospan alebo jeho analógy podávajú na korekciu alergických prejavov, tým vyššia je riziko zažiť plnú silu jeho vedľajšieho účinku.akcie.
Je tu ešte jedna mimoriadne negatívna stránka užívania glukokortikosteroidov na vnútorné použitie pri sezónnych alergiách, o ktorej väčšina pacientov ani len netuší – postupné znižovanie účinku klasických antialergických tabliet či sprejov. Pravidelným aplikovaním Diprospanu, najmä z roka na rok, počas prejavov alergií si pacient doslova nenecháva žiadnu alternatívu: na pozadí silného, silného účinku, ktorý vykazuje injekčný glukokortikosteroid, účinnosť antihistamínových tabliet a najmä masti stabilizátorov bunkovej membrány, katastrofálne klesá. Rovnaký obraz pretrváva aj po ukončení pôsobenia steroidov.
Pacient, ktorý používa Diprospan alebo jeho analógy na zmiernenie príznakov alergie, sa teda prakticky odsudzuje na neustálu hormonálnu terapiu so všetkými jej vedľajšími účinkami.
Preto sú lekári kategorickí: samoliečba injekčnými steroidmi je nebezpečná. "Vášeň" pre lieky tejto série je plná nielen odolnosti voči terapii bezpečnými liekmi, ale aj potrebe neustáleho zvyšovania dávky hormónov, aby sa dosiahol primeraný účinok. V niektorých prípadoch je však stále potrebná liečba kortikosteroidmi.
Kedy sa steroidné pilulky alebo injekcie používajú na liečbu alergií?
 Najprv sa na zastavenie akútnej alergickej reakcie používajú tablety alebo injekcie dexametazónu (menej často prednizolón alebo iné glukokortikosteroidy). Takže s anafylaktickým šokom alebo Quinckeho edémom sa odporúča podávať hormón intravenózne, v menej naliehavých prípadoch - intramuskulárne alebo perorálne. V tomto prípade môžu byť dávky lieku vysoké, blížiace sa k najvyšším denným dávkam alebo ich dokonca prekračujú. Takáto taktika sa ospravedlňuje jediným použitím drogy, raz alebo dvakrát, čo spravidla postačuje na dosiahnutie požadovaného účinku. V takýchto prípadoch by ste sa nemali báť známych vedľajších účinkov, pretože sa začínajú prejavovať v plnej sile až na pozadí kurzu alebo pravidelného podávania.
Najprv sa na zastavenie akútnej alergickej reakcie používajú tablety alebo injekcie dexametazónu (menej často prednizolón alebo iné glukokortikosteroidy). Takže s anafylaktickým šokom alebo Quinckeho edémom sa odporúča podávať hormón intravenózne, v menej naliehavých prípadoch - intramuskulárne alebo perorálne. V tomto prípade môžu byť dávky lieku vysoké, blížiace sa k najvyšším denným dávkam alebo ich dokonca prekračujú. Takáto taktika sa ospravedlňuje jediným použitím drogy, raz alebo dvakrát, čo spravidla postačuje na dosiahnutie požadovaného účinku. V takýchto prípadoch by ste sa nemali báť známych vedľajších účinkov, pretože sa začínajú prejavovať v plnej sile až na pozadí kurzu alebo pravidelného podávania.
Existuje ďalšia dôležitá indikácia na použitie hormónov v tabletách alebo injekciách ako liekov na liečbu alergií. Ide o ťažké štádiá alebo typy ochorenia, napríklad bronchiálnu astmu v akútnom štádiu, ťažké alergie, ktoré nie sú prístupné štandardnej liečbe.
Hormonálnu terapiu alergických ochorení môže predpísať len lekár, ktorý je schopný zhodnotiť prínos aj riziká liečby. Starostlivo vypočíta dávku, kontroluje stav pacienta, vedľajšie účinky. Len pod bdelým dohľadom lekára prinesie kortikoterapia skutočné výsledky a nepoškodí pacienta. Samoliečba hormónmi na perorálne podanie alebo injekciu je prísne neprijateľná!
Kedy by ste sa nemali báť hormónov?
Akokoľvek nebezpečné môžu byť glukokortikosteroidy pre systémové použitie, steroidy určené na injekciu do nosovej dutiny sú rovnako nevinnými liekmi. Ich pole pôsobnosti je obmedzené výlučne na sliznicu nosnej dutiny, kde by v skutočnosti mali pôsobiť pri alergickej nádche.
"Časť lieku však môže náhodne prehltnúť!" - povie pedantný čitateľ. Áno, táto možnosť nie je vylúčená. Ale v gastrointestinálnom trakte je absorpcia intranazálnych steroidov (absorpcia) minimálna. Väčšina hormónov sa pri prechode pečeňou úplne „neutralizuje“.
Nosové kortikosteroidy, ktoré majú protizápalový a silný antialergický účinok, rýchlo zastavujú príznaky alergie a zastavujú patologickú reakciu.
Účinok intranazálnych steroidov sa dostaví 4-5 dní po začatí liečby. Najvyššia účinnosť tejto skupiny liekov na alergie sa dosiahne po niekoľkých týždňoch nepretržitého používania.
Dnes sú na domácom trhu len dva hormonálne kortikosteroidy, ktoré sú dostupné vo forme intranazálnych sprejov:
- Beklometazón (obchodné názvy Aldecin, Nasobek, Beconase)
- Mometazón (obchodný názov Nasonex).
Na liečbu ľahkých až stredne ťažkých alergií sú predpísané beklometazónové prípravky. Sú schválené na používanie deťmi nad 6 rokov a dospelými. Beklometazón je spravidla dobre znášaný a nespôsobuje vedľajšie účinky. V niektorých (našťastie extrémne zriedkavých) prípadoch, najmä pri dlhodobej liečbe, je však možné poškodenie (ulcerácia) nosovej priehradky. Aby sa minimalizovalo jeho riziko, je potrebné pri výplachu nosovej sliznice nesmerovať prúd liečiva do nosovej priehradky, ale nastriekať liek na krídla.
Príležitostne môže použitie beklometazónového spreja viesť k menšiemu krvácaniu z nosa, čo nie je nebezpečné a nevyžaduje prerušenie liečby.
"Ťažké delostrelectvo"
 Osobitnú pozornosť by som chcel venovať ďalšiemu zástupcovi hormonálnych kortikosteroidov. Mometazón je uznávaný ako najsilnejší liek na liečbu alergií, ktorý má spolu s veľmi vysokou účinnosťou mimoriadne priaznivý bezpečnostný profil. Mometazón, originálny sprej Nasonex, má silný protizápalový a antialergický účinok, prakticky sa nevstrebáva do krvi: jeho systémová biologická dostupnosť nepresahuje 0,1 % dávky.
Osobitnú pozornosť by som chcel venovať ďalšiemu zástupcovi hormonálnych kortikosteroidov. Mometazón je uznávaný ako najsilnejší liek na liečbu alergií, ktorý má spolu s veľmi vysokou účinnosťou mimoriadne priaznivý bezpečnostný profil. Mometazón, originálny sprej Nasonex, má silný protizápalový a antialergický účinok, prakticky sa nevstrebáva do krvi: jeho systémová biologická dostupnosť nepresahuje 0,1 % dávky.
Bezpečnosť Nasonexu je taká vysoká, že v niektorých krajinách sveta je schválený na použitie u tehotných žien. V Ruskej federácii je mometazón počas tehotenstva oficiálne kontraindikovaný z dôvodu nedostatku klinických štúdií, ktoré by študovali jeho použitie v tejto kategórii pacientov.
Je potrebné poznamenať, že ani jedna tableta alebo sprej, ktorý sa používa na liečbu alergií u širokého spektra pacientok, nie je schválený na použitie počas tehotenstva - budúcim matkám trpiacim sennou nádchou alebo iným typom alergií sa odporúča vyhnúť sa pôsobeniu alergénu , napríklad odchod do iného klimatického pásma v čase kvitnutia. A na častú otázku: aké tabletky na alergiu je možné v tehotenstve užívať, je jediná správna odpoveď – žiadna, v tomto kľúčovom období sa budete musieť zaobísť bez liekov. Viac šťastia však mali tie dojčiace. Pri alergiách počas dojčenia môžete užívať nejaké pilulky, ale pred začatím liečby je lepšie poradiť sa s lekárom.
Ale liek je široko používaný v pediatrickej praxi na liečbu a prevenciu alergií u detí starších ako 2 roky.
Mometazón začína pôsobiť 1-2 dni po začiatku liečby a jeho maximálny účinok sa dosiahne po 2-4 týždňoch nepretržitého užívania. Liečivo sa predpisuje na prevenciu sezónnych alergií, pričom niekoľko týždňov pred očakávaným obdobím opelenia sa začína zavlažovať nosová sliznica. A, samozrejme, mometazón je jedným z „najobľúbenejších“ a často predpisovaných liekov na liečbu alergií. Liečba nimi spravidla nie je sprevádzaná vedľajšími účinkami, len v ojedinelých prípadoch sa môže vyskytnúť suchosť nosovej sliznice a výskyt menšieho krvácania z nosa.
Liečba alergií tabletkami a ďalšie: postupný prístup
 Ako vidíte, existuje pomerne veľa liekov s antialergickými vlastnosťami. Najčastejšie si pacienti vyberajú tabletky na liečbu alergií na základe recenzií priateľov, reklamných vyhlásení, ktoré znejú na televíznych obrazovkách a plynú zo stránok časopisov a novín. A, samozrejme, je dosť ťažké dostať sa týmto spôsobom „s prstom na oblohe“. To vedie k tomu, že osoba trpiaca alergiami sa zdá byť liečená tabletkami alebo sprejom, ale nevidí výsledok a naďalej trpí nádchou a inými príznakmi choroby a sťažuje sa, že lieky nepomáhajú . V skutočnosti existujú dosť prísne pravidlá liečby, ktorých dodržiavanie do značnej miery závisí od účinnosti.
Ako vidíte, existuje pomerne veľa liekov s antialergickými vlastnosťami. Najčastejšie si pacienti vyberajú tabletky na liečbu alergií na základe recenzií priateľov, reklamných vyhlásení, ktoré znejú na televíznych obrazovkách a plynú zo stránok časopisov a novín. A, samozrejme, je dosť ťažké dostať sa týmto spôsobom „s prstom na oblohe“. To vedie k tomu, že osoba trpiaca alergiami sa zdá byť liečená tabletkami alebo sprejom, ale nevidí výsledok a naďalej trpí nádchou a inými príznakmi choroby a sťažuje sa, že lieky nepomáhajú . V skutočnosti existujú dosť prísne pravidlá liečby, ktorých dodržiavanie do značnej miery závisí od účinnosti.
V prvom rade je liečebný režim alergie (hovoríme na príklade jej najčastejšej formy alergickej nádchy) založený na zhodnotení závažnosti ochorenia. Existujú tri stupne závažnosti: mierna, stredná a ťažká. Aké lieky sa používajú na každý z nich?
- Krok jedna.
Liečba miernych alergií.
Liečba spravidla začína vymenovaním antihistaminík generácie II alebo III. Ako lieky prvej voľby na alergie sa najčastejšie používajú tablety Loratadine (Claritin, Lorano) alebo Cetirizine (Cetrin, Zodak). Sú pomerne lacné a ľahko sa používajú: predpisujú sa iba raz denne.Pri absencii klinického účinku alebo nedostatočného výsledku prechádzajú do druhej fázy liečby alergie. - Krok dva.
Liečba stredne ťažkých alergií.
K antihistaminikum sa pridáva intranazálny kortikosteroid (Baconase alebo Nasonex).
Ak počas liečby pretrvávajú príznaky alergickej konjunktivitídy, predpisujú sa antialergické očné kvapky.Nedostatočné ovplyvnenie kombinovaného liečebného režimu je základom pre dôkladnejšiu diagnostiku a terapiu, ktorou by sa mal zaoberať alergológ.
- Krok tri.
Liečba ťažkých alergií.
K terapeutickému režimu môžu byť pridané ďalšie liečivá, napríklad inhibítory leukotriénových receptorov (Montelukast). Blokujú receptory, na ktoré sa viažu zápalové mediátory, čím znižujú závažnosť zápalového procesu. Cieľovou indikáciou pre ich vymenovanie je bronchiálna astma, ako aj alergická rinitída.Vo veľmi závažných prípadoch sa do terapeutického režimu zavádzajú systémové glukokortikosteroidy. Ak sa ani potom nedosiahne výsledok, rozhodne sa o potrebe alergén-špecifickej imunoterapie a iných spôsobov liečby. Liečbu by mal predpisovať iba skúsený lekár. Nedostatok lekárskej starostlivosti v takýchto situáciách môže viesť k nekontrolovanej progresii alergie a rozvoju jej extrémne ťažkej formy, bronchiálnej astmy.
Výber tabletiek, sprejov a iných antialergických produktov teda nie je taký jednoduchý, ako sa po zhliadnutí ďalšej reklamy zdá. Ak chcete vybrať správnu schému, je lepšie využiť pomoc lekára alebo aspoň skúseného lekárnika a nespoliehať sa na názor suseda alebo priateľky. Pamätajte si: pri alergii, ako pri väčšine iných ochorení, sú dôležité skúsenosti lekára, individuálny prístup a premyslené riešenia. Za týchto podmienok budete môcť po celý rok ľahko a voľne dýchať, pričom zabudnete na nekonečný výtok z nosa a iné alergické „radosti“.
Každý z času na čas zažije alergickú reakciu a niektorí ľudia trpia alergiami takmer stále, takže antihistaminiká novej generácie sú pre väčšinu ľudí relevantné. Štatistiky ukazujú, že počet alergikov každým rokom neustále pribúda. Je to spôsobené ekologickou situáciou a oslabením imunitného systému.
Antihistaminiká - čo to je jednoduchými slovami

Antihistaminiká pomáhajú bojovať proti alergiám. Sú to lieky, ktoré oslabujú účinok histamínu v ľudskom tele. Histamín je špeciálna látka produkovaná bunkami imunitného systému tela a určená na boj proti baktériám a vírusom. Ale keďže alergia je „chybou“ imunitného systému, histamín neprospieva, ale pôsobí na receptory, spôsobuje opuchy slizníc, začervenanie a svrbenie kože atď. Antihistaminiká pôsobia na H1-histamínové receptory a blokujú ich. Histamín teda nemôže ovplyvňovať receptory, v dôsledku čoho sa znižujú prejavy alergií: znižuje sa svrbenie, slzenie, opuchy slizníc atď.
Existuje niekoľko generácií antihistaminík, z ktorých každá má svoje vlastné rozdiely. Prvá generácia vznikla v 30. rokoch minulého storočia a stala sa skutočným prelomom v boji proti alergiám. O niečo neskôr boli vytvorené lieky druhej a tretej generácie.
Generácie antihistaminík sa budú navzájom výrazne líšiť: majú odlišné vlastnosti a vedľajšie účinky. Týka sa to liekov troch generácií. Antihistaminiká 4. generácie sú veľmi podmienené, najčastejšie ide o reklamný ťah výrobcov, ktorí chcú zdôrazniť inovatívnosť svojich produktov. Ktoré sú lepšie? Poďme sa pozrieť na vlastnosti každej kategórie, aby sme si vybrali tie najlepšie antihistaminiká.

Antihistaminiká 1. generácie
Toto je najbežnejšia skupina antialergických liekov, ktoré majú výrazný sedatívny účinok: spôsobujú ospalosť, upokojujú. Sú dosť silné a nevydržia dlho, zvyčajne 4-5 hodín, nájdete ich v každej lekárni, ich cena je dosť nízka a ich kvalita a účinnosť sú overené časom. Užívanie antihistaminík prvej generácie netrvá dlhšie ako 7-10 dní, po tomto období začína závislosť a účinnosť liekov výrazne klesá. Tieto prostriedky sú predpísané po niektorých vakcínach, pri liečbe kožných ochorení, ako aj v prípade akútnej alergickej reakcie na dočasné vonkajšie dráždidlo.
Vedľajšie účinky tejto skupiny zahŕňajú:
- zníženie tlaku;
- zvýšená chuť do jedla;
- kardiopalmus;
- nepríjemné pocity v žalúdku, vracanie a nevoľnosť;
- smäd, vysychanie slizníc;
- oslabenie pozornosti a svalového tonusu.
- Suprastin. K dispozícii v ampulkách a tabletách, účinná látka je chlórpyramín. Používa sa na liečbu Quinckeho edému, ekzému, žihľavky, alergickej rinitídy, edému slizníc. Používa sa aj na odstránenie svrbenia kože, vr. po uštipnutí hmyzom. Suprastin sa môže podávať deťom od jedného mesiaca, ale je dôležité vypočítať dávkovanie. Tento liek možno použiť pri vysokej teplote, ktorá sa ťažko znižuje, a tiež ako sedatívum pri prechladnutí a vírusových ochoreniach.
Suprastin sa nemá užívať počas gravidity a laktácie.
- diazolin. Ide o pomerne mierny liek, ktorý nespôsobuje ospalosť a je vhodný na dlhodobé užívanie. Diazolin je možné užívať počas tehotenstva okrem prvého trimestra a je vhodný aj pre deti od dvoch rokov. Tento liek sa vyrába vo forme tabliet, ampuliek, suspenzií s rôznymi dávkami.
- Fenistil. Veľmi účinný univerzálny liek, ktorý sa používa pri všetkých typoch alergií. Spôsobuje ospalosť iba v prvých dňoch liečby, potom sedatívny účinok zmizne. Možno použiť zvonka (gél) na bodnutie hmyzom. Vhodné pre deti od 1 mesiaca (vonkajšie), môžu ho užívať tehotné ženy od druhého trimestra, ak ich stav z dôvodu alergie vážne znepokojuje. Dostupné vo forme kapsúl, suspenzií, tabliet, gélu.
- Fenkarol.Účinný prostriedok často používaný v boji proti sezónnym alergiám, ako aj pri krvných transfúziách. Predpisuje sa deťom od 1 roka a tehotným ženám od 2. trimestra (pod lekárskym dohľadom).
- Tavegil. Jeden z najsilnejších liekov s dlhou dobou účinku (12 hodín). Spôsobuje ospalosť. Dostupné v tabletách a vo forme sirupu, povolené pre deti od 1 roka. Tehotné ženy by tento liek nemali užívať.

Antihistaminiká 2. generácie
Ide o pokročilé antihistaminiká, ktoré nemajú sedáciu a majú predĺžený účinok. Musíte ich užívať 1 krát denne, príjem môže byť dlhý, pretože tieto lieky nespôsobujú závislosť. Ich ceny sú zvyčajne nízke. Sú dosť účinné pri liečbe kožných ochorení, odstraňovaní Quinckeho edému a používajú sa na zmiernenie stavu ovčích kiahní. Tieto lieky sa neodporúčajú starším ľuďom a tým, ktorí majú choré srdce. Nižšie je uvedený zoznam najúčinnejších nástrojov druhej generácie.
- loratadín.Účinný liek dostupný vo forme sirupu a tabliet. Pomáha v boji proti alergiám a ich následkom – úzkosť, poruchy spánku, priberanie. Liek sa môže podávať deťom od troch rokov, liek môžu užívať tehotné ženy v druhom a treťom trimestri. V kritických situáciách môže lekár predpísať Loratadin až do 12 týždňov tehotenstva.
- Rupafin. Pomerne silný liek, ktorý sa používa pri liečbe kožných alergických reakcií. Produkt je bezpečný, účinkuje rýchlo, účinok trvá jeden deň. V tehotenstve sa nemôže užívať, zakázané sú aj deti do 12 rokov. Počas laktácie sa Rupafin môže užívať len podľa pokynov lekára.
- Kestin. Najsilnejší liek v tejto skupine, ktorého účinok trvá dva dni. Používa sa v najťažších prípadoch, rýchlo odstraňuje Quinckeho edém, zmierňuje dusenie, znižuje kožné vyrážky. Kestin je zároveň toxický pre pečeň, takže ho nemožno užívať systematicky. Je kontraindikovaný pre tehotné ženy a deti do 1 roka.
Medzi účinné prostriedky druhej generácie patria Claritin, Zodak, Cetrin, Parlazin, Lomiran, Cetrizine, Terfanadin, Semprex.
Dôležité! Dlhodobé užívanie (viac ako mesiac) týchto liekov je nebezpečné bez povolenia lekára, najmä silné lieky. Preto nezabudnite konzultovať s odborníkom.

Antihistaminiká 3. generácie
Antihistaminiká tretej generácie sa považujú za najnovšie, ale v skutočnosti sú vylepšenou verziou druhej generácie. Majú rovnaký dlhodobý účinok, nemajú sedáciu, ale sú úplne neškodné pre srdce a nie sú toxické pre pečeň. Vďaka týmto vlastnostiam sa môžu užívať dlhodobo (napríklad pri sezónnych alergiách, psoriáze, bronchiálnej astme). Ide o najbezpečnejšie antihistaminiká pre tehotné ženy, no aj tak by ste sa pred ich užívaním mali poradiť so svojím lekárom.
Dôležité: Antihistaminiká počas tehotenstva môžu byť v prvom trimestri nebezpečné, preto by ste sa mali poradiť s gynekológom. Ak existuje hrozba potratu, takýmto prostriedkom by sa malo, ak je to možné, vyhnúť. Antihistaminiká počas dojčenia je tiež potrebné dohodnúť s pediatrom. Ak sú predpísané silné lieky, má zmysel na chvíľu prestať dojčiť.
Antihistaminiká 3. generácie sú považované za najsilnejšie a najrýchlejšie pôsobiace. Zoznam mien najlepších z nich je uvedený nižšie.
- Telfast (Allegra). Najnovší liek, ktorý nielen znižuje reakciu receptorov na histamín, ale potláča aj tvorbu tejto látky. V dôsledku toho príznaky alergie veľmi rýchlo vymiznú. Pôsobí počas celého dňa a pri dlhodobom užívaní nevyvoláva závislosť. Deti do 12 rokov a budúce matky nemôžu užívať Telfast, je tiež kontraindikovaný počas laktácie.
- Cetrizine. Tento nástroj je často hodnotený ako štvrtá generácia, v tomto prípade je rozdelenie do kategórií veľmi podmienené. Toto je liek najnovšej generácie, ktorý začína pôsobiť takmer okamžite (20 minút po požití) a môžete užívať pilulky každé tri dni. Vo forme sirupu sa Cetrizine môže podávať deťom od šiestich mesiacov, u tehotných žien je kontraindikovaný. Ak liek predpísal lekár počas laktácie, kŕmenie by sa malo prerušiť na obdobie liečby alergií. Tento liek sa môže užívať dlhodobo.
- Desloratadín. Silné antihistaminikum a protizápalové činidlo. V terapeutických dávkach je dobre znášaný, no pri prekročení dávkovania môže viesť k bolestiam hlavy, suchu v ústach, zrýchlenému tepu a nespavosti. Nemôže sa užívať počas tehotenstva, ale v kritických prípadoch (dusenie bronchospazmom, Quinckeho edém) je možné liečiť ich pod dohľadom lekára.
- Ksizal. Xyzal a jeho analógy sú účinné antihistaminiká pri kožných alergiách a svrbení, sezónnych alergických prejavoch, žihľavke a chronických celoročných alergiách. Majú predĺžený účinok a zmierňujú príznaky alergie 40 minút po požití. Xyzal je dostupný vo forme kvapiek a tabliet a je bezpečný pre deti staršie ako 2 roky.
Tiež dobré prostriedky tretej generácie zahŕňajú Desal, Lordestin, Erius, Suprastinex.

Antihistaminiká 4. generácie
Takéto lieky sú novým slovom v boji proti alergiám, pretože napriek ich vysokej účinnosti prakticky nemajú vedľajšie účinky. Nie sú škodlivé pre srdce, ako väčšina skorších antihistaminík, nespôsobujú ospalosť a závislosť a ľahko sa používajú (raz za 1-3 dni). Jedinou kontraindikáciou je tehotenstvo a skorý vek dieťaťa. Pokiaľ ide o nevýhody antihistaminík štvrtej generácie, ide o vysokú cenu lieku.
Najpopulárnejšie a najúčinnejšie prostriedky tejto generácie:
- fexofenadín.Účinný prostriedok v boji proti všetkým typom alergií, maximálne bezpečný a prakticky bez vedľajších účinkov. Je dostupný v tabletách a vo forme sirupu a môže sa podávať deťom od 6 rokov.
- Levocetrizín. Silný prostriedok, ktorý sa používa na liečbu celoročných a sezónnych alergií, znižuje prejavy konjunktivitídy. Netoxický pre pečeň a srdce, takže ho možno užívať mesiace.
Ako si vybrať najlepší liek na alergiu
Najlepšie antihistaminiká nie sú vždy najdrahšie a najmodernejšie, je dôležité pochopiť, aký relevantný je konkrétny liek v konkrétnej situácii. Napríklad počas choroby sprevádzanej nespavosťou alebo nepokojným spánkom budú preferované lieky prvej generácie. Odstránia prejavy alergií, veľmi pomôže ich sedatívny účinok. Ak alergia prekonala človeka, ktorý sa nechce dostať z obvyklého rytmu života, potom by mal venovať pozornosť najnovším metabolitom drog. V každom prípade pred dlhodobým užívaním nápravy je potrebné poradiť sa s lekárom, najmä ak je potrebné liečiť dieťa alebo tehotnú ženu.
symptóm-liečba.ru
Hodnotenie najlepších liekov na alergiu
Exkluzívne svojho druhu - Cetrin
najlepší liek na alergiu
Na prvom mieste z hľadiska účinnosti je antihistaminikum tretej generácie – Cetrin.
Priemerná odhadovaná cena lieku je od 160 do 200 rubľov.
Hlavnými výhodami Cetrinu sú vysoký stupeň jeho účinnosti, ako aj rýchle pôsobenie po užití lieku. Uprednostňuje sa aj preto, že nespôsobuje ospalosť a „upúšťa“ od negatívnych účinkov na pečeň.
Cetrin treba užívať na odstránenie príznakov sezónnych alergií, sennej nádchy či atopickej dermatitídy.
Tento liek je najlepšou voľbou pre dospelých aj deti. Má príjemnú chuť, nemá prakticky žiadne kontraindikácie a obmedzenia používania. Na rozdiel od iných liekov ho stačí používať raz denne, čo značne uľahčuje proces aplikácie.
V rebríčku najúčinnejších antialergických liekov je Cetrin na prvom mieste. Na desaťbodovej škále môže dať pokojne 9,5 bodu. 0,5 bodu sa odstraňuje za jedinú nevýhodu - cenu. Lieky na alergiu sa dajú kúpiť aj za rozumnejšiu cenu, ale to je presne ten prípad, keď je vhodné pripomenúť slová múdreho Žida: „Nie som taký bohatý, aby som si kupoval lacné veci.“
Claritin je skutočný, spoľahlivý a bezpečný liek na alergiu
Claritin (Loratadine) je ďalší na zozname najúčinnejších liekov na alergiu.
Priemerné náklady na túto drogu sú od 160 do 220 rubľov.
Pred príchodom antihistaminík tretej generácie bol Claritin najbežnejší. Ide o jedno z prvých antialergických liekov, ktoré neovplyvňovali stav pozornosti pacienta, čo umožnilo jeho použitie lekárom a vodičom.
Používa sa na rôzne prejavy alergického procesu, od kožných foriem (svrbenie a začervenanie) až po laryngospazmus (dusenie).
Claritin je dobrý pre rýchlosť účinku, možnosť použitia u detí po roku, ako aj u ľudí, ktorí potrebujú sústredenú pozornosť pri práci.
Hodnotenie tohto lieku je 9,2 z 10, pretože liek má určité nevýhody, ako je obmedzenie príjmu u ľudí s poruchou funkcie obličiek, u žien počas dojčenia a u detí mladších ako jeden rok. Zastávky, do určitej miery, a cena - za rovnaké peniaze si môžete kúpiť najbezpečnejší a najefektívnejší Tsetrin.
Fenistil - starý, ale stále účinný ...
Priemerná cena za to sa v súčasnosti pohybuje od 220 do 280 rubľov.
Fenistil je antialergický liek druhej generácie. V porovnaní s Claritinom má menší účinok, je však oveľa účinnejší ako lieky prvej generácie.
Droga sa používa pri vzniku alergickej reakcie z potravy, liekov, kožných vyrážok a výtoku z nosa v období kvitnutia.
Fenistil má dobrý, výrazný antialergický účinok, neumožňuje vyvinúť alergickú reakciu ani pri vysokej koncentrácii alergénu a histamínu.
Z hľadiska frekvencie užívania je na treťom mieste spomedzi všetkých drog v hodnotení. Jeho skóre je 8,2 z 10. Droga má také nevýhody ako sedatívum, sedatívny účinok, zvýšenie účinku alkoholu pri spoločnom užívaní a skreslenie účinku niektorých iných drog. Kontraindikované pri dojčení, tehotenstve a u detí do 2 rokov.
Nebezpečný, ale mimoriadne účinný - Histalong
Gistalong (Astemizol) je antihistaminikum s najdlhším klinickým účinkom.
Cena tejto drogy je od 300 do 460 rubľov, čo z nej robí jednu z najdrahších drog.
Gistalong patrí k liekom druhej generácie. Má najdlhší terapeutický účinok (u niektorých ľudí môže dosiahnuť až 20 dní)
Tento liek sa používa pri liečbe chronických alergických procesov.
Trvanie pôsobenia Histalong vám umožňuje používať ho s frekvenciou približne raz za mesiac. Jeho použitie vám umožňuje vylúčiť použitie iných antialergických liekov.
Napriek trvaniu účinku a antialergickej aktivite sa liek nachádza iba na štvrtom mieste v rebríčku. Jeho skóre na desaťbodovej stupnici je 8 z 10. Tento výsledok je spôsobený vedľajšími účinkami tohto lieku - pri jeho užívaní je možné narušenie normálneho srdcového rytmu, čo môže viesť k smrti u ľudí so srdcovým ochorením choroba. Kontraindikované na použitie v akútnej fáze vývoja alergie, ako aj u tehotných žien a detí.
Časovo overený liek - Tavegil
dobrý spoľahlivý liek na alergiu prvej generácie
Tavegil (Clemastin) je jedným z najbežnejších a najpoužívanejších liekov prvej generácie.
Tavegil si môžete kúpiť v priemere za 100 rubľov.
Liečivo sa používa v tabletovej aj injekčnej forme. Má pomerne silný antialergický účinok. Často sa používa ako doplnkový liek na anafylaktický šok a pseudoalergické reakcie.
Nízky výskyt vedľajších účinkov a vysoká účinnosť umožnili, aby sa Tavegil zaradil do hodnotenia najpoužívanejších liekov. Okrem toho liek začína pôsobiť pomerne rýchlo a účinok jeho použitia pretrváva dlhú dobu, čo z neho robí liek voľby pri liečbe alergických procesov.
Priemerné hodnotenie tohto lieku na desaťbodovej stupnici je 8,3 z 10. Tavegil dostáva také hodnotenie za také nedostatky, ako je možný vývoj alergickej reakcie na samotný tavegil, mierny sedatívny účinok, ktorý znemožňuje vodičom a lekári ju používať. Liek je tiež kontraindikovaný na použitie u tehotných žien, dojčiacich matiek a u detí mladších ako 1 rok.
Pomôže rýchlo a v každej situácii - Suprastin
Suprastin (Chloropyramine) je liek často používaný vo väčšine odvetví medicíny. Môžete si ho kúpiť za 120-140 rubľov.
Jeden z najúčinnejších blokátorov histamínu prvej generácie
Používa sa takmer na všetky typy a prejavy alergickej reakcie; používané pri poskytovaní pohotovostnej starostlivosti pri alergiách (zahrnuté v počte povinných liekov).
Suprastin sa nehromadí v krvnom sére, čo zabraňuje možnosti predávkovania liekom. Účinok sa vyvíja pomerne rýchlo, ale na jeho predĺženie je potrebné kombinovať Suprastin s inými liekmi. Nízka cena lieku je tiež jeho nepochybnou výhodou, pretože na modernom trhu s liekmi je mimoriadne ťažké vybrať si kvalitný a lacný liek.
V rebríčku najlepších antialergických liekov Suprastin získava 9 bodov z 10. Je zakázané užívať ho počas tehotenstva, laktácie, u detí mladších ako 1 mesiac, u osôb s individuálnou intoleranciou chlórpyramínu a tiež počas akútnej záchvat bronchiálnej astmy.
Stojí na stráži od nepamäti ... - Difenhydramín
Difenhydramín (Difenhydramín) je antihistaminikum prvej generácie, zakladateľ tejto skupiny liekov.
Je to jeden z najlacnejších antialergických liekov. Jeho cena sa pohybuje od 15 do 70 rubľov.
Jeden z antialergických liekov, ktoré boli vynájdené ako prvé. Má pomerne silný antihistamínový účinok.
Difenhydramín sa používa na odstránenie prejavov väčšiny alergických procesov. Vyrába sa hlavne vo forme lokálnych prostriedkov (ako masť), ale môže sa použiť aj na systémovú liečbu. Pre svoje protizápalové pôsobenie je súčasťou takzvanej triády.
Difenhydramín má výrazný antialergický účinok: účinok sa vyvíja rýchlo, ale končí rovnako skoro. Vzhľadom na nízke náklady si ho môže kúpiť každý.
V hodnotení liekov získava difenhydramín skóre 8 z 10. Napriek svojej účinnosti pri liečbe alergií má difenhydramín množstvo vedľajších účinkov, medzi ktorými je najvýraznejšia ospalosť po užití lieku, mierne zakalenie vedomia so sedatívnym účinkom , anémia, poruchy srdcového rytmu.
Výsledky... Aký je najlepší liek na alergiu?
Po podrobnom pochopení princípov účinku, účinnosti a stupňa bezpečnosti každého z vyššie uvedených liekov by sme mali ešte raz spomenúť korunovaný Cetrin. Pre svoju bezpečnosť a účinnosť je v našom hodnotení na prvom mieste a možno ho odporučiť do domácej lekárničky.
Táto droga si zaslúži obrovské plus za nedostatok pôsobenia na pozornosť a koncentráciu človeka. Môže sa užívať bez obáv z vedľajších účinkov a vášho psycho-emocionálneho stavu.
Samozrejme, pred odberom je najlepšie poradiť sa s alergológom a preštudovať si pokyny.
Buďte zdraví a nekýchajte...
www.expertcen.ru
Stručný popis antihistaminík:
* Antihistaminiká 1. generácie
* Antihistaminiká 2. generácie
* Antihistaminiká 3. generácie
* Klasifikácia antihistaminík.
Charakteristika moderných antihistaminík 3. generácie:
* použitie u detí a žien počas tehotenstva a dojčenia
* pôsobenie lieku
* nežiaduce udalosti
* použitie špecifických skupín pacientov
Kritériá výberu antihistaminík:
* Potreba vybrať liek, ktorý má dodatočný antialergický účinok
*Indikované na použitie u žien počas tehotenstva a laktácie a u detí
* Pacient má špecifické problémy
V posledných rokoch sa zvýšil počet pacientov s atopickou astmou, alergickou rinitídou a atopickou dermatitídou. Tieto stavy vo všeobecnosti neohrozujú život, ale vyžadujú aktívnu terapeutickú intervenciu, ktorá musí byť účinná, bezpečná a pacientmi dobre tolerovaná.
Účelnosť užívania antihistaminík pri rôznych alergických ochoreniach (žihľavka, atopická dermatitída, alergická nádcha a konjunktivitída, alergická gastropatia) je daná širokým spektrom účinkov histamínu. Prvé lieky, ktoré kompetitívne blokujú histamínové receptory, boli zavedené do klinickej praxe v roku 1947. Antihistaminiká inhibujú symptómy spojené s endogénnym uvoľňovaním histamínu, ale neovplyvňujú senzibilizačný účinok alergénov. V prípade neskorého vymenovania antihistaminík, keď je alergická reakcia už výrazne výrazná a klinická účinnosť týchto liekov je nízka.
Efektívnosť antihistaminiká prvej generácie v liečbe alergických ochorení sa etablovala už dlho. Hoci všetky tieto lieky rýchlo (zvyčajne do 15-30 minút) zmierňujú príznaky alergie, väčšina z nich má výrazný sedatívny účinok a môže spôsobiť nežiaduce reakcie v odporúčaných dávkach, ako aj interakciu s inými liekmi. Na zastavenie takýchto akútnych alergických reakcií sa používajú hlavne antihistaminiká 1. generácie:
- akútna alergická urtikária;
- anafylaktický alebo anafylaktoidný šok, alergický Quinckeho edém (parenterálne, ako ďalší liek);
- liečba alergických a pseudoalergických reakcií spôsobených liekmi;
- sezónna alergická rinitída (epizodické príznaky);
- akútne alergické reakcie na potraviny;
- sérová choroba.
Niektoré lieky 1. generácie môžu byť účinné aj v nasledujúcich situáciách:
- S ARVI (lieky s anticholinergným účinkom majú "vysušujúci" účinok na sliznice):
- feniramín ( Avil);
Fervex). - prometazín ( Pipolphen, Diprazin);
+ paracetamol + dextrometorfán ( Coldrex Nite). - Chloropyramín ( Suprastin).
- chlórfenamín;
+ paracetamol + kyselina askorbová ( Antigrippin);
+ paracetamol + pseudoefedrín ( Theraflu, Antiflu);
+ biklotymol + fenylefrín ( Hexapneumín);
+ fenylpropanolamín ( KONTAKT 400);
+ fenylpropanolamín + kyselina acetylsalicylová ( HL-studená). - difenhydramín ( Dimedrol).
- feniramín ( Avil);
- Na potlačenie kašľa:
- difenhydramín ( Dimedrol)
prometazín ( Pipolphen, Diprazin) - Na nápravu porúch spánku(zlepšiť zaspávanie, hĺbku a kvalitu spánku, ale efekt nepretrvá dlhšie ako 7-8 dní):
- difenhydramín ( Dimedrol);
+ paracetamol ( Efferalgan Nightcare). - Na stimuláciu chuti do jedla:
- Cyproheptadín ( Peritol);
Astemizol ( Hismanal). - Na prevenciu nevoľnosti a závratov spôsobených labyrintitídou alebo Meniérovou chorobou, ako aj na zníženie prejavov kinetózy:
- difenhydramín ( Dimedrol)
prometazín ( Pipolphen, Diprazin) - Na liečbu zvracania v tehotenstve:
- difenhydramín ( Dimedrol)
- Na zosilnenie účinku analgetík a lokálnych anestetík (premedikácia, zložka lytických zmesí):
- difenhydramín ( Dimedrol)
prometazín ( Pipolphen, Diprazin) - Na ošetrenie drobných rezných rán, popálenín, uštipnutí hmyzom(účinnosť lokálnej aplikácie liekov nebola prísne dokázaná, neodporúča sa užívať > 3 týždne z dôvodu zvýšeného rizika lokálneho dráždivého účinku):
- Bamipin ( Soventol).
K cnostiam Antihistaminiká 2. generácie zahŕňajú širšiu škálu indikácií na použitie. Predstavy o klinickej účinnosti antihistaminík 2. generácie v liečbe bronchiálnej astmy a atopickej dermatitídy sú však založené na malom počte nekontrolovaných štúdií. Účinok lieku sa vyvíja pomerne pomaly (v priebehu 4-8 týždňov) a farmakodynamické účinky liekov 2. generácie boli preukázané len prevažne in vitro.
Nedávno vytvorené Antihistaminiká 3. generácie, ktoré majú výraznú selektivitu a nemajú vedľajšie účinky z centrálneho nervového systému. Pri dlhodobej liečbe alergických ochorení je opodstatnenejšie použitie antihistaminík 3. generácie:
- sezónna alergická rinitída (konjunktivitída) so sezónnymi exacerbáciami > 2 týždne;
- chronická urtikária;
- atopická dermatitída;
Farmakokinetické vlastnosti antihistaminík sa značne líšia. Moderné antihistaminiká 3. generácie majú dlhšiu dobu účinku (12-48 hodín). Astemizol má maximálny polčas (asi 10 dní), čo inhibuje kožné reakcie na histamín a alergény na 6-8 týždňov. U dvoch antihistaminík 3. generácie (terfenadín a astemizol) boli popísané závažné kardiotoxické vedľajšie účinky vo forme ťažkých srdcových arytmií. Pravdepodobnosť vzniku týchto nežiaducich účinkov sa zvyšuje pri súčasnom podávaní liekov s makrolidmi (erytromycín, oleandomycín, azitromycín, klaritromycín), antimykotikami (ketokanosol a intrakanozól), antiarytmikami (chinidín, novokaínamid, dizopyramid), niektorými antidepresívami, ako aj pacientov s chronickými ochoreniami pečene a hyperkaliémiou. V prípade potreby sa pri súčasnom užívaní terfenadínu alebo astemizolu s vyššie uvedenými skupinami liečiv uprednostňujú antimykotiká flukonazol (diflucan) a terbenafín (lamizil), antidepresíva paroxetén a sertralín, antiarytmiká a antibiotiká iných skupín.
Lokálne antihistaminiká, najmä acelastín (Allergodil) má rýchly (do 20-30 minút) symptomatický účinok, zlepšuje mukociliárny klírens a nemá žiadne významné systémové vedľajšie účinky.
Najsľubnejšími perorálnymi antihistaminikami sú loratadín a cetirizín.
Loratadín (Claritin) je antihistaminikum, ktoré nemá sedatívny účinok, významné liekové interakcie a odporúča sa používať u pacientov všetkých vekových skupín. Vynikajúci bezpečnostný profil klaritínu umožnil zaradenie lieku do zoznamu voľne predajných liekov.
Cetirizín (Zyrtec) je základným antihistaminikom najmä u malých detí, kedy je inhalačná cesta podania lieku náročná. Ukázalo sa, že dlhodobé podávanie cetirizínu deťom so skorým atopickým syndrómom môže znížiť riziko progresie atopických stavov v budúcnosti.
Klasifikácia antihistaminík.
1. generácie- pôsobí na periférne a centrálne H 1
-histamínové receptory, spôsobujú sedatívny účinok, nemajú dodatočný antialergický účinok.
- bamipín ( Soventol, masť)
- dimetinden ( Fenistil)
- difenhydramín ( Dimedrol, Benadryl)
- klemastin ( Tavegyl)
- mebhydrolín ( diazolín, Omeril)
- oxatomid ( Tinset)
- prometazín ( Pipolphen, Diprazín)
- feniramín ( Avil)
- hifenadín ( Phencarol)
- chlórpyramín ( Suprastin)
- dimebon ( Dimebone)
- setastin ( Loderix)
- cyproheptadín ( Peritol)
s antiserotonínovým účinkom
2. generácie- pôsobí na histamínové receptory a stabilizuje membránu žírnych buniek.
- ketotifén ( Zaditen atď.)
3. generácie- pôsobí iba na periférne H 1 -histamínové receptory nespôsobujú sedatívny účinok, stabilizujú membránu žírnych buniek a majú dodatočný antialergický účinok.
- akrivastín ( Semprex)
- astemizol ( Hismanal, Histalong, Astemisan, Astelong)
- terfenadín ( Trexyl, Teridin, Tofrin)
- fexofenadín ( Telfast)
- loratadín ( Claritine)
- cetirizín ( Zyrtec)
- desloratadín ( Erius, ďalšie názvy: Alergostop, Delot, Desal, Claramax, Clarinex, Larinex, Loratek, Lordestin, NeoClaritin, Eridez, Eslotin, Ezlor)
- ebastín ( Kestine)
- acelastín ( Allergodil)
- levokabastín ( Histimet)
Charakteristika moderných antihistaminík.
| astemizol HISMANAL |
terfenadín TREXYL |
fexofenadín TELFAST |
loratadín CLARITINE |
cetirizín ZYRTEC |
ebastín KESTINE |
|
| použitie u detí a žien počas tehotenstva a laktácie | ||||||
| Možnosť použitia u detí | od 1 roka | od 3 rokov | od 12 rokov | od 2 rokov | od 2 rokov | od 12 rokov |
| Použitie u tehotných žien | možno | kontraindikované | možno | možno | nežiaduce | kontraindikované |
| Aplikácia na laktáciu | kontraindikované | kontraindikované | kontraindikované | kontraindikované | kontraindikované | kontraindikované |
| účinok lieku | ||||||
| Trvanie | 24 hodín | 18 – 24 hodín | 24 hodín | 24 hodín | 24 hodín | 48 hodín |
| Čas účinku | 1 hodina | 1 hodina | 1 hodina | 0,5 hodiny | 1 hodina | 1 hodina |
| Frekvencia dávkovania | 1 r / d | 1-2 r / d | 1 r / d | 1 r / d | 1 r / d | 1 r / d |
| nežiaduce udalosti | ||||||
| Predĺženie QT intervalu | ÁNO | ÁNO | nie | nie | nie | nie |
| Sedatívna akcia | nie | nie | nie | nie | Zriedkavo | nie |
| Posilnenie účinku alkoholu | nie | nie | nie | nie | ÁNO | nie |
| Vedľajšie účinky pri kombinácii s ketokonazolom a erytromycínom | ÁNO | ÁNO | nie | nie | nie | ÁNO |
| Pribrať | ÁNO | nie | nie | nie | nie | nie |
| použitie špecifických skupín pacientov | ||||||
| Potreba zníženia dávky pri zlyhaní obličiek | nie | nie | ÁNO | nie | ÁNO | ÁNO |
| Potreba znížiť dávku pri porušení funkcie pečene | kontraindikované | kontraindikované | nie | nie | nie | kontraindikované |
Kritériá výberu antihistaminík
Potreba vybrať liek, ktorý má dodatočný antialergický účinok:
- celoročná alergická rinitída;
- sezónna alergická rinitída (konjunktivitída) s trvaním sezónnych exacerbácií do 2 týždňov;
- chronická urtikária;
- atopická dermatitída;
- alergická kontaktná dermatitída;
- skorý atopický syndróm u detí.
Indikované na použitie u detí:
- deti do 12 rokov:
- loratadín ( Claritine)
- cetirizín ( Zyrtec)
- terfenadín ( Trexyl)
- astemizol ( Hismanal)
- dimetinden ( Fenistil)
- cetirizín ( Zyrtec)
- loratadín ( Claritine)
- desloratadín ( Erius)
deti vo veku 1-4 roky so skorým atopickým syndrómom:
Indikované na použitie u žien počas tehotenstva a laktácie:
- loratadín ( Claritine)
- cetirizín ( Zyrtec)
- desloratadín ( Alergostop, Delot, Desal, Claramax, Clarinex, Larinex, Loratek, Lordestin, NeoClaritin, Erides, Erius, Eslotin, Ezlor)
- fexofenadín ( Telfast, Allegra)
- feniramín ( Avil)
Pri výbere antihistaminík (alebo akýchkoľvek iných liekov) počas laktácie je lepšie sa riadiť údajmi na stránke http://www.e-lactancia.org/en/, kde stačí zadať anglický alebo latinský názov drogy alebo hlavnej látky pri hľadaní. Na stránke nájdete informácie a stupeň rizika užívania lieku pre ženu a dieťa počas laktácie (dojčenia). Keďže výrobcovia sú často zaistení a neodporúčajú používanie lieku počas tehotenstva a laktácie (kto im umožní vykonať štúdiu účinku lieku na tehotné a dojčiace ženy a žiadne štúdie - bez povolenia).
Pacient má špecifické problémy:
- pacienti s renálnou insuficienciou:
- loratadín ( Claritine)
- astemizol ( Hismanal)
- terfenadín ( Trexyl)
- loratadín ( Claritine)
- cetirizín ( Zytrec)
- fexofenadín ( Telfast)
pacienti s poruchou funkcie pečene:
www.e-mama.ru
Vplyv na telo
Aby sme pochopili, ako sa líšia antihistaminiká 4. generácie, je potrebné pochopiť mechanizmus účinku antialergických liekov.
Tieto lieky blokujú histamínové receptory H1 a H2. To pomáha znižovať reakciu tela s mediátorom histamínu. Dochádza teda k úľave od alergickej reakcie. Okrem toho tieto prostriedky slúžia ako vynikajúca prevencia bronchospazmu.
Zvážte antihistaminiká všetkých generácií. To vám umožní pochopiť, aké sú výhody moderných nástrojov.
Lieky prvej generácie
Táto kategória zahŕňa lieky sedatíva. Blokujú H1 receptory. Trvanie účinku týchto liekov je 4-5 hodín. Lieky majú vynikajúci antialergický účinok, ale majú množstvo nevýhod, vrátane:
- rozšírenie zrenice;
- sucho v ústach;
- rozmazané videnie;
- ospalosť;
- zníženie tónu.
Bežné lieky prvej generácie sú:
- "Dimedrol";
- "Diazolin";
- "Tavegil";
- "Suprastin";
- "Peritol";
- "Pipolfen";
- "Fenkarol".

Tieto lieky sa zvyčajne predpisujú ľuďom trpiacim chronickými ochoreniami, pri ktorých sú ťažkosti s dýchaním (bronchiálna astma). Okrem toho budú mať priaznivý účinok v prípade akútnej alergickej reakcie.
Lieky 2. generácie
Tieto lieky sa nazývajú nesedatívne. Takéto fondy už nemajú pôsobivý zoznam vedľajších účinkov. Nevyvolávajú ospalosť, zníženie mozgovej aktivity. Lieky sú žiadané pre alergické vyrážky a svrbenie kože.
Najpopulárnejšie drogy:
- "klaritín";
- "Trexil";
- "Zodak";
- "Fenistil";
- "Histalong";
- "Semprex".
Veľkou nevýhodou týchto liekov je však kardiotoxický účinok. Preto je používanie týchto prostriedkov zakázané pre ľudí trpiacich kardiovaskulárnymi patológiami.
Lieky 3. generácie
Ide o aktívne metabolity. Majú vynikajúce antialergické vlastnosti a majú minimálny zoznam kontraindikácií. Ak hovoríme o účinných antialergických liekoch, potom sú tieto lieky len modernými antihistaminikami.

Aké drogy z tejto skupiny sú najobľúbenejšie? Ide o nasledujúce lieky:
- "Zyrtec";
- "Tsetrin";
- Telfast.
Nemajú kardiotoxický účinok. Často sa predpisujú na akútne alergické reakcie a astmu. Poskytujú vynikajúce výsledky v boji proti mnohým dermatologickým ochoreniam.
Lieky 4. generácie
V poslednej dobe špecialisti vynašli nové lieky. Ide o antihistaminiká 4. generácie. Líšia sa rýchlosťou pôsobenia a dlhotrvajúcim účinkom. Takéto lieky dokonale blokujú receptory H1, čím odstraňujú všetky nežiaduce príznaky alergie.
Veľkou výhodou takýchto liekov je, že ich užívanie nepoškodzuje činnosť srdca. To nám umožňuje považovať ich za celkom bezpečné prostriedky.
Nemali by sme však zabúdať, že majú kontraindikácie. Takýto zoznam je pomerne malý, hlavne vek detí a tehotenstvo. Pred použitím sa však stále odporúča konzultovať s lekárom. Pred použitím antihistaminík 4. generácie by bolo užitočné podrobne si preštudovať pokyny.
Zoznam takýchto liekov je nasledujúci:
- "levocetirizín";
- "Erius";
- "Desloratadín";
- "Ebastine";
- "fexofenadín";
- "Bamipín";
- "Fenspiride";
- "Cetirizín";
- "Ksizal".

Najlepšie drogy
Je dosť ťažké vybrať najúčinnejšie lieky zo 4. generácie. Keďže takéto lieky boli vyvinuté nie tak dávno, existuje len málo novších antialergických liekov. Okrem toho sú všetky drogy dobré svojím vlastným spôsobom. Preto nie je možné vyčleniť najlepšie antihistaminiká 4. generácie.
Lieky obsahujúce fenoxofenadin sú veľmi žiadané. Takéto lieky nemajú hypnotický a kardiotoxický účinok na telo. Tieto prostriedky dnes právom zaujímajú miesto najefektívnejších antialergických liekov.
Na liečbu kožných prejavov sa často používajú deriváty cetirizínu. Po užití 1 tablety je výsledok viditeľný po 2 hodinách. Pretrváva však pomerne dlho.
Aktívnym metabolitom slávneho "Loratadínu" je liek "Erius". Tento liek je 2,5-krát účinnejší ako jeho predchodca.
Liek "Ksizal" si získal veľkú popularitu. Dokonale blokuje uvoľňovanie zápalových mediátorov. V dôsledku takejto expozície tento liek spoľahlivo eliminuje alergické reakcie.
Liečivo "Cetirizín"
Toto je pomerne účinný nástroj. Rovnako ako všetky moderné antihistaminiká 4. generácie, liek sa v tele prakticky nemetabolizuje.

Liek sa ukázal ako vysoko účinný pri kožných vyrážkach, pretože je schopný dokonale preniknúť do pokožky. Dlhodobé užívanie tohto lieku u dojčiat so skorým atopickým syndrómom výrazne znižuje riziko progresie takýchto stavov v budúcnosti.
2 hodiny po užití tabletky sa dostaví požadovaný trvalý účinok. Keďže pretrváva dlhodobo, stačí užívať 1 tabletku denne. U niektorých pacientov na dosiahnutie požadovaného výsledku môžete užívať 1 tabletu každý druhý deň alebo dvakrát týždenne.
Droga má minimálny sedatívny účinok. Avšak pacienti, ktorí trpia obličkovými patológiami, by mali tento liek používať s mimoriadnou opatrnosťou.
Droga vo forme suspenzie alebo sirupu je schválená na použitie drobkami od dvoch rokov.
Liečivo "Fexofenadine"
Toto činidlo je metabolitom terfenadínu. Takýto liek je známy aj pod názvom "Telfast". Rovnako ako ostatné antihistaminiká 4. generácie nespôsobuje ospalosť, nemetabolizuje sa a neovplyvňuje psychomotorické funkcie.
Tento liek je jedným z najbezpečnejších, ale zároveň mimoriadne účinných liekov medzi všetkými antialergickými liekmi. Droga je žiadaná pre akékoľvek prejavy alergií. Preto ho lekári predpisujú takmer na všetky diagnózy.
Antihistamínové tablety "Fexofenadine" sú zakázané pre deti mladšie ako 6 rokov.

Liečivo "Desloratadín"
Aj tento liek patrí k obľúbeným antialergickým liekom. Dá sa aplikovať na akúkoľvek vekovú skupinu. Keďže jeho vysoká bezpečnosť bola preukázaná farmakológmi, takýto liek sa vydáva v lekárňach bez lekárskeho predpisu.
Droga má mierny sedatívny účinok, nemá škodlivý účinok na srdcovú činnosť, neovplyvňuje psychomotorickú sféru. Liek je pacientmi často dobre tolerovaný. Okrem toho neinteraguje s inými liekmi.
Jedným z najúčinnejších liekov z tejto skupiny je liek "Erius". Ide o pomerne silný antialergický liek. Počas tehotenstva je však kontraindikovaný. Vo forme sirupu môžu liek užívať deti od 1 roka.
Liečivo "Levocetirizine"
Tento nástroj je lepšie známy ako "Suprastinex", "Caesera". Je to vynikajúci liek, ktorý sa predpisuje pacientom trpiacim alergickou reakciou na peľ. Náprava je predpísaná v prípade sezónnych prejavov alebo celoročne. Droga je žiadaná pri liečbe konjunktivitídy, alergickej rinitídy.

Záver
Lieky novej generácie sú aktívne metabolity predtým používaných liekov. Nepochybne táto vlastnosť robí antihistaminiká 4. generácie mimoriadne účinnými. Lieky v ľudskom tele nie sú metabolizované, pričom poskytujú dlhý a výrazný výsledok. Na rozdiel od predchádzajúcich generácií tieto lieky nemajú škodlivý účinok na pečeň.
Alergické reakcie sa delia na okamžité, vznikajúce bezprostredne po expozícii antigénu, a oneskorené, prejavujúce sa po niekoľkých dňoch či dokonca týždňoch. Pri bezprostrednom type alergie sú najúčinnejšie antihistaminiká. Princíp ich pôsobenia je založený na blokovaní voľného histamínu, ktorý sa v tele uvoľňuje ako odpoveď na fyzikálny alebo chemický podnet. Účinná látka, ktorá má štruktúru podobnú štruktúre biogénneho amínu, blokuje histamínové receptory a bráni samotnému amínu pôsobiť ako mediátor alergických reakcií.
Existujú tri generácie antihistaminík. Vyvinuté v rôznych časoch sa líšia v selektivite pôsobenia. Každá z nasledujúcich farmaceutických línií je selektívnejšia, to znamená, že účinná látka liečiva sa viaže hlavne na jeden typ receptora. To zvyšuje bezpečnosť liekov a znižuje riziko vedľajších účinkov.
Prvá generácia vznikla v roku 1936, jej predstaviteľmi sú Dimedrol, Diazolin, Tavegil, Suprastin, Fenkarol. Vykazujú dobré výsledky ako blokátory histamínu: eliminujú alergické prejavy vo forme vyrážky, opuchu, svrbenia. Všetky tieto lieky však majú krátkodobý účinok (3-4 hodiny) a pri dlhodobom používaní znižujú svoju aktivitu a majú tiež veľa vedľajších účinkov:
- v dôsledku nízkej selektivity majú nežiaduci účinok na bunkové štruktúry mnohých orgánov, a preto sú kontraindikované pri peptickom vrede, obličkových, pečeňových a kardiovaskulárnych patológiách, glaukóme, epilepsii;
- ako anticholinergiká môžu spôsobiť dysfunkciu centrálneho nervového systému, bolesti hlavy, závraty, pokles krvného tlaku;
- znížiť svalový tonus;
- majú hypnotický účinok;
- spôsobiť zvýšenie telesnej hmotnosti.
Dôležitá informácia!
Vzhľadom na výrazný sedatívny účinok antihistaminík prvej generácie, ak sa používajú, je možné viesť vozidlo, ako aj vykonávať inú prácu, ktorá si vyžaduje zvýšenú pozornosť alebo rýchlu reakciu, až 12 hodín po užití lieku.
Lieky druhej generácie - Hexal, Clarisens, Kestin, Claritin, Clarotadin, Lomilan, Zirtek, Rupafin a ďalšie - sa objavili v 80. rokoch minulého storočia. Pôsobia selektívnejšie, ovplyvňujú najmä histamínové receptory, a preto majú menej vedľajších účinkov.
Výhodou je aj nenávislosť a doba pôsobenia až 24 hodín. To vám umožní užívať liek raz denne a nezvyšovať dávku pri dlhodobom používaní. Vzhľadom na kardiotoxický účinok je však pri užívaní väčšiny týchto liekov potrebné neustále sledovanie srdcovej aktivity a u pacientov so závažnými kardiovaskulárnymi patológiami sú antihistaminiká 2. generácie kontraindikované.
V posledných rokoch sa na liečbu všetkých typov alergií úspešne používajú lieky, ktorých účinné látky patria do kategórie proliečiv, to znamená, že sa už v tele v dôsledku metabolických procesov menia na farmakologicky aktívne zlúčeniny. procesy. Efektívnosť týchto fondov je niekoľkonásobne vyššia ako u ich predchodcov. Sú tiež vysoko selektívne, a preto nevyvolávajú žiadny sedatívny alebo kardiotoxický účinok, a preto sú najbezpečnejšie.
Zoznam antihistaminík novej generácie je stále relatívne malý, ale všetky majú spoločnú výhodu: môžu sa užívať na choroby srdca, gastrointestinálneho traktu, obličiek a pečene, ako aj na ľudí, ktorých práca si vyžaduje vysokú koncentráciu. pozornosti. Niektoré lieky z tejto skupiny nie sú počas tehotenstva a detstva kontraindikované.
Porovnávacie charakteristiky liekov 3. generácie
Indikácie pre použitie tejto kategórie liekov sú:
- potravinová alergia;
- sezónna a chronická alergická konjunktivitída a rinitída;
- žihľavka;
- exsudatívna diatéza;
- kontaktná a atopická dermatitída.
Lieky s rovnakou účinnou látkou môžu byť vyrábané pod rôznymi obchodnými názvami (ide o tzv. synonymné lieky).
Allegra

Vyrába sa aj pod názvami Feksadin, Fexofenadine, Telfast, Fexofast, Tigofast. Liečivo je hydrochlorid fexofenadínu. Uvoľňovacia forma - tablety 120 a 180 mg potiahnuté filmom.
Počiatočný účinok dáva hodinu po podaní, maximálna koncentrácia v krvi dosahuje po 3 hodinách, polčas je asi 12 hodín, trvanie účinku je deň. Jedna dávka je 180 mg, priebeh liečby sa určuje individuálne. Keďže sa neuskutočnili klinické štúdie účinku fexofenadínu na plod a telo dieťaťa, počas tehotenstva sa deťom mladším ako 12 rokov a dojčiacim ženám predpisuje iba v nevyhnutných prípadoch.
Náklady na lieky závisia od obsahu hlavnej látky a výrobcu. Napríklad 10 tabliet 120 mg Feksadin Ranbaxy (India) stojí 220 rubľov, rovnaké balenie Allegry od Sanofi-Aventis (Francúzsko) stojí 550 rubľov a 10 tabliet 180 mg Telfast Sanofi-Aventis stojí 530 rubľov.
cetirizín
Ďalšie obchodné názvy: Tsetrin, Tsetrinal, Parlazin, Zodak, Amertil, Allertek, Zirtek. Cetirizín dihydrochlorid slúži ako látka vykazujúca aktivitu vo vzťahu k histamínu. Dostupné v tabletách s obsahom účinnej látky 10 mg, ako aj vo forme kvapiek, roztokov a sirupu.
Počiatočný účinok sa pozoruje 1-1,5 hodiny po požití, celkové trvanie účinku je až deň, metabolity sa vylučujú do 10-15 hodín močom. Jednorazová (a denná) dávka 10 mg. Droga nie je návyková a môže sa používať na dlhodobú terapiu. Deťom do 1 roka a tehotným ženám sa neodporúča užívať.
Približné náklady na cetirizín a jeho analógy:
- Cetirizine, výrobca Vertex, Rusko (10 tab.) - 66 rubľov;
- Tsetrin, výrobca Dr. Reddy, India (20 tabliet) - 160 rubľov;
- Zodak, výrobca Zentiva, Česká republika (10 tab.) - 140 rubľov;
- Zirtek, výrobca YUSB Farshim, Belgicko (kvapky vo fľašiach s objemom 10 ml) - 320 rubľov.
Xizal
Synonymá: Suprastinex, Levocetirizine, Glentset, Zilola, Alerzin. Liečivo je levocetirizín dihydrochlorid. Liek je dostupný v 5 mg tabletách a kvapkách, lieková forma pre deti je sirup.
Afinita k histamínovým receptorom v tomto lieku je niekoľkonásobne vyššia ako u ostatných predstaviteľov tejto série, takže jeho účinok trvá 2 dni. Metabolické produkty sa vylučujú obličkami, polčas je 8-10 hodín. Denná dávka pre dospelých a deti staršie ako 6 rokov je 5 mg. Kontraindikácie použitia levocetirizínu sú vrodené poruchy metabolizmu uhľohydrátov.
Odhadované náklady na lieky:
- Ksizal, výrobca YUSB Farshim, Belgicko (kvapky vo fľašiach s objemom 10 ml) - 440 rubľov;
- Levocetirizín, výrobca Teva, Francúzsko (10 tab.) - 270 rubľov;
- Alerzin, výrobca Eric, Maďarsko (tabuľka 14) -300 rubľov;
- Suprastinex, výrobca Eric, Maďarsko (tabuľka 7) - 150 rubľov.
Desloratadín

Ďalšie obchodné názvy: Erius, Desal, Allergostop, Fribris, Alersis, Lordestin. Bioaktívna látka je desloratadín. Uvoľňovacia forma: 5 mg obalené tablety, 5 mg/ml roztok a sirup.
Maximálna koncentrácia v krvi sa pozoruje po 3-4 hodinách, polčas je 20-30 hodín, celkové trvanie účinku je 24 hodín. Jednorazová dávka pre dospelých a deti staršie ako 12 rokov je 5 mg, dávka pre deti od 2 do 12 rokov sa určuje individuálne. Pre tehotné a dojčiace ženy je liek predpísaný pre stavy, ktoré predstavujú hrozbu pre život.
Náklady na desloratadín a jeho synonymá:
- Desloratadín, výrobca Vertex, Rusko (10 tabliet) - 145 rubľov;
- Lordestin, Bayer, USA výrobca Gedeon Richter, Maďarsko (10 tab.) - 340 rubľov;
- Erius, výrobca Bayer, USA (7 tabliet) - 90 rubľov.
Všetky antialergické lieky predpisuje lekár, berúc do úvahy špecifiká ich pôsobenia, dôvody rozvoja alergií, vek a vlastnosti tela pacienta. Pri užívaní antihistaminík by ste mali prísne dodržiavať pravidlá uvedené v pokynoch.
Pri alergických ochoreniach sa používa niekoľko skupín liekov. toto:
- antihistaminiká;
- liečivá stabilizujúce membránu - prípravky kyseliny kromoglycovej () a ketotifénu;
- topické a systémové glukokortikosteroidy;
- intranazálne dekongestanty.
V tomto článku sa budeme baviť len o prvej skupine – antihistaminiká. Ide o lieky, ktoré blokujú H1-histamínové receptory a v dôsledku toho znižujú závažnosť alergických reakcií. K dnešnému dňu existuje viac ako 60 antihistaminík na systémové použitie. V závislosti od chemickej štruktúry a účinkov na ľudský organizmus sa tieto lieky kombinujú do skupín, o ktorých budeme diskutovať nižšie.
Čo je histamín a histamínové receptory, princíp účinku antihistaminík
V ľudskom tele existuje niekoľko typov histamínových receptorov.Histamín je biogénna zlúčenina, ktorá vzniká ako výsledok množstva biochemických procesov a je jedným z mediátorov podieľajúcich sa na regulácii životne dôležitých funkcií tela a hrá vedúcu úlohu pri vzniku mnohých chorôb.
Za normálnych podmienok je táto látka v organizme v neaktívnom, viazanom stave, avšak pri rôznych patologických procesoch (senná nádcha a pod.) sa množstvo voľného histamínu mnohonásobne zvyšuje, čo sa prejavuje množstvom špecifických a nešpecifické symptómy.
Voľný histamín má na ľudský organizmus tieto účinky:
- spôsobuje spazmus hladkých svalov (vrátane svalov priedušiek);
- rozširuje kapiláry a znižuje krvný tlak;
- spôsobuje stagnáciu krvi v kapilárach a zvýšenie priepustnosti ich stien, čo má za následok zhrubnutie krvi a opuch tkanív obklopujúcich postihnutú cievu;
- reflexne excituje bunky drene nadobličiek - v dôsledku toho sa uvoľňuje adrenalín, čo prispieva k zúženiu arteriol a zvýšeniu srdcovej frekvencie;
- zvyšuje sekréciu žalúdočnej šťavy;
- hrá úlohu neurotransmitera v centrálnom nervovom systéme.
Vonkajšie sa tieto účinky prejavujú takto:
- vyskytuje sa bronchospazmus;
- nosová sliznica opuchne - objaví sa upchatý nos a uvoľňuje sa z neho hlien;
- objavuje sa svrbenie, začervenanie kože, tvoria sa na nej všetky druhy vyrážok - od škvŕn po pľuzgiere;
- tráviaci trakt reaguje na zvýšenie hladiny histamínu v krvi spazmom hladkého svalstva orgánov - v bruchu sú výrazné kŕčovité bolesti, ako aj zvýšená sekrécia tráviacich enzýmov;
- zo strany kardiovaskulárneho systému a možno si ich všimnúť.
V tele sa nachádzajú špeciálne receptory, ku ktorým má histamín afinitu – H1, H2 a H3-histamínové receptory. Pri vzniku alergických reakcií zohrávajú úlohu najmä H1-histamínové receptory, ktoré sa nachádzajú v hladkých svaloch vnútorných orgánov, najmä priedušiek, vo vnútornej membráne - endoteli - ciev, v koži a tiež v centrálnom nervovom systéme.
Antihistaminiká ovplyvňujú práve túto skupinu receptorov a blokujú pôsobenie histamínu typom kompetitívnej inhibície. To znamená, že liek nevytláča histamín už naviazaný na receptor, ale obsadzuje voľný receptor, čím bráni histamínu sa naň naviazať.
Ak sú obsadené všetky receptory, telo to rozpozná a dá signál na zníženie tvorby histamínu. Antihistaminiká teda zabraňujú uvoľňovaniu nových častí histamínu a sú tiež prostriedkom na zabránenie výskytu alergických reakcií.
Klasifikácia antihistaminík
Bolo vyvinutých niekoľko klasifikácií liekov v tejto skupine, ale žiadna z nich nie je všeobecne akceptovaná.
V závislosti od charakteristík chemickej štruktúry sú antihistaminiká rozdelené do nasledujúcich skupín:
- etyléndiamíny;
- etanolamíny;
- alkylamíny;
- deriváty chinuklidínu;
- deriváty alfakarbolínu;
- deriváty fenotiazínu;
- deriváty piperidínu;
- deriváty piperazínu.
V klinickej praxi sa čoraz viac používa klasifikácia antihistaminík podľa generácií, ktoré sa v súčasnosti rozlišujú podľa 3:
- Antihistaminiká 1. generácie:
- difenhydramín (difenhydramín);
- doxylamín (donormil);
- klemastín (tavegil);
- chlórpyramín (suprastin);
- mebhydrolín (diazolín);
- prometazín (pipolfén);
- quifenadín (fencarol);
- cyproheptadín (peritol) a ďalšie.
- Antihistaminiká druhej generácie:
- akrivastín (semprex);
- dimetinden (fenistil);
- terfenadín (histadin);
- azelastín (alergodil);
- loratadín (lorano);
- cetirizín (cetrín);
- bamipín (soventol).
- Antihistaminiká 3. generácie:
- fexofenadín (telfast);
- deslorathodin (erius);
- levocetirizín.
Antihistaminiká 1. generácie
 Antihistaminiká prvej generácie majú výrazný sedatívny účinok.
Antihistaminiká prvej generácie majú výrazný sedatívny účinok. Podľa prevládajúceho vedľajšieho účinku sa lieky z tejto skupiny nazývajú aj sedatíva. Interagujú nielen s histamínovými receptormi, ale aj s množstvom ďalších receptorov, čo podmieňuje ich individuálne účinky. Pôsobia krátkodobo, preto si vyžadujú viac dávok počas dňa. Účinok sa dostaví rýchlo. Dostupné v rôznych dávkových formách - na perorálne podanie (vo forme tabliet, kvapiek) a na parenterálne podanie (vo forme injekčného roztoku). Cenovo dostupné.
Pri dlhodobom používaní týchto liekov sa ich antihistamínová účinnosť výrazne znižuje, čo si vyžaduje pravidelnú výmenu lieku - raz za 2-3 týždne.
Niektoré antihistaminiká 1. generácie sú súčasťou kombinovaných liekov na liečbu prechladnutia, ako aj liekov na spanie a sedatív.
Hlavné účinky antihistaminík 1. generácie sú:
- lokálne anestetikum - spojené so znížením priepustnosti membrány pre sodík; najsilnejšími lokálnymi anestetikami z liekov tejto skupiny sú prometazín a difenhydramín;
- sedatívum - v dôsledku vysokého stupňa prenikania liekov tejto skupiny cez hematoencefalickú bariéru (to znamená do mozgu); stupeň závažnosti tohto účinku u rôznych liekov je rôzny, najvýraznejší je u doxylamínu (často sa používa ako tabletka na spanie); sedatívny účinok sa zvyšuje pri súčasnom užívaní alkoholických nápojov alebo pri užívaní psychotropných liekov; pri užívaní extrémne vysokých dávok lieku je namiesto účinku sedácie zaznamenané výrazné vzrušenie;
- protiúzkostný, upokojujúci účinok je spojený aj s prienikom účinnej látky do centrálneho nervového systému; maximálne vyjadrené v hydroxyzíne;
- proti nevoľnosti a antiemetikum - niektorí zástupcovia liekov z tejto skupiny inhibujú funkciu labyrintu vnútorného ucha a znižujú stimuláciu receptorov vestibulárneho aparátu - niekedy sa používajú pri Meniérovej chorobe a kinetóze v doprave; tento účinok je najvýraznejší pri liekoch, ako je difenhydramín, prometazín;
- účinok podobný atropínu - spôsobuje suchosť slizníc ústnej a nosnej dutiny, zrýchlenie srdcového tepu, poruchy videnia, zadržiavanie moču, zápchu; môže zhoršiť bronchiálnu obštrukciu, viesť k exacerbácii glaukómu a obštrukcii v - s týmito ochoreniami sa nepoužívajú; tieto účinky sú najvýraznejšie pri etyléndiamínoch a etanolamínoch;
- antitusiká - lieky tejto skupiny, najmä difenhydramín, pôsobia priamo na centrum kašľa umiestnené v medulla oblongata;
- antiparkinsonický účinok sa dosiahne inhibíciou účinkov acetylcholínu antihistaminikom;
- antiserotonínový účinok - liek sa viaže na serotonínové receptory, čím zmierňuje stav pacientov trpiacich migrénou; obzvlášť výrazné pri cyproheptadíne;
- rozšírenie periférnych ciev - vedie k zníženiu krvného tlaku; maximálne exprimovaný vo fenotiazínových prípravkoch.
Keďže lieky z tejto skupiny majú množstvo nežiaducich účinkov, nie sú liekmi voľby pri liečbe alergií, no napriek tomu sa na ňu často používajú.
Nižšie sú uvedení jednotliví, najčastejšie používaných, zástupcovia liekov tejto skupiny.
difenhydramín (difenhydramín)
Jedno z prvých antihistaminík. Má výraznú antihistamínovú aktivitu, okrem toho má lokálny anestetický účinok a tiež uvoľňuje hladké svaly vnútorných orgánov a je slabým antiemetikom. Jeho sedatívny účinok je svojou silou podobný účinkom neuroleptík. Vo vysokých dávkach má aj hypnotický účinok.
Pri perorálnom podaní sa rýchlo vstrebáva a preniká hematoencefalickou bariérou. Jeho polčas rozpadu je približne 7 hodín. Prechádza biotransformáciou v pečeni, vylučuje sa obličkami.
Používa sa pri všetkých druhoch alergických ochorení, ako sedatívum a hypnotikum, ako aj pri komplexnej terapii chorôb z ožiarenia. Menej často sa používa na zvracanie tehotných žien, morskú chorobu.
Vnútri sa predpisuje vo forme tabliet 0,03-0,05 g 1-3 krát denne počas 10-14 dní alebo jedna tableta pred spaním (ako tabletka na spanie).
Intramuskulárne injikuje 1-5 ml 1% roztoku, intravenózne kvapkanie - 0,02-0,05 g liečiva v 100 ml 0,9% roztoku chloridu sodného.
Môže byť použitý ako očné kvapky, rektálne čapíky alebo krémy a masti.
Vedľajšie účinky tohto lieku sú: krátkodobá necitlivosť slizníc, bolesť hlavy, závraty, nevoľnosť, sucho v ústach, slabosť, ospalosť. Vedľajšie účinky vymiznú samy po znížení dávky alebo úplnom vysadení lieku.
Kontraindikácie sú gravidita, laktácia, hypertrofia prostaty, glaukóm s uzavretým uhlom.
Chloropyramín (suprastin)
Má antihistamínovú, anticholinergnú, myotropickú antispazmodickú aktivitu. Má tiež protisvrbivé a sedatívne účinky.
Pri perorálnom podaní sa rýchlo a úplne absorbuje, maximálna koncentrácia v krvi sa pozoruje 2 hodiny po požití. Preniká cez hematoencefalickú bariéru. Biotransformirovatsya v pečeni, vylučované obličkami a stolicou.
Je predpísaný pre všetky druhy alergických reakcií.
Používa sa perorálne, intravenózne a intramuskulárne.
Vnútri sa má užívať 1 tableta (0,025 g) 2-3 krát denne s jedlom. Denná dávka sa môže zvýšiť na maximálne 6 tabliet.
V závažných prípadoch sa liek podáva parenterálne - intramuskulárne alebo intravenózne, 1-2 ml 2% roztoku.
Pri užívaní lieku sú možné vedľajšie účinky, ako je celková slabosť, ospalosť, znížená rýchlosť reakcie, zhoršená koordinácia pohybov, nevoľnosť, sucho v ústach.
Zvyšuje účinok hypnotík a sedatív, ako aj narkotických analgetík a alkoholu.
Kontraindikácie sú podobné ako pri difenhydramíne.
Clemastine (tavegil)
Štruktúrou a farmakologickými vlastnosťami je veľmi blízky difenhydramínu, ale pôsobí dlhšie (do 8-12 hodín po podaní) a je aktívnejší.
Sedatívny účinok je vyjadrený stredne.
Užíva sa perorálne 1 tableta (0,001 g) pred jedlom, zapiť dostatočným množstvom vody, 2-krát denne. V závažných prípadoch môže byť denná dávka zvýšená o 2, maximálne - 3 krát. Priebeh liečby je 10-14 dní.
Môže sa použiť intramuskulárne alebo intravenózne (v priebehu 2-3 minút) - 2 ml 0,1% roztoku na dávku, 2-krát denne.
Vedľajšie účinky tohto lieku sú zriedkavé. Je možná bolesť hlavy, ospalosť, nevoľnosť a vracanie, zápcha.
Buďte opatrní pri menovaní osôb, ktorých povolanie si vyžaduje intenzívnu duševnú a fyzickú aktivitu.
Kontraindikácie sú štandardné.
mebhydrolín (diazolín)
Okrem antihistaminík má anticholinergné a. Sedatívne a hypnotické účinky sú extrémne slabé.
Pri perorálnom podaní sa pomaly vstrebáva. Polčas rozpadu je len 4 hodiny. Biotransformované v pečeni, vylučované močom.
Užíva sa perorálne, po jedle, v jednorazovej dávke 0,05-0,2 g, 1-2x denne počas 10-14 dní. Maximálna jednotlivá dávka pre dospelého je 0,3 g, denne - 0,6 g.
Vo všeobecnosti dobre znášaný. Niekedy môže spôsobiť závraty, podráždenie žalúdočnej sliznice, rozmazané videnie, zadržiavanie moču. Vo veľmi zriedkavých prípadoch - pri užívaní veľkej dávky lieku - spomalenie rýchlosti reakcií a ospalosť.
Kontraindikáciou sú zápalové ochorenia tráviaceho traktu, glaukóm s uzavretým uhlom a hypertrofia prostaty.
Antihistaminiká 2. generácie
 Antihistaminiká druhej generácie sa vyznačujú vysokou účinnosťou, rýchlym nástupom účinku a minimom nežiaducich účinkov, niektorí ich zástupcovia však môžu spôsobiť život ohrozujúce arytmie.
Antihistaminiká druhej generácie sa vyznačujú vysokou účinnosťou, rýchlym nástupom účinku a minimom nežiaducich účinkov, niektorí ich zástupcovia však môžu spôsobiť život ohrozujúce arytmie. Účelom vývoja liečiv v tejto skupine bolo minimalizovať sedatívne a iné vedľajšie účinky pri zachovaní alebo ešte silnejšej antialergickej aktivite. A podarilo sa! Antihistaminiká 2. generácie majú vysokú afinitu špecificky k H1-histamínovým receptorom, prakticky bez účinku na cholínové a serotonínové receptory. Výhody týchto liekov sú:
- rýchly nástup účinku;
- dlhá doba účinku (účinná látka sa viaže na bielkovinu, čím je zabezpečená jej dlhšia cirkulácia v organizme, navyše sa hromadí v orgánoch a tkanivách a pomaly sa aj vylučuje);
- dodatočné mechanizmy antialergických účinkov (potláčajú akumuláciu eozinofilov v dýchacom trakte spojenú s príjmom alergénu a tiež stabilizujú membrány žírnych buniek), čo spôsobuje širšiu škálu indikácií na ich použitie (,);
- pri dlhodobom používaní sa účinnosť týchto liekov neznižuje, to znamená, že nedochádza k účinku tachyfylaxie - nie je potrebné pravidelne meniť liek;
- keďže tieto lieky neprenikajú alebo neprenikajú v extrémne malých množstvách cez hematoencefalickú bariéru, ich sedatívny účinok je minimálny a pozoruje sa len u pacientov, ktorí sú v tomto smere obzvlášť citliví;
- neinteragujte s psychotropnými liekmi a etylalkoholom.
Jedným z najnepriaznivejších účinkov antihistaminík 2. generácie je ich schopnosť spôsobiť fatálne arytmie. Mechanizmus ich vzniku je spojený s blokádou draslíkových kanálov srdcového svalu antialergickou látkou, čo vedie k predĺženiu QT intervalu a vzniku arytmie (zvyčajne komorovej fibrilácie alebo flutteru). Tento účinok je najvýraznejší pri liekoch, ako je terfenadín, astemizol a ebastín. Riziko jeho vzniku sa výrazne zvyšuje pri predávkovaní týmito liekmi, ako aj v prípade kombinácie ich užívania s antidepresívami (paroxetín, fluoxetín), antimykotikami (itrakonazol a ketokonazol) a niektorými antibakteriálnymi látkami (antibiotiká zo skupiny makrolidov - klaritromycín, oleandomycín, erytromycín), niektoré antiarytmiká (disopyramid, chinidín), keď pacient konzumuje grapefruitový džús a ťažké.
Hlavná forma uvoľňovania antihistaminík 2. generácie je tabletovaná, zatiaľ čo parenterálne chýbajú. Niektoré lieky (napríklad levokabastín, azelastín) sú dostupné ako krémy a masti a sú určené na lokálne podanie.
Zvážte hlavné lieky tejto skupiny podrobnejšie.
akrivastín (semprex)
Dobre sa vstrebáva, keď sa užíva perorálne, začína pôsobiť do 20-30 minút po požití. Polčas je 2-5,5 hodiny, v malom množstve preniká hematoencefalickou bariérou, vylučuje sa močom v nezmenenej forme.
Blokuje H1-histamínové receptory, v malej miere má sedatívny a anticholinergný účinok.
Používa sa na všetky druhy alergických ochorení.
Na pozadí prijatia je v niektorých prípadoch možná ospalosť a zníženie rýchlosti reakcie.
Liek je kontraindikovaný počas tehotenstva, počas laktácie, s ťažkými, ťažkými koronárnymi chorobami a rovnako ako u detí mladších ako 12 rokov.
Dimetinden (Fenistil)
Okrem antihistaminík má slabé anticholinergné, antibradykinínové a sedatívne účinky.
Pri perorálnom podaní sa rýchlo a úplne absorbuje, zatiaľ čo biologická dostupnosť (stupeň stráviteľnosti) je asi 70 % (v porovnaní s kožnými formami lieku je toto číslo oveľa nižšie - 10 %). Maximálna koncentrácia látky v krvi sa pozoruje 2 hodiny po požití, polčas je 6 hodín pre zvyčajnú a 11 hodín pre retardovanú formu. Cez hematoencefalickú bariéru preniká, vylučuje sa žlčou a močom vo forme metabolických produktov.
Aplikujte liek dovnútra a lokálne.
Vnútri užívajú dospelí 1 kapsulu retardu na noc alebo 20-40 kvapiek 3-krát denne. Priebeh liečby je 10-15 dní.
Gél sa aplikuje na postihnuté oblasti pokožky 3-4 krát denne.
Vedľajšie účinky sú zriedkavé.
Kontraindikáciou je len 1. trimester gravidity.
Zvyšuje účinok alkoholu, liekov na spanie a sedatív na centrálny nervový systém.
Terfenadín (histadin)
Okrem antialergického účinku má slabý anticholinergný účinok. Nemá výrazný sedatívny účinok.
Pri perorálnom podaní sa dobre vstrebáva (biologická dostupnosť je 70 %). Maximálna koncentrácia účinnej látky v krvi sa pozoruje po 60 minútach. Nepreniká hematoencefalickou bariérou. Biotransformovaný v pečeni s tvorbou fexofenadínu, vylučovaný stolicou a močom.
Antihistamínový účinok sa vyvíja po 1-2 hodinách, maximum dosahuje po 4-5 hodinách a trvá 12 hodín.
Indikácie sú rovnaké ako pri iných liekoch tejto skupiny.
Priraďte 60 mg 2-krát denne alebo 120 mg 1-krát denne ráno. Maximálna denná dávka je 480 mg.
V niektorých prípadoch sa u pacienta pri užívaní tohto lieku objavia vedľajšie účinky ako erytém, únava, bolesť hlavy, ospalosť, závraty, suchosť slizníc, galaktorea (výtok mlieka z mliečnych žliaz), zvýšená chuť do jedla, nevoľnosť, vracanie, v prípade predávkovanie - ventrikulárne arytmie.
Kontraindikácie sú gravidita a laktácia.
Azelastín (alergodil)
Blokuje H1-histamínové receptory a tiež zabraňuje uvoľňovaniu histamínu a iných mediátorov alergie zo žírnych buniek.
Rýchlo sa vstrebáva v tráviacom trakte a zo slizníc, polčas je až 20 hodín. Vylučuje sa ako metabolity močom.
Používajú sa spravidla na alergickú rinitídu a.
Pri užívaní lieku sú možné vedľajšie účinky, ako je suchosť a podráždenie nosovej sliznice, krvácanie z nej a poruchy chuti pri intranazálnom použití; podráždenie očných spojoviek a pocit horkosti v ústach - pri použití očných kvapiek.
Kontraindikácie: tehotenstvo, dojčenie, deti do 6 rokov.
Loratadín (lorano, klaritín, lorizal)
Dlhodobo pôsobiaci blokátor H1-histamínových receptorov. Účinok po jednej dávke lieku trvá jeden deň.
Neexistuje výrazný sedatívny účinok.
Pri perorálnom podaní sa rýchlo a úplne absorbuje, maximálnu koncentráciu v krvi dosiahne po 1,3-2,5 hodinách a po 8 hodinách sa z tela vylúči na polovicu. Biotransformované v pečeni.
Indikáciou sú akékoľvek alergické ochorenia.
Zvyčajne je dobre tolerovaný. V niektorých prípadoch sa môže vyskytnúť sucho v ústach, zvýšená chuť do jedla, nevoľnosť, vracanie, potenie, bolesť kĺbov a svalov, hyperkinéza.
Kontraindikáciou je precitlivenosť na loratadín a laktácia.
Buďte opatrní pri vymenovaní tehotných žien.
Bamipín (Soventol)
Blokátor H1-histamínových receptorov na lokálne použitie. Predpisuje sa pri alergických kožných léziách (žihľavka), kontaktných alergiách, ako aj pri omrzlinách a popáleninách.
Gél sa nanáša v tenkej vrstve na postihnuté miesta pokožky. Po pol hodine je možné liek znovu aplikovať.
Cetirizín (Cetrin)
Metabolit hydroxyzínu.
Má schopnosť voľne prenikať do pokožky a rýchlo sa v nej hromadiť – to vedie k rýchlemu nástupu účinku a vysokej antihistamínovej aktivite tohto lieku. Neexistuje žiadny arytmogénny účinok.
Pri perorálnom podaní sa rýchlo vstrebáva, jeho maximálna koncentrácia v krvi sa pozoruje 1 hodinu po požití. Polčas je 7-10 hodín, no pri poruche funkcie obličiek sa predlžuje na 20 hodín.
Spektrum indikácií na použitie je rovnaké ako u iných antihistaminík. Vzhľadom na vlastnosti cetirizínu je však liekom voľby pri liečbe ochorení prejavujúcich sa kožnými vyrážkami – urtikáriou a alergickou dermatitídou.
Užívajte 0,01 g večer alebo 0,005 g dvakrát denne.
Vedľajšie účinky sú zriedkavé. Toto je ospalosť, závrat a bolesť hlavy, sucho v ústach, nevoľnosť.
Antihistaminiká 3. generácie
 Antihistaminiká III generácie majú vysokú antialergickú aktivitu a nemajú arytmogénny účinok.
Antihistaminiká III generácie majú vysokú antialergickú aktivitu a nemajú arytmogénny účinok. Tieto lieky sú aktívnymi metabolitmi (metabolitmi) predchádzajúcej generácie. Nemajú kardiotoxický (arytmogénny) účinok, ale zachovali si výhody svojich predchodcov. Antihistaminiká 3. generácie majú navyše množstvo účinkov, ktoré zosilňujú ich antialergickú aktivitu, a preto je ich účinnosť pri liečbe alergií často vyššia ako u látok, z ktorých sa vyrábajú.
Fexofenadín (Telfast, Allegra)
Je to metabolit terfenadínu.
Blokuje H1-histamínové receptory, zabraňuje uvoľňovaniu mediátorov alergie zo žírnych buniek, neinteraguje s cholinergnými receptormi a netlmí centrálny nervový systém. Vylučuje sa v nezmenenej forme stolicou.
Antihistamínový účinok sa vyvíja do 60 minút po jednorazovej dávke lieku, dosahuje maximum po 2-3 hodinách, trvá 12 hodín.
Vedľajšie účinky ako závrat, bolesť hlavy, slabosť sú zriedkavé.
Desloratadín (erius, edém)
Je to aktívny metabolit loratadínu.
Má protialergické, protiedematózne a protisvrbivé účinky. Pri užívaní v terapeutických dávkach prakticky nemá sedatívny účinok.
Maximálna koncentrácia liečiva v krvi sa dosiahne 2-6 hodín po požití. Polčas rozpadu je 20-30 hodín. Nepreniká hematoencefalickou bariérou. Metabolizuje sa v pečeni, vylučuje sa močom a stolicou.
V 2% prípadov sa na pozadí užívania lieku môže vyskytnúť bolesť hlavy, zvýšená únava a sucho v ústach.
Pri zlyhaní obličiek predpisujte opatrne.
Kontraindikáciou je precitlivenosť na desloratadín. Rovnako ako obdobia tehotenstva a laktácie.
Levocetirizín (Aleron, L-cet)
Derivát cetirizínu.
Afinita tohto lieku k H1-histamínovým receptorom je 2-krát vyššia ako afinita jeho predchodcu.
Uľahčuje priebeh alergických reakcií, pôsobí protiedematózne, protizápalovo, proti svrbeniu. Prakticky neinteraguje so serotonínovými a cholinergnými receptormi, nemá sedatívny účinok.
Pri perorálnom podaní sa rýchlo vstrebáva, jeho biologická dostupnosť je 100 %. Účinok lieku sa vyvíja 12 minút po jednorazovej dávke. Maximálna koncentrácia v krvnej plazme sa pozoruje po 50 minútach. Vylučuje sa hlavne obličkami. Prideľuje sa materským mliekom.
Kontraindikované v prípade precitlivenosti na levocetirizín, závažnej renálnej insuficiencie, závažnej intolerancie galaktózy, nedostatku enzýmu laktázy alebo zhoršenej absorpcie glukózy a galaktózy, ako aj počas tehotenstva a laktácie.
Vedľajšie účinky sú zriedkavé: bolesť hlavy, ospalosť, slabosť, únava, nevoľnosť, sucho v ústach, bolesť svalov, búšenie srdca.
Antihistaminiká a tehotenstvo, laktácia
Terapia alergických ochorení u tehotných žien je obmedzená, pretože mnohé lieky sú nebezpečné pre plod, najmä v prvých 12-16 týždňoch tehotenstva.
Pri predpisovaní antihistaminík tehotným ženám je potrebné vziať do úvahy stupeň ich teratogenity. Všetky liečivé látky, najmä antialergické, sú rozdelené do 5 skupín podľa toho, aké nebezpečné sú pre plod:
A - špeciálne štúdie ukázali, že liek nemá škodlivý účinok na plod;
B - pri vykonávaní pokusov na zvieratách neboli zistené žiadne negatívne účinky na plod, špeciálne štúdie na ľuďoch neboli vykonané;
C - pokusy na zvieratách odhalili negatívny vplyv lieku na plod, ale vo vzťahu k človeku sa nepreukázal; lieky tejto skupiny sa predpisujú tehotnej žene iba vtedy, keď očakávaný účinok prevyšuje riziko jeho škodlivých účinkov;
D - negatívny vplyv tohto lieku na ľudský plod je dokázaný, jeho podávanie je však opodstatnené v určitých život ohrozujúcich situáciách pre matku, kedy boli bezpečnejšie lieky neúčinné;
X - liek je určite nebezpečný pre plod a jeho poškodenie prevyšuje akýkoľvek teoreticky možný prínos pre telo matky. Tieto lieky sú absolútne kontraindikované u tehotných žien.
Systémové antihistaminiká počas tehotenstva sa používajú len vtedy, keď očakávaný prínos preváži možné riziko pre plod.
Žiadne z liečiv v tejto skupine nie je zaradené do kategórie A. Kategória B zahŕňa lieky 1. generácie - tavegil, difenhydramín, periitol; 2. generácia - loratadín, cetirizín. Kategória C zahŕňa allergodil, pipolfen.
Cetirizín je liekom voľby na liečbu alergických ochorení počas tehotenstva. Odporúča sa tiež loratadín a fexofenadín.
Použitie astemizolu a terfenadínu je neprijateľné pre ich výrazné arytmogénne a embryotoxické účinky.
Desloratadín, suprastin, levocetirizín prechádzajú cez placentu, a preto sú prísne kontraindikované u tehotných žien.
Pokiaľ ide o obdobie laktácie, možno povedať nasledovné... Opäť platí, že nekontrolovaný príjem týchto liekov dojčiacou matkou je neprijateľný, pretože neboli vykonané žiadne štúdie na ľuďoch o stupni ich prenikania do materského mlieka. Ak je to potrebné, v týchto liekoch môže mladá matka užívať ten, ktorý má povolené užívať jej dieťa (v závislosti od veku).
Na záver by som rád poznamenal, že aj keď tento článok podrobne popisuje najčastejšie používané lieky v terapeutickej praxi a uvádza ich dávkovanie, pacient by ich mal začať užívať až po konzultácii s lekárom!
Ktorého lekára kontaktovať
Ak sa objavia akútne príznaky alergie, môžete kontaktovať praktického lekára alebo pediatra a následne alergológa. V prípade potreby je vymenovaná konzultácia oftalmológa, dermatológa, lekára ORL, pulmonológa.
Historicky sa pod pojmom "antihistaminiká" rozumejú lieky, ktoré blokujú H1-histamínové receptory a lieky, ktoré pôsobia na H2-histamínové receptory (cimetidín, ranitidín, famotidín atď.), sa nazývajú blokátory H2-histamínu. Prvé sa používajú na liečbu alergických ochorení, druhé sa používajú ako antisekrečné činidlá.
Histamín, tento najdôležitejší mediátor rôznych fyziologických a patologických procesov v tele, bol chemicky syntetizovaný v roku 1907. Následne bol izolovaný zo zvieracích a ľudských tkanív (Windaus A., Vogt W.). Ešte neskôr boli určené jeho funkcie: žalúdočná sekrécia, funkcia neurotransmiterov v centrálnom nervovom systéme, alergické reakcie, zápaly atď. Takmer o 20 rokov neskôr, v roku 1936, boli vytvorené prvé látky s antihistamínovou aktivitou (Bovet D., Staub A. ). A už v 60. rokoch bola dokázaná heterogenita histamínových receptorov v organizme a boli identifikované tri ich podtypy: H1, H2 a H3, líšiace sa štruktúrou, lokalizáciou a fyziologickými účinkami, ktoré sa vyskytujú pri ich aktivácii a blokáde. Odvtedy sa začína aktívne obdobie syntézy a klinického testovania rôznych antihistaminík.
Početné štúdie ukázali, že histamín pôsobiaci na receptory dýchacieho systému, očí a kože spôsobuje charakteristické symptómy alergie a antihistaminiká, ktoré selektívne blokujú receptory typu H1, im môžu zabrániť a zastaviť ich.
Väčšina používaných antihistaminík má množstvo špecifických farmakologických vlastností, ktoré ich charakterizujú ako samostatnú skupinu. Patria sem tieto účinky: antipruritické, dekongestívne, antispastické, anticholinergné, antiserotonínové, sedatívne a lokálne anestetikum, ako aj prevencia bronchospazmu vyvolaného histamínom. Niektoré z nich nie sú spôsobené blokádou histamínu, ale štrukturálnymi vlastnosťami.
Antihistaminiká blokujú pôsobenie histamínu na H1 receptory mechanizmom kompetitívnej inhibície a ich afinita k týmto receptorom je oveľa nižšia ako u histamínu. Tieto lieky preto nie sú schopné vytesniť histamín naviazaný na receptor, len blokujú neobsadené alebo uvoľnené receptory. V súlade s tým sú H1-blokátory najúčinnejšie v prevencii okamžitých alergických reakcií a v prípade rozvinutej reakcie zabraňujú uvoľňovaniu nových častí histamínu.
Podľa chemickej štruktúry ide väčšinou o amíny rozpustné v tukoch, ktoré majú podobnú štruktúru. Jadro (R1) je reprezentované aromatickou a/alebo heterocyklickou skupinou a je pripojené cez molekulu dusíka, kyslíka alebo uhlíka (X) k aminoskupine. Jadro určuje závažnosť antihistamínovej aktivity a niektoré vlastnosti látky. Pri znalosti jeho zloženia je možné predpovedať silu lieku a jeho účinky, napríklad schopnosť preniknúť cez hematoencefalickú bariéru.
Existuje niekoľko klasifikácií antihistaminík, hoci žiadna z nich nie je všeobecne akceptovaná. Podľa jednej z najpopulárnejších klasifikácií sú antihistaminiká rozdelené na lieky prvej a druhej generácie podľa času vzniku. Lieky prvej generácie sa nazývajú aj sedatíva (podľa dominantného vedľajšieho účinku), na rozdiel od nesedatívnych liekov druhej generácie. V súčasnosti je zvykom vyčleňovať tretiu generáciu: zahŕňa zásadne nové lieky - aktívne metabolity, ktoré okrem najvyššej antihistamínovej aktivity vykazujú absenciu sedatívnych účinkov a kardiotoxický účinok charakteristický pre lieky druhej generácie (pozri ).
Okrem toho sa antihistaminiká podľa chemickej štruktúry (v závislosti od X-väzby) delia do niekoľkých skupín (etanolamíny, etyléndiamíny, alkylamíny, deriváty alfakarbolínu, chinuklidín, fenotiazín, piperazín a piperidín).
Antihistaminiká prvej generácie (sedatíva). Všetky sú dobre rozpustné v tukoch a okrem H1-histamínu blokujú aj cholinergné, muskarínové a serotonínové receptory. Keďže ide o kompetitívne blokátory, reverzibilne sa viažu na receptory H1, čo vedie k použitiu pomerne vysokých dávok. Najcharakteristickejšie sú pre ne nasledujúce farmakologické vlastnosti.
- Sedatívny účinok je daný skutočnosťou, že väčšina antihistaminík prvej generácie, ľahko rozpustných v lipidoch, dobre preniká cez hematoencefalickú bariéru a viaže sa na H1 receptory mozgu. Možno ich sedatívny účinok spočíva v blokovaní centrálnych serotonínových a acetylcholínových receptorov. Stupeň prejavu sedatívneho účinku prvej generácie sa u rôznych liekov a u rôznych pacientov líši od stredne ťažkého po ťažký a zvyšuje sa pri kombinácii s alkoholom a psychofarmakami. Niektoré z nich sa používajú ako lieky na spanie (doxylamín). Zriedkavo sa namiesto sedácie objavuje psychomotorická agitácia (častejšie v stredných terapeutických dávkach u detí a vo vysokých toxických dávkach u dospelých). Kvôli sedatívnemu účinku by sa väčšina liekov nemala užívať počas úloh, ktoré si vyžadujú pozornosť. Všetky lieky prvej generácie zosilňujú účinok sedatív a hypnotík, narkotických a nenarkotických analgetík, inhibítorov monoaminooxidázy a alkoholu.
- Anxiolytický účinok charakteristický pre hydroxyzín môže byť spôsobený potlačením aktivity v určitých oblastiach subkortikálnej oblasti centrálneho nervového systému.
- Reakcie podobné atropínu spojené s anticholinergnými vlastnosťami liečiv sú najcharakteristickejšie pre etanolamíny a etyléndiamíny. Prejavuje sa suchom v ústach a nosohltane, retenciou moču, zápchou, tachykardiou a poruchou zraku. Tieto vlastnosti zabezpečujú účinnosť diskutovaných prostriedkov pri nealergickej rinitíde. Súčasne môžu zvýšiť obštrukciu pri bronchiálnej astme (v dôsledku zvýšenia viskozity spúta), zhoršiť glaukóm a viesť k infravezikálnej obštrukcii pri adenóme prostaty atď.
- Antiemetický účinok a účinok proti kolísaniu je tiež pravdepodobne spojený s centrálnym anticholinergným účinkom liekov. Niektoré antihistaminiká (difenhydramín, prometazín, cyklizín, meklizín) znižujú stimuláciu vestibulárnych receptorov a inhibujú funkciu labyrintu, a preto sa môžu použiť pri kinetóze.
- Množstvo blokátorov H1-histamínu znižuje symptómy parkinsonizmu, ktorý je spôsobený centrálnou inhibíciou účinkov acetylcholínu.
- Antitusický účinok je najcharakteristickejší pre difenhydramín, realizuje sa priamym pôsobením na centrum kašľa v medulla oblongata.
- Antiserotonínový účinok, ktorý je primárne charakteristický pre cyproheptadín, určuje jeho použitie pri migréne.
- α1-blokujúci účinok s periférnou vazodilatáciou, najmä pozorovaný u fenotiazínových antihistaminík, môže u citlivých jedincov viesť k prechodnému zníženiu krvného tlaku.
- Lokálne anestetické (kokaínové) pôsobenie je charakteristické pre väčšinu antihistaminík (v dôsledku zníženia priepustnosti membrán pre sodíkové ióny). Difenhydramín a prometazín sú silnejšie lokálne anestetiká ako novokaín. Majú však systémové účinky podobné chinidínu, prejavujúce sa predĺžením refraktérnej fázy a rozvojom komorovej tachykardie.
- Tachyfylaxia: Znížená aktivita antihistaminík pri dlhodobom užívaní, čo potvrdzuje potrebu striedania liekov každé 2-3 týždne.
- Je potrebné poznamenať, že antihistaminiká prvej generácie sa líšia od druhej generácie krátkou dobou expozície s relatívne rýchlym nástupom klinického účinku. Mnohé z nich sú dostupné v parenterálnych formách. Všetky vyššie uvedené skutočnosti, ako aj nízke náklady, určujú dnes rozšírené používanie antihistaminík.
Navyše mnohé z vlastností, o ktorých sa diskutovalo, umožnili „starým“ antihistaminikám zaujať svoje miesto pri liečbe určitých patológií (migréna, poruchy spánku, extrapyramídové poruchy, úzkosť, kinetóza atď.), ktoré nesúvisia s alergiami. Mnohé antihistaminiká prvej generácie sú súčasťou kombinovaných prípravkov používaných pri prechladnutí, ako sedatíva, hypnotiká a iné zložky.
Najčastejšie sa používajú chlórpyramín, difenhydramín, klemastín, cyproheptadín, prometazín, fenkarol a hydroxyzín.
chlórpyramín(Suprastin) je jedným z najpoužívanejších sedatívnych antihistaminík. Má výraznú antihistamínovú aktivitu, periférny anticholinergný a mierny antispazmodický účinok. Účinné vo väčšine prípadov na liečbu sezónnej a celoročnej alergickej rinokonjunktivitídy, angioedému, žihľavky, atopickej dermatitídy, ekzému, svrbenia rôznej etiológie; v parenterálnej forme - na liečbu akútnych alergických stavov vyžadujúcich núdzovú starostlivosť. Poskytuje široké spektrum použiteľných terapeutických dávok. Nehromadí sa v krvnom sére, takže pri dlhšom používaní nespôsobuje predávkovanie. Suprastin sa vyznačuje rýchlym nástupom účinku a krátkym trvaním (vrátane vedľajších účinkov). Chlorpyramín je možné súčasne kombinovať s nesedatívnymi H1-blokátormi, aby sa predĺžila doba trvania antialergického účinku. Suprastin je v súčasnosti jedným z najpredávanejších antihistaminík v Rusku. S tým objektívne súvisí preukázaná vysoká účinnosť, kontrolovateľnosť jeho klinického účinku, dostupnosť rôznych liekových foriem vrátane injekcií a nízka cena.
difenhydramín, u nás najznámejší pod názvom difenhydramín, je jedným z prvých syntetizovaných H1-blokátorov. Má pomerne vysokú antihistamínovú aktivitu a znižuje závažnosť alergických a pseudoalergických reakcií. Pre výrazný anticholinergný účinok pôsobí antitusicky, antiemeticky a zároveň spôsobuje suchosť slizníc, zadržiavanie moču. Vďaka lipofilite poskytuje difenhydramín výraznú sedáciu a môže sa použiť ako hypnotikum. Má výrazný lokálny anestetický účinok, v dôsledku čoho sa niekedy používa ako alternatíva pri intolerancii novokaínu a lidokaínu. Difenhydramín je prezentovaný v rôznych dávkových formách, vrátane parenterálneho použitia, čo určilo jeho široké použitie v núdzovej terapii. Značná škála nežiaducich účinkov, nepredvídateľnosť následkov a účinkov na centrálny nervový systém si však vyžaduje zvýšenú pozornosť pri jeho užívaní a pokiaľ je to možné, použitie alternatívnych prostriedkov.
klemastin(tavegil) je vysoko účinný antihistamínový liek podobný účinku difenhydramínu. Má vysokú anticholinergnú aktivitu, ale v menšej miere preniká hematoencefalickou bariérou. Existuje aj v injekčnej forme, ktorá sa môže použiť ako dodatočný liek na anafylaktický šok a angioedém, na prevenciu a liečbu alergických a pseudoalergických reakcií. Známa je však precitlivenosť na klemastín a iné antihistaminiká s podobnou chemickou štruktúrou.
Cyproheptadín(peritol) má spolu s antihistaminikom výrazný antiserotonínový účinok. V tomto smere sa využíva najmä pri niektorých formách migrény, dumpingového syndrómu, ako posilňovač chuti do jedla, pri anorexii rôzneho pôvodu. Je to liek voľby pri studenej urtikárii.
prometazín(pipolfen) - výrazný účinok na centrálny nervový systém určil jeho použitie pri Meniérovom syndróme, choree, encefalitíde, morskej a vzdušnej chorobe ako antiemetikum. V anestéziológii sa prometazín používa ako zložka lytických zmesí na zosilnenie anestézie.
Quifenadine(fenkarol) - má menšiu antihistamínovú aktivitu ako difenhydramín, ale vyznačuje sa aj menšou penetráciou cez hematoencefalickú bariéru, čo určuje nižšiu závažnosť jeho sedatívnych vlastností. Fenkarol navyše nielen blokuje histamínové H1 receptory, ale znižuje aj obsah histamínu v tkanivách. Môže sa použiť pri rozvoji tolerancie na iné sedatívne antihistaminiká.
Hydroxyzín(atarax) - napriek existujúcej antihistamínovej aktivite sa nepoužíva ako antialergické činidlo. Používa sa ako anxiolytikum, sedatívum, myorelaxans a antipruritikum.
Antihistaminiká prvej generácie, ktoré ovplyvňujú tak H1-, ako aj iné receptory (serotonín, centrálne a periférne cholinergné receptory, a-adrenergné receptory), majú teda rôzne účinky, čo predurčuje ich použitie pri rôznych stavoch. Ale závažnosť vedľajších účinkov nám neumožňuje považovať ich za lieky prvej voľby pri liečbe alergických ochorení. Skúsenosti získané s ich užívaním umožnili vývoj jednosmerných liekov – antihistaminík druhej generácie.
Antihistaminiká druhej generácie (nesedatívne). Na rozdiel od predchádzajúcej generácie takmer nemajú sedatívne a anticholinergné účinky, ale líšia sa selektívnym pôsobením na H1 receptory. U nich bol však v rôznej miere zaznamenaný kardiotoxický účinok.
Nasledujúce vlastnosti sú pre nich najbežnejšie.
- Vysoká špecifickosť a vysoká afinita k H1 receptorom bez účinku na cholínové a serotonínové receptory.
- Rýchly nástup klinického účinku a trvanie účinku. Predĺženie možno dosiahnuť v dôsledku vysokej väzby na bielkoviny, akumulácie liečiva a jeho metabolitov v tele a oneskorenej eliminácie.
- Minimálny sedatívny účinok pri použití liekov v terapeutických dávkach. Vysvetľuje sa to slabým prechodom hematoencefalickej bariéry v dôsledku zvláštností štruktúry týchto fondov. Niektorí obzvlášť citliví jedinci môžu pociťovať miernu ospalosť, ktorá je zriedkavo dôvodom na vysadenie lieku.
- Absencia tachyfylaxie pri dlhodobom používaní.
- Schopnosť blokovať draslíkové kanály srdcového svalu, čo je spojené s predĺžením QT intervalu a srdcovou arytmiou. Riziko tohto vedľajšieho účinku sa zvyšuje, keď sa antihistaminiká kombinujú s antimykotikami (ketokonazol a itrakonazol), makrolidmi (erytromycín a klaritromycín), antidepresívami (fluoxetín, sertralín a paroxetín), grapefruitovým džúsom a u pacientov s ťažkou poruchou funkcie pečene.
- Absencia parenterálnych formulácií, avšak niektoré z nich (azelastín, levokabastín, bamipín) sú dostupné ako topické formulácie.
Nižšie sú uvedené antihistaminiká druhej generácie s ich najcharakteristickejšími vlastnosťami.
terfenadín- prvé antihistaminikum, ktoré nemá tlmivý účinok na centrálny nervový systém. Jeho vytvorenie v roku 1977 bolo výsledkom štúdia oboch typov histamínových receptorov a vlastností štruktúry a účinku existujúcich H1-blokátorov a znamenalo začiatok vývoja novej generácie antihistaminík. V súčasnosti sa terfenadín používa čoraz menej, čo súvisí s jeho zvýšenou schopnosťou spôsobiť fatálne arytmie spojené s predĺžením QT intervalu (torsade de pointes).
Astemizol- jedno z najdlhšie pôsobiacich liečiv zo skupiny (polčas jeho aktívneho metabolitu je až 20 dní). Je charakterizovaná ireverzibilnou väzbou na H1 receptory. Prakticky žiadny sedatívny účinok, neinteraguje s alkoholom. Keďže astemizol má oneskorený účinok na priebeh ochorenia, nie je vhodné ho užívať pri akútnom procese, ale môže mať opodstatnenie pri chronických alergických ochoreniach. Keďže liek má schopnosť akumulovať sa v tele, zvyšuje sa riziko vzniku závažných porúch srdcového rytmu, niekedy smrteľných. Kvôli týmto nebezpečným vedľajším účinkom bol predaj astemizolu v USA a niektorých ďalších krajinách pozastavený.
akrivastin(semprex) je liek s vysokou antihistamínovou aktivitou s minimálne výrazným sedatívnym a anticholinergným účinkom. Charakteristickým znakom jeho farmakokinetiky je nízka úroveň metabolizmu a absencia kumulácie. Akrivastin sa uprednostňuje v prípadoch, keď nie je potrebná trvalá antialergická liečba z dôvodu rýchleho nástupu účinku a krátkodobého účinku, čo umožňuje flexibilný režim dávkovania.
Dimethenden(Fenistil) - je najbližšie k antihistaminikám prvej generácie, ale líši sa od nich oveľa menej výrazným sedatívnym a muskarínovým účinkom, vyššou antialergickou aktivitou a dĺžkou účinku.
loratadín(klaritín) je jedným z najkupovanejších liekov druhej generácie, čo je celkom pochopiteľné a logické. Jeho antihistamínová aktivita je vyššia ako u astemizolu a terfenadínu v dôsledku väčšej sily väzby na periférne H1 receptory. Droga nemá sedatívny účinok a nezosilňuje účinok alkoholu. Okrem toho loratadín prakticky neinteraguje s inými liekmi a nemá kardiotoxický účinok.
Nasledujúce antihistaminiká sú lokálne prípravky a sú určené na zmiernenie lokálnych prejavov alergií.
Levocabastin(Histimet) sa používa ako očné kvapky na liečbu alergickej konjunktivitídy závislej od histamínu alebo ako sprej na alergickú rinitídu. Pri lokálnej aplikácii sa v malom množstve dostáva do systémového obehu a nemá nežiaduce účinky na centrálny nervový a kardiovaskulárny systém.
azelastín(allergodil) je vysoko účinný prostriedok na liečbu alergickej nádchy a konjunktivitídy. Azelastín, ktorý sa používa ako nosový sprej a očné kvapky, má malé až žiadne systémové účinky.
Ďalšie lokálne antihistaminikum bamipín (soventol) vo forme gélu je určené na použitie pri alergických kožných léziách sprevádzaných svrbením, bodnutím hmyzom, popálením medúzou, omrzlinami, spálením od slnka a miernymi tepelnými popáleninami.
Antihistaminiká tretej generácie (metabolity). Ich zásadný rozdiel je v tom, že ide o aktívne metabolity antihistaminík predchádzajúcej generácie. Ich hlavnou črtou je neschopnosť ovplyvniť QT interval. V súčasnosti existujú dva lieky - cetirizín a fexofenadín.
cetirizín(Zyrtec) je vysoko selektívny antagonista periférnych H1 receptorov. Ide o aktívny metabolit hydroxyzínu, ktorý má oveľa menej výrazný sedatívny účinok. Cetirizín sa v tele takmer nemetabolizuje a rýchlosť jeho vylučovania závisí od funkcie obličiek. Jeho charakteristickou vlastnosťou je vysoká schopnosť prenikať pokožkou a tým aj účinnosť pri kožných prejavoch alergií. Cetirizín experimentálne ani klinicky nepreukázal žiadny arytmogénny účinok na srdce, čo predurčilo oblasť praktického použitia metabolitov a predurčilo vznik nového lieku, fexofenadínu.
fexofenadín(telfast) je aktívny metabolit terfenadínu. Fexofenadín neprechádza v tele transformáciami a jeho kinetika sa nemení pri poškodení funkcie pečene a obličiek. Nevstupuje do žiadnych liekových interakcií, nemá sedatívny účinok a neovplyvňuje psychomotorickú aktivitu. V tomto ohľade je liek schválený na použitie osobami, ktorých činnosť si vyžaduje zvýšenú pozornosť. Štúdia vplyvu fexofenadínu na hodnotu QT preukázala v experimente aj na klinike úplnú absenciu kardiotropného účinku pri použití vysokých dávok a pri dlhodobom užívaní. Spolu s maximálnou bezpečnosťou tento liek preukazuje schopnosť zastaviť symptómy pri liečbe sezónnej alergickej rinitídy a chronickej idiopatickej urtikárie. Farmakokinetika, bezpečnostný profil a vysoká klinická účinnosť teda robia z fexofenadínu v súčasnosti najsľubnejšie antihistaminiká.
Takže v arzenáli lekára je dostatočné množstvo antihistaminík s rôznymi vlastnosťami. Je potrebné mať na pamäti, že poskytujú iba symptomatickú úľavu od alergií. Okrem toho, v závislosti od konkrétnej situácie, môžete použiť rôzne lieky a ich rôzne formy. Je tiež dôležité, aby si lekár uvedomoval bezpečnosť antihistaminík.
| 1. generácie | II generácie | III generácie |
|
|
|