Che cos'è uno stato di shock. SHOCK - Grande enciclopedia medica
Lo shock è una condizione specifica in cui vi è una forte carenza di sangue agli organi umani più importanti: cuore, cervello, polmoni e reni. Pertanto, si verifica una situazione in cui il volume di sangue disponibile non è sufficiente per riempire il volume esistente di vasi sotto pressione. In una certa misura, lo shock è uno stato che precede la morte.
Cause
Le cause dello shock sono dovute a una violazione della circolazione di un volume fisso di sangue in un certo volume di vasi che possono restringersi ed espandersi. Pertanto, tra le cause più comuni di shock, si può individuare una forte diminuzione del volume del sangue (perdita di sangue), un rapido aumento dei vasi sanguigni (i vasi si espandono, di norma, in risposta al dolore acuto, un allergene o l'ipossia ), nonché l'incapacità del cuore di svolgere le sue funzioni ( contusione del cuore durante una caduta, infarto del miocardio, "attorcigliamento" del cuore con pneumotorace tensivo).
Cioè, lo shock è l'incapacità del corpo di garantire la normale circolazione sanguigna.
Tra le principali manifestazioni di shock, si possono individuare un aumento della frequenza cardiaca superiore a 90 battiti al minuto, un polso debole e filiforme, pressione sanguigna bassa (fino alla sua completa assenza), respiro rapido, in cui una persona a riposo respira come se sta eseguendo uno sforzo fisico intenso. Anche il pallore della pelle (la pelle diventa blu pallido o giallo pallido), la mancanza di urina e una grave debolezza in cui una persona non può muoversi o pronunciare parole sono segni di shock. Lo sviluppo dello shock può portare alla perdita di coscienza e alla mancanza di risposta al dolore.
Tipi di shock
Lo shock anafilattico è una forma di shock caratterizzata da un'improvvisa vasodilatazione. La causa dello shock anafilattico può essere una certa reazione a un allergene che entra nel corpo umano. Potrebbe trattarsi di una puntura d'ape o dell'iniezione di un farmaco a cui la persona è allergica.
Lo sviluppo dello shock anafilattico si verifica quando un allergene entra nel corpo umano, indipendentemente dalla quantità in cui entra nel corpo. Ad esempio, non importa affatto quante api hanno morso una persona, poiché in ogni caso si verificherà lo sviluppo di uno shock anafilattico. Tuttavia, il sito del morso è importante, poiché se il collo, la lingua o l'area del viso sono interessati, lo sviluppo dello shock anafilattico si verificherà molto più velocemente che se si morde la gamba.
Lo shock traumatico è una forma di shock, caratterizzata da una condizione estremamente grave del corpo, provocata da sanguinamento o irritazione dolorosa.
Tra le cause più comuni di shock traumatico vi sono sbiancamento della pelle, sudore appiccicoso, indifferenza, letargia e polso accelerato. Altre cause di shock traumatico includono sete, secchezza delle fauci, debolezza, irrequietezza, incoscienza o confusione. Questi segni di shock traumatico sono in una certa misura simili ai sintomi di sanguinamento interno o esterno.
Lo shock emorragico è una forma di shock in cui c'è una condizione di emergenza del corpo che si sviluppa a seguito di una perdita di sangue acuta.
Il grado di perdita di sangue ha un impatto diretto sulla manifestazione dello shock emorragico. In altre parole, la forza della manifestazione di shock emorragico dipende direttamente dalla quantità di cui il volume del sangue circolante (CVB) diminuisce in un periodo di tempo abbastanza breve. La perdita di sangue nella quantità di 0,5 litri, che si verifica durante la settimana, non sarà in grado di provocare lo sviluppo di shock emorragico. In questo caso, si sviluppa un'anemia clinica.
Lo shock emorragico si verifica a seguito della perdita di sangue nel volume totale di 500 ml o più, che è il 10-15% del volume del sangue circolante. La perdita di 3,5 litri di sangue (70% del BCC) è considerata fatale.
Lo shock cardiogeno è una forma di shock, caratterizzata da un complesso di condizioni patologiche nel corpo, provocate da una diminuzione della funzione contrattile del cuore.
Tra i principali segni di shock cardiogeno si possono distinguere le interruzioni nel lavoro del cuore, che sono il risultato di una violazione del ritmo cardiaco. Inoltre, con lo shock cardiogeno, ci sono interruzioni nel lavoro del cuore e dolore al petto. L'infarto miocardico è caratterizzato da un forte senso di paura con embolia polmonare, mancanza di respiro e dolore acuto.
Tra gli altri segni di shock cardiogeno si possono distinguere reazioni vascolari e autonome, che si sviluppano a seguito di una diminuzione della pressione sanguigna. Anche sudore freddo, sbiancamento, seguito da unghie e labbra blu, nonché grave debolezza sono sintomi di shock cardiogeno. Spesso c'è una sensazione di intensa paura. A causa del gonfiore delle vene che si verifica dopo che il cuore ha smesso di pompare sangue, le vene giugulari del collo si gonfiano. Con il tromboembolismo, la cianosi si verifica abbastanza rapidamente e si nota anche la marmorizzazione della testa, del collo e del torace.
Nello shock cardiogeno, dopo la cessazione della respirazione e dell'attività cardiaca, può verificarsi perdita di coscienza.
Primo soccorso per lo shock
Un'assistenza medica tempestiva in caso di gravi lesioni e traumi può prevenire lo sviluppo di una condizione di shock. L'efficacia del pronto soccorso per lo shock dipende in gran parte dalla rapidità con cui viene fornito. Il primo soccorso per lo shock consiste nell'eliminare le principali cause dello sviluppo di questa condizione (fermare l'emorragia, ridurre o alleviare il dolore, migliorare la respirazione e l'attività cardiaca, raffreddamento generale).
Quindi, prima di tutto, nel processo di pronto soccorso per lo shock, si dovrebbe affrontare l'eliminazione delle cause che hanno causato questa condizione. È necessario liberare la vittima dalle macerie, fermare l'emorragia, estinguere gli indumenti in fiamme, neutralizzare la parte del corpo ferita, eliminare l'allergene o fornire un'immobilizzazione temporanea.
Se la vittima è cosciente, si consiglia di offrirgli un anestetico e, se possibile, di bere un tè caldo.
Nel processo di pronto soccorso in caso di shock, allenta gli indumenti stretti intorno al petto, al collo o alla vita.
La vittima deve essere distesa in una posizione tale che la testa sia girata di lato. Questa posizione consente di evitare la retrazione della lingua e il soffocamento con il vomito.
Se lo shock si verifica quando fa freddo, la vittima deve essere riscaldata e, se fa caldo, proteggerla dal surriscaldamento.
Inoltre, nel processo di pronto soccorso per lo shock, se necessario, la bocca e il naso della vittima dovrebbero essere liberati da oggetti estranei, dopodiché dovrebbero essere eseguiti un massaggio cardiaco chiuso e una respirazione artificiale.
Il paziente non deve bere, fumare, usare piastre riscaldanti o borse dell'acqua calda o essere solo.
Attenzione!
Questo articolo è pubblicato solo a scopo didattico e non costituisce materiale scientifico o consulenza medica professionale.
Iscriviti per un appuntamento con il medico
VK Kulagin distingue le seguenti fasi:
1. Stadio nervoso: il nome sottolinea il ruolo principale del fattore nervoso nella fase iniziale dello shock.
2. Vascolare (i principali fattori patogenetici sono una diminuzione del volume del sangue circolante, la centralizzazione della circolazione sanguigna, i disturbi della microcircolazione, seguiti dallo sviluppo dell'ipossia in molti tessuti).
3. Metabolico (i disturbi emodinamici sono accompagnati da disturbi metabolici che aggravano il corso del processo: acidosi metabolica, rilascio di varie cellule, compresi gli enzimi lisosomiali, nei tessuti e nel sangue).
Le seguenti fasi di shock sono più comuni:
1) Lo stadio di shock compensato, eccitazione - erettile.
2) Lo stadio dello shock scompensato, inibizione - torpido.
3) Stadio di shock termico, preagonale.
Nella fase erettile, c'è un aumento della pressione sanguigna, un aumento della frequenza cardiaca e un'accelerazione del flusso sanguigno. Viene rilevato anche uno spasmo dei vasi di molti organi periferici sullo sfondo dell'attivazione del flusso sanguigno negli organi vitali: centralizzazione della circolazione sanguigna. Lo stadio è più pronunciato nello shock traumatico e da ustione, con anafilassi e trasfusioni di sangue è di breve durata.
Nella fase torpida, la pressione sanguigna diminuisce e il grado di questa diminuzione determina, insieme ad altri indicatori, la gravità dello shock. Una diminuzione della produzione oraria di urina inferiore a 40 ml porta successivamente allo sviluppo di disturbi metabolici e quindi, durante il passaggio allo stadio termico successivo, e irreversibili disordini morfologici. Si basano sull'ipossia congestizia - anossia, che spesso assume un carattere irreversibile.
2.1.1. Eziologia e patogenesi dello shock ipovolemico (HSH)
Questo shock si sviluppa con un'ampia perdita di liquidi. La causa più comune di HSH è la perdita di sangue acuta a seguito di traumi o emorragie interne (da ulcera peptica, varici esofagee, aneurisma aortico). La perdita di sangue può essere evidente (p. es., feci sanguinolente) o latente (p. es., gravidanza extrauterina).
Allo stesso tempo, l'HSH può svilupparsi con grandi perdite non solo di sangue, ma anche di altri liquidi. In questi casi, i suoi sintomi non compaiono immediatamente, ma dopo alcune ore e sono accompagnati da un ispessimento del sangue. Il fluido può essere perso:
con massicce ustioni termiche e chimiche;
con il suo accumulo nella cavità addominale (peritonite).
con diarrea profusa e vomito indomabile.
con urina nel diabete e diabete insipido, insufficienza surrenalica, con un sovradosaggio di forti diuretici.
Oltre all'ipovolemia assoluta, ce n'è una relativa, in cui può esserci abbastanza e anche molto sangue nei vasi, ma una parte minore di esso partecipa alla circolazione e una grande parte si deposita (sequestrata) in il letto capillare e venoso. Questa situazione è tipica dello shock settico, anafilattico e, in una certa misura, cardiogeno, che conferisce a tutte queste varianti di shock una certa somiglianza con lo shock ipovolemico, incluso lo shock emorragico.
Un adulto affronta facilmente la perdita del 10% del volume sanguigno circolante totale (CBV) utilizzando i meccanismi di mantenimento della pressione sanguigna, che, prima di tutto, includono la vasocostrizione sotto l'influenza delle catecolamine. Se, tuttavia, una persona perde rapidamente dal 20 al 25% del sangue circolante, i meccanismi compensativi di solito non funzionano più completamente e si sviluppano sintomi di shock.
Nello shock emorragico si osservano i cambiamenti più evidenti nell'emodinamica.
Immediatamente dopo la perdita di sangue, vengono attivati meccanismi compensativi per mantenere la pressione sanguigna:
1) una diminuzione della gittata cardiaca (CO) è accompagnata da un aumento del tono delle arteriole dovuto ad un aumento della sensibilità dei vasi periferici alle catecolamine e ad altri vasocostrittori;
2) i capillari si sovrappongono e il sangue inizia a fluire attraverso gli shunt arterioloveni;
3) l'ischemia renale innesca la secrezione di renina e, attraverso di essa, il sistema renina-angiotensina-aldosterone con ritenzione di sodio e acqua e aumento del BCC.
La vasocostrizione periferica (o spasmo delle arteriole) da un lato mantiene la pressione sanguigna e, dall'altro, impedisce la perfusione dei tessuti. A questo proposito, l'ipossia si sviluppa nei tessuti, si accumulano sostanze che riducono il tono vascolare. Questi sono lattato, adenosina e molti altri prodotti intermedi. I microvasi, in particolare quelli di scambio, traboccano di sangue. Questo può essere considerato come una reazione compensatoria del corpo in risposta all'ipossia (per risolvere la fame di ossigeno) in una situazione estrema. Di conseguenza, si sviluppa la stasi venosa e molto liquido lascia la circolazione attiva, il flusso sanguigno si indebolisce. In questa fase, tutti i microvasi muscolari perdono la loro sensibilità ai vasocostrittori.
La perfusione del cuore e del cervello si mantiene a lungo, ma poi fallisce. Vasocostrizione. compensatorio infatti, può causare necrosi ischemica dell'intestino o delle dita delle estremità. Un fattore di depressione miocardica appare nel sangue, indebolendo le contrazioni cardiache.
Oltre all'ipossia, l'endotossina dei batteri intestinali gram-negativi svolge un ruolo importante nella diminuzione del tono vascolare periferico in qualsiasi forma di shock. Se i disturbi del microcircolo fossero associati solo all'acidosi metabolica, sarebbero eliminati in modo relativamente facile dopo che il corpo fosse stato rimosso dall'ipossia. Tuttavia, ciò non accade, perché oltre all'ipossia, una serie di mediatori "shockogenic" altamente attivi dei leucociti e dell'endotelio microvascolare, formati sotto l'influenza dell'endotossina, partecipano all'espansione paralitica dei microvasi (vedi shock settico).
Il fatto è che qualsiasi shock è accompagnato da ischemia dell'intestino crasso. A sua volta, l'ischemia rende la parete intestinale permeabile all'endotossina, che entra nel fegato attraverso il sistema della vena porta. In condizioni normali, quasi tutta l'endotossina si deposita e viene neutralizzata nel RES epatico. Allo stesso tempo, durante lo shock, il fegato perde la sua capacità di catturare e neutralizzare l'endotossina. Quest'ultimo, bypassando il fegato, penetra nella circolazione sistemica, collegandosi alla patogenesi dello shock.
Lo shock è un cambiamento patologico nelle funzioni dei sistemi vitali del corpo, in cui vi è una violazione della respirazione e della circolazione sanguigna. Questa condizione fu descritta per la prima volta da Ippocrate, ma il termine medico apparve solo a metà del XVIII secolo. Poiché varie malattie possono portare allo sviluppo di shock, per molto tempo gli scienziati hanno proposto un gran numero di teorie sulla sua insorgenza. Tuttavia, nessuno di loro ha spiegato tutti i meccanismi. È stato ora stabilito che lo shock si basa sull'ipotensione arteriosa, che si verifica con una diminuzione del volume del sangue circolante, una diminuzione della gittata cardiaca e delle resistenze vascolari periferiche totali, o con una ridistribuzione dei liquidi nell'organismo.
Manifestazioni di shock
I sintomi dello shock sono in gran parte determinati dalla causa che ha portato alla sua comparsa, ma ci sono caratteristiche comuni di questa condizione patologica:
- violazione della coscienza, che può manifestarsi con eccitazione o depressione;
- diminuzione della pressione sanguigna da insignificante a critica;
- un aumento della frequenza cardiaca, che è una manifestazione di una reazione compensatoria;
- centralizzazione della circolazione sanguigna, in cui c'è uno spasmo dei vasi periferici, ad eccezione del renale, cerebrale e coronarico;
- pallore, marmorizzazione e cianosi della pelle;
- respirazione rapida e superficiale che si verifica con un aumento dell'acidosi metabolica;
- cambiamento della temperatura corporea, di solito è basso, ma durante il processo infettivo aumenta;
- le pupille sono generalmente dilatate, la reazione alla luce è lenta;
- in situazioni particolarmente gravi si sviluppano convulsioni generalizzate, minzione involontaria e defecazione.
Ci sono anche manifestazioni specifiche di shock. Ad esempio, quando esposto a un allergene, si sviluppa broncospasmo e il paziente inizia a soffocare, con perdita di sangue, una persona avverte una pronunciata sensazione di sete e, con infarto del miocardio, dolore toracico.
Gradi di shock
A seconda della gravità dello shock, si distinguono quattro gradi delle sue manifestazioni:
- Compensato. Allo stesso tempo, le condizioni del paziente sono relativamente soddisfacenti, la funzione dei sistemi è preservata. È cosciente, la pressione sanguigna sistolica è ridotta, ma supera i 90 mm Hg, il polso è di circa 100 al minuto.
- Sottocompensato. Si nota la violazione. Le reazioni del paziente sono inibite, è letargico. La pelle è pallida, umida. La frequenza cardiaca raggiunge 140-150 al minuto, respirazione superficiale. La condizione richiede cure mediche immediate.
- Scompensato. Il livello di coscienza è ridotto, il paziente è gravemente ritardato e reagisce male agli stimoli esterni, non risponde a domande o risposte in una parola. Oltre al pallore, si osserva la marmorizzazione della pelle a causa della ridotta microcircolazione e della cianosi della punta delle dita e delle labbra. L'impulso può essere determinato solo sui vasi centrali (carotide, arteria femorale), supera i 150 al minuto. La pressione arteriosa sistolica è spesso inferiore a 60 mmHg. C'è una violazione degli organi interni (reni, intestino).
- Terminale (irreversibile). Il paziente è solitamente privo di sensi, la respirazione è superficiale, il polso non è palpabile. Il solito metodo con l'aiuto di un tonometro spesso non determina la pressione, i suoni del cuore sono attutiti. Ma le macchie blu appaiono sulla pelle nei punti in cui si accumula sangue venoso, simili a quelli da cadavere. I riflessi, compreso il dolore, sono assenti, gli occhi sono immobili, la pupilla è dilatata. La prognosi è estremamente sfavorevole.
L'indice di shock di Algover, che si ottiene dividendo la frequenza cardiaca per la pressione sanguigna sistolica, può essere utilizzato per determinare la gravità della condizione. Normalmente è 0,5, con 1 grado -1, con il secondo -1,5.
Tipi di shock
A seconda della causa immediata, esistono diversi tipi di shock:
- Shock traumatico derivante da influenze esterne. In questo caso, c'è una violazione dell'integrità di alcuni tessuti e il verificarsi di dolore.
- Lo shock ipovolemico (emorragico) si sviluppa quando il volume del sangue circolante diminuisce a causa del sanguinamento.
- Lo shock cardiogeno è una complicazione di varie malattie cardiache (, tamponamento, rottura dell'aneurisma), in cui la frazione di eiezione del ventricolo sinistro diminuisce drasticamente, a seguito della quale si sviluppa l'ipotensione arteriosa.
- Lo shock infettivo-tossico (settico) è caratterizzato da una pronunciata diminuzione della resistenza vascolare periferica e da un aumento della permeabilità delle loro pareti. Di conseguenza, c'è una ridistribuzione della parte liquida del sangue, che si accumula nello spazio interstiziale.
- si sviluppa come reazione allergica in risposta all'esposizione endovenosa a una sostanza (puntura, puntura d'insetto). In questo caso, l'istamina viene rilasciata nel sangue e la vasodilatazione, che è accompagnata da una diminuzione della pressione.
Ci sono altre varietà di shock che includono vari sintomi. Ad esempio, lo shock da ustione si sviluppa a causa di traumi e ipovolemia dovuti a grandi perdite di liquidi attraverso la superficie della ferita.
Aiuto con lo shock
Ogni persona dovrebbe essere in grado di fornire il primo soccorso per lo shock, poiché nella maggior parte delle situazioni i minuti contano:
- La cosa più importante da fare è cercare di eliminare la causa che ha causato la condizione patologica. Ad esempio, durante il sanguinamento, è necessario bloccare le arterie sopra il sito della lesione. E con una puntura d'insetto, cerca di impedire la diffusione del veleno.
- In tutti i casi, ad eccezione dello shock cardiogeno, è consigliabile alzare le gambe della vittima sopra la testa. Ciò contribuirà a migliorare l'afflusso di sangue al cervello.
- In caso di lesioni estese e sospetta lesione spinale, non è consigliabile spostare il paziente fino all'arrivo dell'ambulanza.
- Per compensare le perdite di liquidi, puoi dare al paziente una bevanda, preferibilmente acqua calda, poiché verrà assorbita più velocemente nello stomaco.
- Se una persona ha un forte dolore, può assumere un analgesico, ma non è consigliabile usare sedativi, poiché ciò cambierà il quadro clinico della malattia.
I medici di emergenza in caso di shock utilizzano soluzioni per infusioni endovenose o farmaci vasocostrittori (dopamina, adrenalina). La scelta dipende dalla situazione specifica ed è determinata da una combinazione di vari fattori. Il trattamento medico e chirurgico dello shock dipende dal suo tipo. Quindi, in caso di shock emorragico, è urgente reintegrare il volume del sangue circolante e in caso di shock anafilattico devono essere somministrati antistaminici e farmaci vasocostrittori. La vittima deve essere trasportata urgentemente in un ospedale specializzato, dove le cure saranno effettuate sotto il controllo dei parametri vitali.
La prognosi dello shock dipende dal suo tipo e grado, nonché dalla tempestività dell'assistenza. Con manifestazioni lievi e terapia adeguata, si verifica quasi sempre il recupero, mentre con shock scompensato la probabilità di morte è alta, nonostante gli sforzi dei medici.
Hai visto un errore? Seleziona e premi Ctrl+Invio.
Il termine "shock", che in inglese e francese significa shock, shock, shock, fu introdotto casualmente nel 1743 dall'ormai sconosciuto traduttore in inglese del libro del consulente dell'esercito Louis XV Le Dran per descrivere la condizione dei pazienti dopo una ferita da arma da fuoco. Finora, questo termine è stato ampiamente utilizzato per descrivere lo stato emotivo di una persona quando è esposta a fattori mentali inaspettati ed estremamente forti, senza implicare specifici danni d'organo o disturbi fisiologici. Applicato alla medicina clinica, shock significa una condizione critica, caratterizzata da una forte diminuzione della perfusione d'organo, ipossia e disturbi metabolici. Questa sindrome si manifesta con ipotensione arteriosa, acidosi e un deterioramento rapido e progressivo delle funzioni dei sistemi vitali del corpo. Senza un trattamento adeguato, lo shock porta rapidamente alla morte.
I disturbi emodinamici acuti a breve termine possono essere un episodio transitorio in violazione del tono vascolare, causato di riflesso da dolore improvviso, paura, gruppo sanguigno, senso di soffocamento o surriscaldamento, nonché aritmia cardiaca o ipotensione ortostatica contro anemia o ipotensione. Questo episodio si chiama crollo e nella maggior parte dei casi si risolve da solo senza trattamento. A causa di una diminuzione transitoria dell'afflusso di sangue al cervello, potrebbe svilupparsi svenimento- perdita di coscienza a breve termine, spesso preceduta da sintomi neurovegetativi: debolezza muscolare, sudorazione, vertigini, nausea, inscurimento degli occhi e acufene. Caratterizzato da pallore, bassa pressione sanguigna, bradia o tachicardia. Lo stesso può svilupparsi in persone sane a temperature ambiente elevate, poiché lo stress da calore porta a una significativa espansione dei vasi cutanei e una diminuzione della pressione sanguigna diastolica. I disturbi emodinamici più lunghi rappresentano sempre un pericolo per il corpo.
Causeshock
Lo shock si verifica quando stimoli superforti agiscono sul corpo e possono svilupparsi con varie malattie, lesioni e condizioni patologiche. A seconda della causa, ci sono shock emorragico, traumatico, da ustione, cardiogeno, settico, anafilattico, trasfusionale, neurogeno e di altro tipo. Possono esserci forme miste di shock causati da una combinazione di diverse cause. Tenendo conto della patogenesi dei cambiamenti che si verificano nel corpo e che richiedono determinate misure terapeutiche specifiche, si distinguono quattro tipi principali di shock.
shock ipovolemico si verifica con una significativa diminuzione del BCC a seguito di sanguinamento massiccio o disidratazione e si manifesta con una forte diminuzione del ritorno venoso di sangue al cuore e una grave vasocostrizione periferica.
Shock cardiogenico si verifica con una forte diminuzione della gittata cardiaca a causa di una violazione della contrattilità miocardica o di cambiamenti morfologici acuti nelle valvole cardiache e nel setto interventricolare. Si sviluppa con bcc normale e si manifesta con overflow del letto venoso e della circolazione polmonare.
Shock redistributivo manifestata da vasodilatazione, diminuzione della resistenza periferica totale, ritorno venoso di sangue al cuore e aumento della permeabilità della parete capillare.
Shock ostruttivo extracardiaco si verifica a causa di un'improvvisa ostruzione del flusso sanguigno. La gittata cardiaca diminuisce drasticamente nonostante il normale bcc, la contrattilità miocardica e il tono vascolare.
La patogenesi dello shock
Lo shock si basa su disturbi della perfusione generalizzata che portano all'ipossia di organi e tessuti e disturbi del metabolismo cellulare ( Riso. 15.2.). I disturbi circolatori sistemici sono il risultato di una diminuzione della gittata cardiaca (CO) e di variazioni delle resistenze vascolari.
Ipovolemia, insufficienza cardiaca, alterazione del tono vascolare e ostruzione dei grandi vasi sono i principali disturbi fisiologici che riducono l'effettiva perfusione tissutale. Con lo sviluppo acuto di queste condizioni, nel corpo si sviluppa una "tempesta mediatrice" con l'attivazione dei sistemi neuroumorali, il rilascio di grandi quantità di ormoni e citochine pro-infiammatorie nella circolazione sistemica, che colpisce il tono vascolare, la permeabilità della parete vascolare e la CO . In questo caso, la perfusione di organi e tessuti è fortemente disturbata. I disturbi emodinamici gravi acuti, indipendentemente dalle cause che li hanno causati, portano allo stesso tipo di quadro patologico. Si sviluppano gravi violazioni dell'emodinamica centrale, della circolazione capillare e una violazione critica della perfusione tissutale con ipossia tissutale, danno cellulare e disfunzioni d'organo.
Disturbi emodinamici
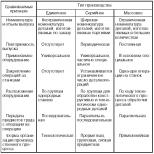
La bassa CO è una caratteristica precoce di molti tipi di shock, ad eccezione dello shock ridistributivo, in cui la gittata cardiaca può anche essere aumentata nelle fasi iniziali. La CO dipende dall'intensità e dalla frequenza delle contrazioni miocardiche, dal ritorno del sangue venoso (precarico) e dalle resistenze vascolari periferiche (postcarico). Le ragioni principali della diminuzione della CO durante lo shock sono l'ipovolemia, il deterioramento della funzione di pompaggio del cuore e l'aumento del tono delle arteriole. Le caratteristiche fisiologiche di vari tipi di shock sono presentate in scheda. 15.2.
In risposta a una diminuzione della pressione sanguigna, aumenta l'attivazione dei sistemi adattativi. In primo luogo, c'è un'attivazione riflessa del sistema nervoso simpatico e quindi aumenta anche la sintesi delle catecolamine nelle ghiandole surrenali. Il contenuto di noradrenalina nel plasma aumenta di 5-10 volte e il livello di adrenalina aumenta di 50-100 volte. Ciò migliora la funzione contrattile del miocardio, aumenta la frequenza dell'attività cardiaca e provoca un restringimento selettivo del letto venoso e arterioso periferico e viscerale. La successiva attivazione del meccanismo renina-angiotensina porta a una vasocostrizione ancora più pronunciata e al rilascio di aldosterone, che trattiene sale e acqua. Il rilascio dell'ormone antidiuretico riduce il volume delle urine e ne aumenta la concentrazione.
In stato di shock, l'angiospasmo periferico si sviluppa in modo non uniforme ed è particolarmente pronunciato nella pelle, negli organi addominali e nei reni, dove si verifica la diminuzione più pronunciata del flusso sanguigno. La pelle pallida e fredda osservata durante l'esame e lo sbiancamento dell'intestino con un polso indebolito nei vasi mesenterici, visibile durante l'intervento chirurgico, sono chiari segni di angiospasmo periferico.
La costrizione dei vasi del cuore e del cervello si verifica in misura molto minore rispetto ad altre aree e questi organi sono dotati di sangue più a lungo di altri a causa di una forte restrizione dell'afflusso di sangue ad altri organi e tessuti. I livelli metabolici del cuore e del cervello sono elevati e le loro riserve di substrati energetici sono estremamente basse, quindi questi organi non tollerano l'ischemia prolungata. La compensazione neuroendocrina del paziente in stato di shock è principalmente finalizzata a soddisfare i bisogni immediati degli organi vitali: cervello e cuore. Un flusso sanguigno sufficiente in questi organi è mantenuto da ulteriori meccanismi di autoregolazione, fintanto che la pressione sanguigna supera i 70 mm Hg. Arte.
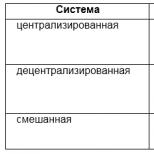
Centralizzazione della circolazione sanguigna- reazione compensatoria biologicamente opportuna. Nel periodo iniziale, salva la vita del paziente. È importante ricordare che le reazioni d'urto iniziali sono reazioni di adattamento dell'organismo volte alla sopravvivenza in condizioni critiche, ma superando un certo limite iniziano ad essere di natura patologica, portando a danni irreversibili a tessuti e organi. La centralizzazione della circolazione sanguigna, che persiste per diverse ore, insieme alla protezione del cervello e del cuore, è irta di pericoli mortali, sebbene più distanti. Questo pericolo risiede nel deterioramento della microcircolazione, nell'ipossia e nei disordini metabolici negli organi e nei tessuti.
La correzione dei disturbi emodinamici centrali in stato di shock comprende una terapia infusionale intensiva volta ad aumentare il BCC, l'uso di farmaci che influenzano il tono vascolare e la contrattilità miocardica. Solo in caso di shock cardiogeno, la terapia infusionale massiva è controindicata.
Violazioni mmicrocircolazione e perfusione tissutale
La microvascolatura (arteriole, capillari e venule) è l'anello più importante del sistema circolatorio nella fisiopatologia dello shock. È a questo livello che i nutrienti e l'ossigeno vengono forniti agli organi e ai tessuti e i prodotti metabolici vengono rimossi.
Lo spasmo in via di sviluppo delle arteriole e degli sfinteri precapillari in stato di shock porta a una significativa diminuzione del numero di capillari funzionanti e a un rallentamento della velocità del flusso sanguigno nei capillari perfusi, nell'ischemia tissutale e nell'ipossia. Un ulteriore deterioramento della perfusione tissutale può essere associato a patologia capillare secondaria. L'accumulo di ioni idrogeno, lattato e altri prodotti del metabolismo anaerobico porta ad una diminuzione del tono delle arteriole e degli sfinteri precapillari e ad una diminuzione ancora maggiore della pressione arteriosa sistemica. In questo caso, le venule rimangono ristrette. In queste condizioni, i capillari traboccano di sangue e l'albumina e la parte liquida del sangue lasciano intensamente il letto vascolare attraverso i pori delle pareti dei capillari ("sindrome da perdita capillare"). L'ispessimento del sangue nel letto microcircolatorio porta ad un aumento della viscosità del sangue, mentre aumenta l'adesione dei leucociti attivati alle cellule endoteliali, gli eritrociti e altre cellule del sangue si uniscono e formano grandi aggregati, specie di tappi, che peggiorano ulteriormente la microcircolazione fino allo sviluppo della sindrome del fango.
I vasi bloccati dall'accumulo di cellule del sangue vengono disattivati dal flusso sanguigno. Si sviluppa la cosiddetta “deposizione patologica”, che riduce ulteriormente il BCC e la sua capacità di ossigeno e riduce il ritorno venoso di sangue al cuore e, di conseguenza, provoca un calo della CO e un ulteriore deterioramento della perfusione tissutale. L'acidosi, inoltre, riduce la sensibilità dei vasi alle catecolamine, impedendone l'azione vasocostrittrice e porta all'atonia delle venule. Si chiude così un circolo vizioso. Il cambiamento nel rapporto tra il tono degli sfinteri precapillari e delle venule è considerato un fattore decisivo nello sviluppo della fase irreversibile dello shock.
Una conseguenza inevitabile del rallentamento del flusso sanguigno capillare è lo sviluppo della sindrome da ipercoagulazione. Ciò porta alla trombosi intravascolare disseminata, che non solo migliora i disturbi della circolazione capillare, ma provoca anche lo sviluppo di necrosi focale e insufficienza multiorgano.
Il danno ischemico ai tessuti vitali porta costantemente a un danno secondario che mantiene ed esacerba lo stato di shock. Il circolo vizioso che ne risulta può portare a un esito fatale.
Manifestazioni cliniche di alterata perfusione tissutale - pelle fredda, umida, pallida, cianotica o marmorizzata, prolungamento del tempo di riempimento capillare di oltre 2 secondi, gradiente di temperatura superiore a 3 °C, oliguria (minzione inferiore a 25 ml/ora). Per determinare il tempo di riempimento capillare, spremere la punta della lamina ungueale o la punta dell'alluce o della mano per 2 secondi e misurare il tempo durante il quale l'area pallida ripristina il colore rosa. Nelle persone sane, questo accade immediatamente. In caso di deterioramento del microcircolo, la scottatura dura a lungo. Tali disturbi del microcircolo sono aspecifici e sono una componente costante di qualsiasi tipo di shock e la loro gravità determina la gravità e la prognosi dello shock. Anche i principi del trattamento dei disturbi del microcircolo non sono specifici e praticamente non differiscono in tutti i tipi di shock: eliminazione della vasocostrizione, emodiluizione, terapia anticoagulante, terapia antipiastrinica.
Disturbi metabolici
In condizioni di ridotta perfusione del letto capillare, non è assicurato un adeguato apporto di nutrienti ai tessuti, il che porta a disordini metabolici, disfunzione delle membrane cellulari e danno cellulare. Il metabolismo dei carboidrati, delle proteine, dei grassi è disturbato, l'utilizzo delle normali fonti di energia - glucosio e acidi grassi - è fortemente inibito. In questo caso, si verifica un pronunciato catabolismo delle proteine muscolari.
I disordini metabolici più importanti in stato di shock sono la distruzione del glicogeno, una diminuzione della defosforilazione del glucosio nel citoplasma, una diminuzione della produzione di energia nei mitocondri, un malfunzionamento della pompa sodio-potassio della membrana cellulare con lo sviluppo di iperkaliemia, che può causare fibrillazione atriale e arresto cardiaco.
L'aumento dei livelli plasmatici di adrenalina, cortisolo, glucagone e la soppressione della secrezione di insulina che si sviluppa durante lo shock influenzano il metabolismo cellulare modificando l'uso dei substrati e la sintesi proteica. Questi effetti includono un aumento del tasso metabolico, un aumento della glicogenolisi e della gluconeogenesi. Il ridotto utilizzo del glucosio da parte dei tessuti è quasi sempre accompagnato da iperglicemia. A sua volta, l'iperglicemia può portare a una diminuzione del trasporto di ossigeno, all'interruzione dell'omeostasi dell'acqua e degli elettroliti e alla glicosilazione delle molecole proteiche con una diminuzione della loro attività funzionale. Un significativo effetto dannoso aggiuntivo dell'iperglicemia da stress durante lo shock contribuisce all'approfondimento della disfunzione d'organo e richiede una correzione tempestiva con il mantenimento della normoglicemia.
Sullo sfondo di una crescente ipossia, i processi di ossidazione nei tessuti vengono interrotti, il loro metabolismo procede lungo la via anaerobica. Allo stesso tempo, i prodotti metabolici acidi si formano in quantità significativa e si sviluppa l'acidosi metabolica. Il criterio per la disfunzione metabolica è il livello di pH del sangue inferiore a 7,3, un deficit di basi superiore a 5,0 mEq/l e un aumento della concentrazione di acido lattico nel sangue superiore a 2 mEq/l.
Un ruolo importante nella patogenesi dello shock appartiene a una violazione del metabolismo del calcio, che penetra intensamente nel citoplasma delle cellule. Livelli elevati di calcio intracellulare aumentano la risposta infiammatoria, portando a un'intensa sintesi di potenti mediatori della risposta infiammatoria sistemica (SIR). I mediatori infiammatori svolgono un ruolo significativo nelle manifestazioni cliniche e nella progressione dello shock, nonché nello sviluppo delle successive complicanze. L'aumento della produzione e della distribuzione sistemica di questi mediatori può portare a un danno cellulare irreversibile e a un'elevata mortalità. L'uso di calcio-antagonisti migliora la sopravvivenza dei pazienti con vari tipi di shock.
L'azione delle citochine pro-infiammatorie è accompagnata dal rilascio di enzimi lisosomiali e radicali liberi del perossido, che causano ulteriori danni: la "sindrome delle cellule malate". L'iperglicemia e un aumento della concentrazione di prodotti solubili di glicolisi, lipolisi e proteolisi portano allo sviluppo di iperosmolarità del liquido interstiziale, che provoca il trasferimento di liquido intracellulare nello spazio interstiziale, la disidratazione delle cellule e un ulteriore deterioramento del loro funzionamento. Pertanto, la disfunzione della membrana cellulare può rappresentare un percorso fisiopatologico comune per varie cause di shock. E sebbene i meccanismi esatti della disfunzione della membrana cellulare non siano chiari, il modo migliore per eliminare i disordini metabolici e prevenire l'irreversibilità dello shock è ripristinare rapidamente il BCC.
I mediatori infiammatori prodotti dal danno cellulare contribuiscono a un'ulteriore interruzione della perfusione, che danneggia ulteriormente le cellule all'interno del microcircolo. Pertanto, si chiude un circolo vizioso: una violazione della perfusione porta al danno cellulare con lo sviluppo di una sindrome da risposta infiammatoria sistemica, che a sua volta peggiora ulteriormente la perfusione tissutale e il metabolismo cellulare. Quando queste risposte sistemiche eccessive persistono a lungo, diventano autonome e non possono essere invertite, si sviluppa la sindrome dell'insufficienza multiorgano.
Nello sviluppo di questi cambiamenti, il ruolo principale spetta al fattore di necrosi tumorale (TNF), alle interleuchine (IL-1, IL-6, IL-8), al fattore di attivazione delle piastrine (PAF), ai leucotrieni (B4, C4, D4, E4), trombossano A2, prostaglandine (E2, E12), prostaciclina, gamma-interferone. L'azione simultanea e multidirezionale dei fattori eziologici e dei mediatori attivati in stato di shock porta a danno endoteliale, alterazione del tono vascolare, permeabilità vascolare e disfunzione d'organo.
La persistenza o la progressione dello shock può derivare da un difetto di perfusione continuo o da un danno cellulare o da una combinazione dei due. Poiché l'ossigeno è il substrato vitale più labile, la sua inadeguata erogazione da parte del sistema circolatorio costituisce la base della patogenesi dello shock e il tempestivo ripristino della perfusione e dell'ossigenazione dei tessuti spesso interrompe completamente la progressione dello shock.
Pertanto, la patogenesi dello shock si basa su disturbi profondi e progressivi dell'emodinamica, del trasporto di ossigeno, della regolazione umorale e del metabolismo. La relazione di questi disturbi può portare alla formazione di un circolo vizioso con il completo esaurimento delle capacità adattive del corpo. Prevenire lo sviluppo di questo circolo vizioso e ripristinare i meccanismi di autoregolazione del corpo è il compito principale della terapia intensiva per i pazienti con shock.
Fasi di shock
Lo shock è un processo dinamico, a partire dal momento d'azione del fattore di aggressività, che porta a disturbi circolatori sistemici, e con la progressione di disturbi che terminano con danno d'organo irreversibile e morte del paziente. L'efficacia dei meccanismi compensativi, il grado delle manifestazioni cliniche e la reversibilità dei cambiamenti che si verificano consentono di distinguere una serie di fasi successive nello sviluppo dello shock.
Fase di pre-shock
Lo shock è solitamente preceduto da una moderata diminuzione della pressione arteriosa sistolica, non superiore a 20 mmHg. Arte. dalla norma (o 40 mmHg se il paziente è affetto da ipertensione arteriosa), che stimola i barocettori del seno carotideo e dell'arco aortico e attiva i meccanismi compensatori del sistema circolatorio. La perfusione tissutale non è influenzata in modo significativo e il metabolismo cellulare rimane aerobico. Se allo stesso tempo l'influenza del fattore di aggressività si interrompe, i meccanismi compensativi possono ripristinare l'omeostasi senza alcuna misura terapeutica.
Fase iniziale (reversibile) dello shock
Questa fase di shock è caratterizzata da una diminuzione della pressione arteriosa sistolica al di sotto di 90 mm Hg. Arte. , grave tachicardia, mancanza di respiro, oliguria e pelle fredda e umida. In questa fase, i soli meccanismi compensativi non sono in grado di mantenere un'adeguata CO2 e di soddisfare il fabbisogno di ossigeno di organi e tessuti. Il metabolismo diventa anaerobico, si sviluppa acidosi tissutale e compaiono segni di disfunzione d'organo. Un criterio importante per questa fase di shock è la reversibilità dei conseguenti cambiamenti nell'emodinamica, nel metabolismo e nelle funzioni organiche e una regressione abbastanza rapida dei disturbi sviluppati sotto l'influenza di una terapia adeguata.
Fase intermedia (progressiva) dello shock
Questa è un'emergenza pericolosa per la vita con pressione sanguigna sistolica inferiore a 80 mmHg. Arte. e disfunzione grave, ma reversibile degli organi con un trattamento intensivo immediato. Ciò richiede la ventilazione polmonare artificiale (ALV) e l'uso di farmaci adrenergici per correggere i disturbi emodinamici ed eliminare l'ipossia d'organo. L'ipotensione profonda prolungata porta all'ipossia cellulare generalizzata e all'interruzione critica dei processi biochimici, che diventano rapidamente irreversibili. È dall'efficacia della terapia durante il primo cosiddetto "ora d'oro" la vita del paziente dipende.
Stadio refrattario (irreversibile) dello shock
Questa fase è caratterizzata da gravi disturbi dell'emodinamica centrale e periferica, morte cellulare e insufficienza multiorgano. La terapia intensiva è inefficace, anche se le cause eziologiche vengono eliminate e la pressione sanguigna aumenta temporaneamente. La progressiva disfunzione multiorgano di solito porta a danni permanenti agli organi e alla morte.
Studi diagnostici e monitoraggio sotto shock
Lo shock non lascia il tempo per la raccolta ordinata di informazioni e il chiarimento della diagnosi prima di iniziare il trattamento. La pressione arteriosa sistolica in stato di shock è il più delle volte inferiore a 80 mm Hg. Arte. , ma a volte lo shock viene diagnosticato con una pressione sistolica più alta se ci sono segni clinici di un forte deterioramento della perfusione d'organo: pelle fredda coperta da sudore appiccicoso, cambiamento dello stato mentale da confusione a coma, oligo- o anuria e riempimento insufficiente dei capillari cutanei . La respirazione rapida in stato di shock di solito indica ipossia, acidosi metabolica e ipertermia e ipoventilazione - depressione del centro respiratorio o aumento della pressione intracranica.
Gli studi diagnostici per lo shock includono anche un esame del sangue clinico, determinazione di elettroliti, creatinina, coagulazione del sangue, gruppo sanguigno e fattore Rh, emogasanalisi, elettrocardiografia, ecocardiografia, radiografia del torace. Solo i dati raccolti con cura e interpretati correttamente aiutano a prendere le decisioni giuste.
Il monitoraggio è un sistema di monitoraggio delle funzioni vitali dell'organismo, in grado di segnalare rapidamente il verificarsi di situazioni minacciose. Ciò consente di iniziare il trattamento in tempo e prevenire lo sviluppo di complicazioni. Per controllare l'efficacia del trattamento d'urto, è indicato il monitoraggio dei parametri emodinamici, dell'attività del cuore, dei polmoni e dei reni. Il numero di parametri controllati dovrebbe essere ragionevole. Il monitoraggio durante lo shock dovrebbe necessariamente comprendere la registrazione dei seguenti indicatori:
- BP, utilizzando la misurazione intra-arteriosa se necessario;
- frequenza cardiaca (FC);
- intensità e profondità della respirazione;
- pressione venosa centrale (CVP);
- pressione di cuneo dell'arteria polmonare (PAWP) in caso di shock grave e causa non chiara dello shock;
- diuresi;
- emogas ed elettroliti plasmatici.
Per una valutazione approssimativa della gravità dello shock, è possibile calcolare l'indice di Algover-Burri o, come viene anche chiamato, l'indice di shock: il rapporto tra la frequenza cardiaca in 1 minuto e il valore della pressione sanguigna sistolica. E maggiore è questo indicatore, maggiore è il pericolo che minaccia la vita del paziente. L'impossibilità di monitorare uno qualsiasi di questi indicatori rende difficile la scelta della terapia giusta e aumenta il rischio di complicanze iatrogene.
Pressione venosa centrale
Una CVP bassa è un criterio indiretto per l'ipovolemia assoluta o indiretta e il suo aumento è superiore a 12 cm di acqua. Arte. indica insufficienza cardiaca. La misurazione della CVP con una valutazione della sua risposta a un piccolo carico di liquidi aiuta a scegliere un regime di terapia infusionale e determinare l'adeguatezza del supporto inotropo. Inizialmente, al paziente viene somministrata una dose test di liquido per 10 minuti: 200 ml con una CVP iniziale inferiore a 8 cm aq. Arte. ; 100 ml - con CVP entro 8-10 cm aq. Arte. ; 50 ml - con CVP superiore a 10 cm aq. Arte. La reazione viene valutata in base alla regola “5 e 2 cm aq. Arte. »: se il CVP è aumentato di oltre 5 cm, l'infusione viene interrotta e si decide la questione dell'opportunità del supporto inotropo, poiché tale aumento indica un'interruzione del meccanismo di regolazione della contrattilità di Frank-Starling e indica insufficienza cardiaca. Se l'aumento della CVP è inferiore a 2 cm di acqua. Arte. - questo indica ipovolemia ed è un'indicazione per un'ulteriore fluidoterapia intensiva senza necessità di terapia inotropa. Un aumento della CVP nell'intervallo di 2 e 5 cm aq. Arte. richiede un'ulteriore terapia infusionale sotto il controllo dei parametri emodinamici.
Va sottolineato che la CVP è un indicatore inaffidabile della funzione ventricolare sinistra, poiché dipende principalmente dallo stato del ventricolo destro, che può differire dallo stato del sinistro. Informazioni più obiettive e più ampie sullo stato del cuore e dei polmoni sono fornite dal monitoraggio emodinamico della circolazione polmonare. Senza il suo utilizzo, in più di un terzo dei casi, il profilo emodinamico di un paziente con shock viene valutato in modo errato. L'indicazione principale per il cateterismo dell'arteria polmonare in stato di shock è un aumento della CVP durante la terapia infusionale. La risposta all'introduzione di un piccolo volume di liquido durante il monitoraggio dell'emodinamica nella circolazione polmonare viene valutata secondo la regola "7 e 3 mm Hg. Arte. ".
Monitoraggio dell'emodinamica nella circolazione polmonare
Il monitoraggio invasivo della circolazione sanguigna in un piccolo cerchio viene eseguito utilizzando un catetere installato nell'arteria polmonare. A tale scopo viene solitamente utilizzato un catetere con un palloncino galleggiante all'estremità (Swan-Gans), che consente di misurare una serie di parametri:
- pressione nell'atrio destro, ventricolo destro, arteria polmonare e PAWP, che riflette la pressione di riempimento del ventricolo sinistro;
- SW con metodo di termodiluizione;
- pressione parziale di ossigeno e saturazione dell'emoglobina con ossigeno nel sangue venoso misto.
La determinazione di questi parametri amplia notevolmente le possibilità di monitoraggio e valutazione dell'efficacia della terapia emodinamica. Gli indicatori risultanti consentono:
- differenziare l'edema polmonare cardiogeno e non cardiogeno, rilevare l'embolia polmonare e la rottura dei lembi della valvola mitrale;
- valutare il BCC e lo stato del sistema cardiovascolare nei casi in cui il trattamento empirico è inefficace o è associato ad un aumentato rischio;
- per regolare il volume e la velocità di infusione di liquidi, la dose di farmaci inotropi e vasodilatatori, il valore della pressione positiva di fine espirazione durante la ventilazione meccanica.
La diminuzione della saturazione venosa di ossigeno misto è sempre un indicatore precoce di inadeguatezza della gittata cardiaca.
Diuresi
Una diminuzione della diuresi è il primo segno oggettivo di una diminuzione del BCC. I pazienti con shock devono installare un catetere urinario permanente per controllare il volume e la frequenza della minzione. Quando si esegue la terapia per infusione, la diuresi deve essere di almeno 50 ml / ora. Con l'intossicazione da alcol, lo shock può verificarsi senza oliguria, poiché l'etanolo inibisce la secrezione dell'ormone antidiuretico.
Shock- si tratta di una condizione critica acuta dell'organismo con progressiva insufficienza del sistema di supporto vitale, a causa di insufficienza circolatoria acuta, microcircolazione e ipossia tissutale.In stato di shock, le funzioni del sistema cardiovascolare, la respirazione, i reni cambiano, i processi di microcircolazione e metabolismo sono disturbati. Lo shock è una malattia polietiologica.
Tipi di shock:
A seconda della causa dell'evento, si distinguono i seguenti tipi di shock.Shock traumatico:
a seguito di traumi meccanici (ferite, fratture ossee, compressione tissutale, ecc.);a causa di ustioni (ustioni termiche e chimiche);
a causa dell'esposizione a basse temperature - shock da freddo;
a causa di lesioni elettriche - scosse elettriche.
Shock emorragico o ipovolemico:
sanguinamento, perdita di sangue acuta;violazione acuta del bilancio idrico - disidratazione del corpo.
Shock settico (batterico-tossico):
comuni processi purulenti causati da microflora gram-negativa o gram-positiva.Shock cardiogenico:
infarto miocardico,insufficienza cardiaca acuta.
Motivi dello shock:
Nonostante le varie cause e alcune caratteristiche della patogenesi (momenti di partenza), la cosa principale nello sviluppo dello shock è la vasodilatazione e, di conseguenza, un aumento della capacità del letto vascolare, l'ipovolemia - una diminuzione del volume circolante sangue (BCC) a causa di vari motivi: perdita di sangue, ridistribuzione di liquidi tra sangue e tessuti, o incongruenze volume sanguigno normale aumento della capacità del letto vascolare a causa della vasodilatazione.La conseguente discrepanza tra il BCC e la capacità del letto vascolare porta ad una diminuzione del volume minuto del sangue del cuore e disturbi del microcircolo.
Il principale processo fisiopatologico, causato da una ridotta microcircolazione, si sviluppa a livello cellulare.
I disturbi della microcircolazione, che uniscono il sistema di arteriole - capillari - venule, portano a seri cambiamenti nel corpo, poiché è qui che si svolge la funzione principale della circolazione sanguigna: lo scambio di sostanze tra la cellula e il sangue.
I capillari sono il sito diretto di questo scambio e il flusso sanguigno capillare, a sua volta, dipende dal livello di pressione arteriosa, tono arteriola e viscosità del sangue. Il rallentamento del flusso sanguigno nei capillari porta all'aggregazione degli elementi formati, al ristagno di sangue nei capillari, all'aumento della pressione intracapillare e al passaggio del plasma dai capillari al liquido interstiziale.
Si verifica un ispessimento del sangue che, insieme alla formazione di colonne di monete di eritrociti, all'aggregazione delle piastrine, porta ad un aumento della sua viscosità e della coagulazione intracapillare con la formazione di microtrombi e, di conseguenza, il flusso sanguigno capillare si interrompe completamente . La violazione della microcircolazione minaccia di interrompere la funzione delle cellule e persino la loro morte.
Una caratteristica delle cause dello shock settico è che i disturbi circolatori sotto l'influenza di tossine batteriche portano all'apertura di shunt artero-venosi e il sangue bypassa il letto capillare, correndo dalle arteriole alle venule.
La nutrizione cellulare è disturbata a causa della diminuzione del flusso sanguigno capillare e dell'azione delle tossine batteriche direttamente sulla cellula e l'apporto di ossigeno alle cellule diminuisce.
La ragione dello shock anafilattico è che sotto l'azione dell'istamina e di altre sostanze biologicamente attive, i capillari e le vene perdono il loro tono, il letto vascolare periferico si espande, la sua capacità aumenta, il che porta alla ridistribuzione del sangue - il suo accumulo (ristagno) nei capillari e vene, causando interruzione del cuore. Il BCC disponibile non corrisponde alla capacità del letto vascolare, il volume minuto del cuore diminuisce. Il ristagno di sangue nel letto microcircolatorio provoca un disordine metabolico tra la cellula e il sangue a livello del letto capillare.
Il disturbo della microcircolazione, indipendentemente dal meccanismo della sua insorgenza, porta all'ipossia cellulare e all'interruzione dei processi redox in esso contenuti. Nei tessuti, i processi anaerobici iniziano a prevalere su quelli aerobici e si sviluppa l'acidosi metabolica.
L'accumulo di prodotti metabolici acidi, principalmente acido lattico, aumenta l'acidosi.
Nello sviluppo dello shock cardiogeno, la causa è una diminuzione della funzione produttiva del cuore, seguita da una violazione della microcircolazione.
Il meccanismo di sviluppo dello shock:
I principali meccanismi per lo sviluppo dello shock sono.diminuzione del volume del sangue circolante - shock emorragico, ipovolemico;
vasodilatazione, aumento della capacità del letto vascolare, ridistribuzione del sangue - anafilattico, settico, shock;
violazione della funzione produttiva del cuore - shock cardiogeno.
Tutti i tipi di disturbi emodinamici in qualsiasi tipo di shock portano a una ridotta microcircolazione. Indipendentemente dai punti di partenza che determinano lo sviluppo dell'insufficienza vascolare acuta, i principali sono il disturbo della perfusione capillare e lo sviluppo dell'ipossia e dei disturbi metabolici in vari organi.
Una circolazione sanguigna inadeguata a livello dei capillari durante lo shock porta a cambiamenti nel metabolismo in tutti gli organi e sistemi, che si manifestano con una ridotta funzionalità del cuore, dei polmoni, del fegato, dei reni e del sistema nervoso.
Il grado di insufficienza d'organo dipende dalla gravità dello shock e questo ne determina l'esito.
I disturbi circolatori sviluppati, principalmente un disturbo del microcircolo, portano all'ischemia epatica e all'interruzione delle sue funzioni, che aggrava l'ipossia negli stadi gravi di shock. La disintossicazione, la formazione di proteine, la formazione di glicogeno e altre funzioni del fegato sono disturbate. Un disturbo del flusso sanguigno regionale principale, una violazione della microcircolazione nei reni provoca una violazione delle funzioni di filtrazione e concentrazione dei reni con lo sviluppo dell'oliguria, fino all'anuria. Ciò porta all'accumulo nel corpo di prodotti di scarto azotati: urea, creatinina e altri prodotti metabolici tossici.
Violazione del microcircolo, ipossia causa disfunzione della corteccia surrenale e diminuzione della sintesi di corticosteroidi (glucocorticoidi, mineralcorticoidi e ormoni androgeni), che aggrava i disturbi circolatori e metabolici.
I disturbi circolatori nei polmoni causano una violazione della respirazione esterna, una diminuzione del metabolismo alveolare, lo smistamento del sangue, la microtrombosi, con conseguente insufficienza respiratoria, che aggrava l'ipossia tissutale.
Shock emorragico:
Lo shock emorragico è la risposta del corpo alla perdita di sangue. Una perdita acuta del 25-30% del BCC porta a uno shock grave. Lo sviluppo dello shock e la sua gravità sono determinati dal volume e dal tasso di perdita di sangue e, in base a ciò, si distinguono le seguenti fasi dello shock emorragico: shock emorragico compensato, shock reversibile scompensato e shock irreversibile scompensato.Con shock compensato, pallore della pelle, sudore freddo, polso piccolo e frequente, pressione sanguigna nel range di normalità o leggermente ridotta, la minzione diminuisce. Nello shock reversibile scompensato, la pelle e le mucose sono cianotiche, il paziente è inibito, il polso è piccolo, frequente, la pressione arteriosa e venosa centrale diminuisce, si sviluppa oliguria, l'indice di Algover è aumentato e si nota malnutrizione miocardica sull'ECG. Con shock irreversibile, la coscienza è assente, la pressione sanguigna non è determinata, la pelle è marmorizzata, si nota l'anuria - la cessazione della minzione. L'indice Algover è alto. Per valutare la gravità dello shock emorragico, è importante determinare il BCC, il volume della perdita di sangue.
Il trattamento dello shock emorragico prevede l'arresto dell'emorragia, l'uso di una terapia infusionale per ripristinare il BCC e l'uso di vasodilatatori.
Shock da ustione:
Nello sviluppo dello shock da ustione, il ruolo principale è svolto dal fattore del dolore e dalla massiccia perdita di plasma. Una caratteristica dello shock da ustione è la gravità della fase erettile, la durata del decorso e l'oliguria e l'anuria in rapido sviluppo.Shock anafilattico:
Al centro dello shock anafilattico c'è l'interazione nel corpo di antigene e anticorpi.Nella pratica chirurgica, lo shock anafilattico si sviluppa con l'uso di sostituti proteici del sangue, preparati immunitari, antibiotici, alcuni antisettici chimici (preparati a base di iodio), nonché altri antigeni che provocano una reazione in pazienti affetti da malattie allergiche (asma bronchiale, dermatite da farmaci, eccetera.).
Forme di shock anafilattico:
forma cardiovascolare, in cui si sviluppa un'insufficienza circolatoria acuta, manifestata da tachicardia, spesso con disturbi del ritmo cardiaco, fibrillazione ventricolare e atriale e diminuzione della pressione sanguigna;Forma respiratoria, accompagnata da insufficienza respiratoria acuta, mancanza di respiro, cianosi, stridore, respiro gorgogliante, rantoli umidi nei polmoni. Ciò è dovuto a una violazione della circolazione capillare, gonfiore del tessuto polmonare, laringe, epiglottide;
Forma cerebrale dovuta a ipossia, alterata microcircolazione ed edema cerebrale. Si manifesta con un disturbo della coscienza, lo sviluppo del coma, il verificarsi di sintomi focali di una violazione dell'innervazione centrale.
Ci sono 4 gradi di shock anafilattico:
Il 1° grado (lieve) è caratterizzato da prurito della pelle, comparsa di eruzioni cutanee, mal di testa, vertigini, sensazione di vampate alla testa.2° grado (moderato) - Ai sintomi indicati si uniscono edema di Quincke, tachicardia, abbassamento della pressione arteriosa, aumento dell'indice di Algover.
Il grado 3 (grave) si manifesta con perdita di coscienza, insufficienza respiratoria e cardiovascolare acuta (mancanza di respiro, cianosi, respiro stridore, polso rapido basso, forte diminuzione della pressione sanguigna, indice di Algover elevato).
Il grado 4 (estremamente grave) è accompagnato da perdita di coscienza, grave insufficienza cardiovascolare: il polso non viene rilevato, la pressione sanguigna è bassa.
Trattamento per shock anafilattico:
Il trattamento dello shock anafilattico viene effettuato secondo principi generali: ripristino dell'emodinamica, flusso sanguigno capillare, uso di vasocostrittori (efedrina, adrenalina, norepinefrina), normalizzazione del BCC e microcircolazione (soluzioni colloidali, reopoligliuchina, gelatinolo).Inoltre, vengono utilizzati farmaci per shock anafilatticoche inattivano l'antigene nel corpo umano, ad esempio penicillinasi o beta-lattamasi sotto shock causato da antibiotici o prevengono l'effetto dell'antigene sul corpo: difenidramina, suprastin, diprazina, grandi dosi di glucocorticoidi - prednisolone, desametasone, idrocortisone, farmaci calcio. Sono somministrati per via endovenosa.
L'aiuto per lo shock anafilattico nei bambini dovrebbe essere fornito da persone vicine al paziente. Per la prevenzione dello shock anafilattico, è importante identificare una storia di malattie allergiche, che devono essere prese in considerazione quando si prescrivono farmaci che possono causare una reazione allergica. In caso di anamnesi allergica sfavorevole, è indicato condurre test per la sensibilità dell'organismo ai farmaci utilizzati, ad esempio, agli antibiotici, agli antisettici, ai preparati di iodio prima dell'angiografia, ecc.