Bisoprolol amlodipin kombinasjon handelsnavn. Funksjoner ved bruk av Concor AM-tabletter: instruksjoner, anmeldelser, analoger
For tilbud: Rozin A.N., Rozina N.A. Klinisk effektivitet av bisoprolol og dets faste kombinasjon med amlodipin // brystkreft. 2015. Nr. 5. S. 294
Betablokkere er en av hovedklassene av legemidler som brukes i moderne kardiologisk og terapeutisk praksis. Kunnskap om virkningsmekanismene til legemidler, deres individuelle egenskaper, spesielt bisoprolol, bestemmer bruken av disse legemidlene.
β-adrenerge reseptorantagonister binder seg selektivt til reseptorer, og utøver en reversibel konkurranseeffekt av β-adrenerg blokkering av forskjellige organer. Deres farmakologiske effekt kan forklares av responsene til disse reseptorene i forskjellige vev og sympatisk tonus (tabell 1).
β-blokkere har relativt liten effekt på en persons hvilepuls og styrke, men reduserer disse parametrene når det sympatiske systemet aktiveres, inkludert under trening eller stress.
Interessant nok hemmer ikke β-blokkere pacemakereffekten til hjerteglykosider, teofyllin, kalsiumioner, og påvirker heller ikke den vasodilatatoriske effekten av acetylkolin.
Klassifisering av β-blokkere
β-blokkere er delt inn i to grupper:
1) ikke-selektive β-blokkere, dvs. blokkerer likt både β1- og β2-adrenerge reseptorer;
2) β 1-selektive β-blokkere, dvs. har en større affinitet for β 1-adrenerge reseptorer.
Selektivitet er imidlertid doseavhengig og avtar eller forsvinner helt når store doser medikamenter brukes.
Bisoprolol er svært selektiv overfor β1-adrenerge reseptorer med et forhold mellom β1 og β2 antagonistisk aktivitet på mer enn 119. Dette overskrider selektiviteten til metoprololsuksinat (forholdet er 45).
Noen β-blokkere kan gi en svak agonistrespons (intrinsisk sympatomimetisk aktivitet) og også stimulere og blokkere β-adrenerge reseptorer. Bisoprolol har ikke sin egen sympatomimetiske aktivitet og membranstabiliserende effekt.
Noen β-blokkere viser perifer vasodilatorisk aktivitet mediert av α1-adrenerg reseptorblokkering (carvedilol, labetalol), β2-adrenerg reseptoragonisme (celiprolol), eller uavhengige adrenerge blokkademekanismer (bucindolol, nebivolol).
I tillegg kan β-blokkere deles inn i lipofile, amfofile og hydrofile.
Lipofile legemidler
Lipofile medisiner (metoprolol, propranolol, timolol) absorberes raskt og fullstendig i mage-tarmkanalen, men samtidig metaboliseres de raskt i tarmveggen og i leveren (first pass-effekt), og når de tas oralt, er effektiviteten deres. er lav (10–30 %). Disse legemidlene kan akkumuleres hos pasienter med redusert leverblodstrøm (inkludert eldre, pasienter med kronisk hjertesvikt og levercirrhose). Lipofile legemidler har kort halveringstid (1–5 timer) og trenger lett inn i sentralnervesystemet, noe som kan forklare den hyppige forekomsten av sentrale bivirkninger.
Hydrofile legemidler
Hydrofile legemidler (atenolol, esmolol) absorberes ikke fullstendig i mage-tarmkanalen og skilles ut enten i sin opprinnelige tilstand eller som aktive metabolitter av nyrene. De har lengre halveringstid (6–24 timer) og interagerer ikke med andre legemidler som metaboliseres av leveren. De trenger knapt gjennom blod-hjerne-barrieren. Halveringstiden øker ved lave glomerulære filtrasjonshastigheter (inkludert hos eldre og ved nyresvikt).
Amfofile medikamenter
Fett- og vannløselige β-blokkere har to eliminasjonsveier: levermetabolisme og nyreutskillelse. Bisoprolol er en amfofil β-blokker, da den er løselig i både fett og vann. Som et resultat trenger den litt gjennom blod-hjerne-barrieren og har to likeverdige eliminasjonsveier. På grunn av dets amfofile egenskaper (dvs. løselighet i både fett og vann), absorberes stoffet godt i mage-tarmkanalen og har høy biotilgjengelighet. Bisoprolol metaboliseres delvis i leveren, og hoveddelen skilles ut uendret av nyrene. På grunn av den lange halveringstiden (10–12 timer), foreskrives stoffet 1 gang/dag, toppen av virkningen skjer 2–4 timer etter administrering, varigheten av effekten er 24 timer ikke avhengig av matinntaket. Nedsatt nyrefunksjon har nesten ingen effekt på konsentrasjonen av legemidlet i blodet, kun ved alvorlig nyresvikt er det nødvendig med dosejustering. Avhengigheten av bisoprolols farmakokinetikk av dosen er lineær, dens individuelle og interindividuelle fluktuasjoner er små, noe som sikrer en konstant og forutsigbar terapeutisk effekt av stoffet.
Virkningsmekanismen
Virkningsmekanismene til β-blokkere er varierte og ikke fullt ut forstått. Mest sannsynlig er det betydelige forskjeller mellom virkningsmekanismene til ulike midler. Forebygging av de kardiotoksiske effektene av katekolaminer er viktig.
Følgende mekanismer vurderes også:
1) Antihypertensiv effekt assosiert med redusert hjerteytelse, hemming av reninsekresjon og angiotensin II-syntese, blokkering av presynaptiske α-adrenerge reseptorer, som stimulerer frigjøringen av norepinefrin i sympatiske nerveender og reduserer sentral vasomotorisk aktivitet.
2) Anti-iskemisk effekt. β-blokkere reduserer myokardielt oksygenforbruk ved å redusere hjertefrekvens, kontraktilitet i hjertemuskelen og systolisk blodtrykk. I tillegg kan forlengelse av diastole forårsaket av en reduksjon i hjertefrekvens øke myokardperfusjon.
3) Redusere frigjøring av renin og angiotensin II og aldosteronsyntese ved å blokkere β 1-adrenerge reseptorer av juxtaglomerulære celler i nyrene.
4) Forbedring av strukturen og funksjonen til LV på grunn av en reduksjon i størrelsen og en økning i ejeksjonsfraksjonen.
β-blokkere kan forbedre hjertefunksjonen fordi de:
a) redusere hjertefrekvens, diastolisk volum og øke koronar diastolisk perfusjonstid;
b) redusere myokardielt oksygenbehov;
c) øke myokardial energi ved å hemme katekolamin-indusert frigjøring av frie fettsyrer fra fettvev;
d) stimulere β-adrenerge reseptorer;
e) redusere myokardielt oksidativt stress.
5) Antiarytmisk effekt, som følge av direkte elektrofysiologiske hjerteeffekter (reduksjon i hjertefrekvens, hemming av spontan aktivitet av ektopiske pacemakerceller, senking av ledning og økning i den refraktære perioden til den atrioventrikulære noden), reduksjon av sympatisk regulering og myokardiskemi, forbedring av barorefleksfunksjon og forebygging av katekolaminindusert hypokalemi.
Andre virkningsmekanismer inkluderer: hemming av hjerteapoptose mediert av aktivering av β-adrenerge veier, hemming av blodplateaggregering, reduksjon av mekanisk stress, forebygging av plakkruptur, resensibilisering av β-adrenerge veier og endring av myokardgenekspresjon.
Noen β-blokkere har antioksidantegenskaper og hemmer spredningen av vaskulære glatte muskelceller.
Interessant nok har bruken av β-blokkere, og spesielt bisoprolol, blitt assosiert med gunstige effekter på markører for inflammatorisk aktivitet (tumornekrosefaktor (TNF-α), dens reseptorer, interleukiner) hos dyr og i kliniske studier.
Funksjoner ved bruk i enkelte kliniske situasjoner
Generelt tolereres β-blokkere godt, men alvorlige bivirkninger kan oppstå, spesielt ved bruk av store doser av legemidlet.
Hos pasienter med insulinavhengig diabetes mellitus (DM) type 1, undertrykker ikke-selektive β-blokkere noen viktige symptomer på hypoglykemi (tremor, takykardi) assosiert med adrenerg kontrainsulær aktivitet; andre tegn på hypoglykemi (for eksempel svette) vedvarer. Derfor er bruk av selektive betablokkere å foretrekke, i det minste for insulinavhengige pasienter.
En studie viste at bisoprolol ikke endrer blodsukkernivået hos pasienter med diabetes, og ingen dosejustering av hypoglykemiske midler er nødvendig, noe som indikerer dets metabolske nøytralitet.
β-blokkere kan føre til en livstruende økning i luftveismotstanden. Astma er en kontraindikasjon for bruk av β-blokkere, men kronisk obstruktiv lungesykdom (KOLS) i fravær av signifikant luftveisrespons er ikke en kontraindikasjon.
Samtidig ble det vist at bruk av selektive β-blokkere (inkludert bisoprolol) for å kontrollere hjertefrekvens hos pasienter med KOLS og utvikling av akutt respirasjonssvikt ikke førte til økt behandlingstid på intensivavdelinger og en økning i dødelighet sammenlignet med andre klasser av medikamenter som brukes til å kontrollere hjertefrekvensen.
Ved sammenligning av bisoprolol med karvedilol i behandlingen av pasienter med hjertesvikt og KOLS, ble det vist en forbedring i respirasjonsfunksjonen og en reduksjon i alvorlighetsgraden av bronkial obstruksjon i bisoprololgruppen.
Brå seponering av betablokkere etter langtidsbehandling kan føre til rebound-symptomer (inkludert arteriell hypertensjon (HTN), arytmi, angina med komplikasjoner). Denne økte risikoen er assosiert med økt β-adrenerg reseptoraktivitet over en lang behandlingsperiode.
Diabetes eller claudicatio er ikke absolutte kontraindikasjoner for bruk av betablokkere.
Bisoprolol i behandling av hjertesvikt
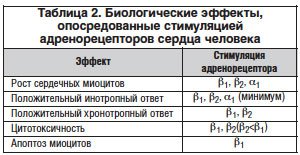
Bruken av β-blokkere i behandlingen av hjertesvikt har ført til et betydelig gjennombrudd i forståelsen av mekanismene for patogenesen av dette syndromet. Tidligere ble grunnlaget for utvikling av hjertesvikt ansett for å være hemodynamiske forstyrrelser, og aktivering av det sympatiske nervesystemet ble ansett som en gunstig reaksjon rettet mot å øke myokardial kontraktilitet og hjertevolum. Og, etter denne logikken, burde bruk av legemidler som har en negativ inotrop effekt under tilstander med nedsatt myokardpumpefunksjon ha ført til en ytterligere forverring av hjertesvikt (noe som er helt sant ved tilstander med dekompensasjon og akutt hjertesvikt). Påfølgende studier har imidlertid vist den uavhengige prognostiske rollen til sympatisk aktivering ved hjertesvikt og dens langsiktige negative innvirkning på myokardfunksjon og sykdomsutfall. En økning i sympatisk aktivitet er assosiert med en økning i myokardenergiforbruket og muligens iskemi. Deretter ble det vist at stimulering av β 1-adrenerge reseptorer er en kraftig mekanisme for å stimulere apoptose, noe som fører til akselerert celledød og alvorlige endringer i de kvalitative egenskapene til kardiomyocytter - som forverrer reduksjonen i kontraktilitet og forstyrrelser i intracellulær kalsiummetabolisme (tabell). 2).
Rollen til sympatisk stimulering i kvantitative og kvalitative endringer i myokardiet bekreftes indirekte av deres reversibilitet når de behandles med β-blokkere.
De positive egenskapene til β-blokkere i behandlingen av kronisk hjertesvikt (CHF) inkluderer evnen til å:
a) redusere dysfunksjon og død av kardiomyocytter både gjennom nekrose og apoptose;
b) redusere antall dvalekardiomyocytter;
c) med langvarig bruk, forbedre hemodynamiske parametere ved å øke sonene for kontrakterende myokard;
d) øke tettheten og affiniteten til β-adrenerge reseptorer, som er kraftig redusert hos pasienter med CHF;
e) redusere myokardhypertrofi;
e) redusere hjertefrekvensen;
g) redusere graden av myokardiskemi i hvile og spesielt under fysisk aktivitet;
h) redusere frekvensen av ventrikulære arytmier litt;
i) har en antifibrillerende effekt, noe som fører til en reduksjon i risikoen for plutselig død.
Effektiviteten av bisoprolol i behandlingen av hjertesvikt ble bevist i en serie studier, CIBIS (Cardiac Insufficiency Bisoprolol Study), som var det første storskalaprosjektet for å studere effekten av betablokkering på dødelighet og forløpet av hjertesvikt.
I en dobbeltblind, randomisert, placebokontrollert studie av bisoprolol i NYHA klasse III eller IV hjertesvikt (CIBIS) forårsaket av LVEF,<40%), оценивалась эффективность и переносимость данного препарата у 641 пациента . В результате проведенного исследования было показано отсутствие значимого влияния бисопролола на смертность. 67 (20,9%) летальных исходов наблюдались в группе плацебо и 53 (16,6%) - в группе бисопролола (p=0,22). Положительные эффекты бисопролола наблюдались в других конечных точках: уменьшалась частота госпитализаций в сравнении с плацебо (61 vs 90, p<0,01) и снижался функциональный класс по NYHA (21% vs 15%, p=0,03). Переносимость β-блокатора была сопоставима с плацебо .
I CIBIS var effekten av bisoprolol på dødeligheten mindre enn forventet, noe som kan ha vært på grunn av dosen (5 mg/dag) som kan ha vært for lav til å oppnå tilstrekkelig β-blokkade. I studien Metoprolol in Dilated Cardiomyopathy (MDC) utført flere år tidligere, var effekten av metoprololtartrat på dødelighet og behov for hjertetransplantasjon ikke signifikant. Studiene som ble utført tillot derfor ikke en definitiv vurdering av effekten av betablokkere på dødelighet ved hjertesvikt, og derfor ble det planlagt en dobbeltblind, randomisert, placebokontrollert, multisenterstudie, CIBIS-II, som inkluderte 2647 pasienter med hjertesvikt (NYHA klasse III-IV) og LV ejeksjonsfraksjon ≤35 %. I denne studien, under hovedfasen av 564 pasienter, fikk 42,5 % 10 mg bisoprolol, 152 (11 %) – 7,5 mg og 176 (13 %) – 5 mg daglig. I tillegg ble standardbehandling med diuretika og ACE-hemmere (ACEI) administrert. CIBIS-II-studien svarte på et spørsmål som ikke ble behandlet i forrige protokoll ved å vurdere effekten av β-blokkade på dødelighet. Studien ble stoppet for tidlig etter en gjennomsnittlig oppfølging på 1,3 år på grunn av en signifikant reduksjon i dødeligheten hos pasienter som tok bisoprolol sammenlignet med placebo - 11,8 % mot 17,3 %, p.<0,0001. Прогнозируемая смертность в течение года должна была составить 8,8% в группе бисопролола и 13,2% - в группе плацебо (ОШ; 95% ДИ) .
Reduksjonen i dødelighet skyldtes hovedsakelig en reduksjon i forekomsten av plutselig hjertedød (48 pasienter i bisoprololgruppen og 83 i placebogruppen, HR 95 % KI, 0,56, 0,39-0,80; p=0,0011). Forekomsten av død fra selve hjertesvikt ble redusert, men dette resultatet var ikke statistisk signifikant på grunn av det lille antallet hendelser (36 vs 47 pasienter, HR; 95 % KI, 0,74; 0,48-1,14; p=0, 17). Dette, samt den relativt lave 1-års dødeligheten blant studiepasientene, stemmer overens med det faktum at hos de med relativt mild hjertesvikt var plutselig hjertedød hovedårsaken til dødelighet.
Bisoprolol hadde også en betydelig effekt på alle hjerte- og karsykdommer. Det var en nedgang i både totalt antall sykehusinnleggelser (440 (33 %) vs 513 (39 %), HR; 95 % KI, 0,80, 0,71–0,91; p=0,0006) og antall sykehusinnleggelser på grunn av dekompensert hjertesvikt (12 % vs 18 %, HR; 95 % KI, 0,64, 0,53–0,79; p=0,0001) og ventrikulære arytmier og hypotensjon.
De positive effektene av bisoprolol ble også påvist i høyrisikogrupper - stoffet ble godt tolerert, noe som stod i kontrast til den utbredte oppfatningen om at β-blokkere tolereres dårlig.
Etter fullføring av metaanalysen, som inkluderte resultatene av CIBIS og CIBIS-II (n = 3288), var effekten av bisoprolol på å redusere både total dødelighet (p = 0,0003) og kardiovaskulær dødelighet og alle sykehusinnleggelser (p = 0,0001) bekreftet). Resultatene av CIBIS-II ble bekreftet av studier med metoprololsuksinat og karvedilol.
Til tross for den høye betydningen av resultatene oppnådd ved behandling av hjertesvikt med β-blokkere, ble alle data samlet inn når β-blokkere ble foreskrevet i forbindelse med standardbehandling, inkludert ACE-hemmere, i henhold til nasjonale retningslinjer. Det er imidlertid bevis som tyder på at det kan være like fordelaktig å starte behandling med en β-blokker i stedet for en ACEI. For det første, ved hjertesvikt, kan aktivering av det sympatiske nervesystemet gå foran aktivering av renin-angiotensin-systemet. For det andre kan β-blokkere redusere aktiviteten til renin-angiotensin-systemet i større grad enn det som kan oppnås ved bruk av ACE-hemmere under forhold med sympatisk aktivering. For det tredje er den vanligste dødsårsaken hos pasienter med CHF plutselig hjertedød, og β-blokkere har, i motsetning til ACE-hemmere, en stort sett beskyttende effekt.
Ideen med CIBIS-III-studien var antakelsen om at å starte behandling av CHF med bisoprolol etterfulgt av enalapril er like effektivt og trygt som å starte behandling med enalapril etterfulgt av bisoprolol. Derfor var hovedmålet med studien å bevise at initiering av behandling med bisoprolol etterfulgt av kombinasjonsbehandling med enalapril etter 6 måneder. var like effektiv (ikke dårligere) enn å starte behandling med enalapril etterfulgt av kombinasjon med bisoprolol for å forhindre alle dødsårsaker og sykehusinnleggelse.
Studien inkluderte 1010 pasienter (gjennomsnittsalder 72 år) som led av mild til moderat CHF og som ikke tidligere hadde tatt verken β-blokkere eller ACE-hemmere. I de første 6 månedene. Deltakerne ble randomisert i to parallelle grupper som fikk bisoprolol eller enalapril monoterapi. I løpet av de neste 6–24 månedene. alle deltakerne fikk kombinasjonsbehandling med begge legemidlene. På slutten av studien ble det tatt hensyn til tilfeller av død eller sykehusinnleggelse av pasienter.
CIBIS-III-studien viste at det ikke er noen forskjell i effekt og sikkerhet mellom å starte behandling med bisoprolol eller enalapril hos pasienter med NYHA klasse II eller III hjertesvikt og lav LV ejeksjonsfraksjon. Resultatene av studien antydet også en større effekt på dødelighet og plutselig hjertedød ved oppstart av behandling med bisoprolol i stedet for enalapril. Hovedulempen med studien er at den var basert på en kunstig fortsettelse av monoterapi i 6 måneder. før du starter kombinasjonsbehandling. I klinisk praksis startes pasienter enten med begge legemidlene samtidig, eller behandling med ACEI etterfølges av rask oppstart av β-blokkere.
Disse studiene har vist at behandling med bisoprolol er sammenlignbar i tolerabilitet med placebo. En nylig episode med dekompensert hjertesvikt er en kontraindikasjon for stoffet, selv om studier med karvedilol har vist at behandling kan startes så snart kompensasjon er oppnådd, etterfulgt av doseeskalering, noe som fører til en forbedret prognose.
Det er viktig å huske at β-blokkere ikke er akutte medisiner og kan ikke lindre pasienter fra en tilstand av dekompensasjon og overhydrering. β-blokkere bør brukes hos alle pasienter med CHF og EF<40%, не имеющих противопоказаний (обычных для этой группы лекарств). При обычных клинических ситуациях β-блокаторы должны использоваться только вместе с иАПФ и у больных, у которых достигнута стабилизация состояния .
Bruk av bisoprolol i fast kombinasjon med amlodipin
Fordelene og egenskapene til bisoprolol gjør det attraktivt for bruk i kombinasjonsterapi ved behandling av kardiovaskulære sykdommer. En av de rasjonelle kombinasjonene er bruk av β-blokkere med dihydropyridinksiumantagonister. Denne kombinasjonen kan brukes både i behandlingen av koronar hjertesykdom og hypertensjon.
Bruken av amlodipin i kombinasjon med bisoprolol (Concor AM, Takeda) er berettiget på grunn av likheten mellom deres farmakokinetiske egenskaper. Begge legemidlene har langtidseffekt og gir med en enkelt dose tilstrekkelig kontroll gjennom dagen, det er ingen farmakokinetiske interaksjoner - plasmakonsentrasjoner, biotilgjengelighet, metabolsk hastighet endres ikke vesentlig, kombinasjonen øker ikke risikoen for insulinresistens og diabetes.
Bisoprolol og amlodipin i kombinasjon utfyller hverandre:
- effekten av β-blokkeren komplementeres av den uttalte vasodilaterende effekten av kalsiumantagonisten;
- takykardi som utvikler seg som respons på vasodilatasjon kontrolleres av adrenerg blokade;
- vasodilatasjon under påvirkning av amlodipin beskytter i tillegg mot forekomsten av perifer spasme, som potensielt er mulig under bruk av bisoprolol.
I tillegg er amlodipin en av de mest brukte. Det har blitt studert i en rekke kliniske studier som et referanseantihypertensivum. ALLHAT-studien, som involverte mer enn 40 tusen eldre pasienter med hypertensjon, viste større effektivitet av amlodipin for å senke blodtrykket sammenlignet med lisinopril gjennom hele observasjonsperioden. I tillegg viste ASCOT-BPLA-studien en signifikant reduksjon i forekomsten av hjerneslag, koronar hjertesykdom og kardiovaskulær dødelighet.
I følge A.I. Chesnikova et al. (2014) ble bruken av en fast kombinasjon av bisoprolol og amlodipin (Concor AM) i poliklinisk behandling av pasienter med hypertensjon og koronar hjertesykdom ledsaget av en uttalt og vedvarende reduksjon i blodtrykket med oppnåelse av målnivået for systolisk blod trykk i 90%, diastolisk blodtrykk i 97% av tilfellene, samt en reduksjon manifestasjoner av myokardiskemi og en reduksjon i hjertefrekvens, som absolutt bidrar til å redusere risikoen for å utvikle kardiovaskulære komplikasjoner og forbedre prognosen. Inkluderingen av stoffet Concor AM i behandlingsregimet førte til en betydelig økning i pasientens etterlevelse av terapi.
Kombinasjonen av to medikamenter i faste doser i én tablett er å foretrekke, siden etterlevelsen av behandlingen forbedres, noe som bekreftes ved bruk av bisoprolol/amlodipin. I mars 2015 ble derfor resultatene av en stor studie utført i Polen om bruk av en fast kombinasjon av bisoprolol/amlodipin i behandlingen av hypertensjon publisert, som tydelig viste god pasienttilslutning, noe som førte til bedre blodtrykkskontroll og redusert risiko for kardiovaskulære hendelser.
Litteratur
- Cruickshank J.M., Prichard B.N.C. Beta-adrenoceptorer / Cruickshank J.M., Prichard B.N.C. utg. // Betablokkere i klinisk praksis. London: Churchill Livingstone, 1996, s. 9-86.
- Tamargo J.L., Delpon E. Optimalisering av farmakologi av b-blokkere // J. Cardiovasc. Pharmacol. 1990. Vol. 16 (Suppl. 5). S. 8-10.
- Metelitsa V.I. Håndbok i klinisk farmakologi for kardiovaskulære legemidler. M., 2005. S.162.
- Bristow M.R. Beta-adrenerg reseptorblokkering ved kronisk hjertesvikt // Sirkulasjon. 2000. Vol. 101. S. 558-569.
- Lupanov V.P. Kardioselektiv betablokker bisoprolol i behandling av pasienter med koronar hjertesykdom // Russian Journal of Cardiology. 2011. nr. 3. S. 96-100.
- Kryzhanovsky S.A., Vititnova M.B. Medisiner for behandling av koronar hjertesykdom (grunnleggende, klinisk og evidensbasert farmakologi). Forelesning 4. Del 1. Betablokkere og deres plass i farmakoterapien ved koronar hjertesykdom // Terapeut. 2012. nr. 2. S. 26-36.
- Tolpygina S.N., Martsevich S.Yu. Bisoprolols plass i behandlingen av kardiovaskulære sykdommer // Kardiovaskulær terapi og forebygging. 2008. nr. 7. s. 111-118.
- Lukina Yu.V., Martsevich S.Yu. Bisoprolol er en svært selektiv betablokker sett fra evidensbasert medisin rasjonell farmakoterapi. 2010. nr. 6 (1). s. 103-107
- Bristow M.R. Patofysiologisk og farmakologisk begrunnelse for klinisk behandling av kronisk hjertesvikt med betablokkere // Am. J. Cardiol. 1993. Vol. 71. P.12-22C.
- Waagstein F. Betablokkere ved kongestiv hjertesvikt: utviklingen av et nytt behandlingskonsept-virkningsmekanisme og kliniske implikasjoner // J. Clin. Basic Cardiol. 2002. Vol. 5. s. 215-223.
- β-adrenerge reseptorblokkere (ekspertkonsensusdokument om) // European Heart Journal. 2004. Vol. 25. P. 1341-13621-9.
- Bouzamondo A., Hulot J.S., Sanchez P. et al. Betablokkerbehandling ved hjertesvikt // Fundam. Clin. Pharmacol. 2001. Vol. 15. S. 95-109.
- Opie L.H. Effekt av beta-adrenerg blokade på biokjemisk og metabolsk respons på trening // Am. J. Cardiol. 1985. Vol. 55. S. 95D.
- Kukin M.L., Kalman J., Charney R. et al. Prospektiv, randomisert sammenligning av effekt av langtidsbehandling med metoprolol eller karvedilol på symptomer, trening, ejeksjonsfraksjon og oksidativt stress ved hjertesvikt // Sirkulasjon. 1999. Vol. 102. P.2646-2451.
- Cleland J.G., Dargie H.J. Arytmier, katekolaminer og elektrolytter // Am. J. Coll. Cardiol. 1988. Vol. 62. S. 55-59.
- Shizukuda Y., Buttrick P.M., Geenen D. et al. Beta-adrenerg stimulering forårsaker kardiocyttapoptose: påvirkning av takykardi og hypertrofi // Am. J. Physiol. 1998. Vol. 275. S. 961-968.
- Lowes B.D., Gilbert E.M., Abraham W.T. et al. Myokardgenuttrykk ved dilatert kardiomyopati behandlet med betablokkere // N. Engl. J. Med. 2002. Vol. 346. S. 1357-1365.
- Frishman W.H. Carvedilol // N. Engl. J. Med. 1998. Vol. 339. S. 1759-1765.
- Ohtsuka T., Hamada M., Hiasa G. et al. Effekt av betablokkere på sirkulerende nivåer av inflammatoriske og antiinflammatoriske cytokiner hos pasienter med utvidet kardiomyopati // J. Am. Coll. Cardiol. 2001. Vol. 37(2). S. 412-417.
- Kukes V.G., Ostroumova O.D., Baturina A.M., Zykova A.A. Betablokkere i behandling av arteriell hypertensjon hos pasienter med diabetes mellitus: kontraindikasjon eller valgfrie legemidler? // RMJ. 2002. nr. 10. S. 446-449.
- Ekspertkonsensusdokument om b-adrenerge reseptorblokkere. Task Force on Beta-blokkere av European Society of Cardiology // European Heart Journal. 2004. Vol. 25. S. 1341-1362.
- Feyza Kargin, Huriye Berk Takir, Cuneyt Salturk et al. Sikkerheten ved bruk av betablokker hos pasienter med kronisk obstruktiv lungesykdom med respirasjonssvikt på intensivavdelingen // Multidiscip. Respira. Med. 2014. Vol. 9(1). S. 8. Publisert på nett 2014 4. februar doi: 10.1186/2049-6958-9-8
- Lainscak M., Podbregar M., Kovacic D., Rozman J. Forskjeller mellom bisoprolol og karvedilol hos pasienter med kronisk hjertesvikt og kronisk obstruktiv lungesykdom: en randomisert studie // Respir. Med. 2011. Vol. 105. S1, S. 44-49.
- Marco M., Nodari S., Bordonali T. et al. Bisoprolol i behandling av kronisk hjertesvikt: fra patofysiologi til klinisk farmakologi og forsøksresultater // Ther. Clin. Fare. Manag. 2007. Vol. 3(4). s. 569-578.
- Metra M., Nodari S., D'Aloia A. et al. En begrunnelse for bruk av betablokkere som standardbehandling for hjertesvikt // Am. Hjerte J. 2000b. Vol. 139. S. 511-521.
- Nasjonale anbefalinger fra OSHF, RKO og RNMOT for diagnostisering og behandling av CHF (fjerde revisjon) // Hjertesvikt. 2013. T. 14, nr. 7 (81).
- CIBIS Investigators and Committees 1994. A Randomized Trial of beta-blockade in heart failure. Cardiac Insufficiency Bisoprolol Study (CIBIS) // Sirkulasjon. Vol. 90. P. 1765-1773.
- Waagstein F., Bristow M.R., Swedberg K. et al. Gunstige effekter av metoprolol ved idiopatisk utvidet kardiomyopati. Metoprolol i dilatert kardiomyopati (MDC) studiegruppe // Lancet. 1993. Vol. 342. S. 1441-1446.
- CIBIS-II etterforskere og komiteer. Cardiac Insufficiency Bisoprolol Study: en randomisert studie // Lancet. 1999. Vol. 353. S. 9-13.
- Leizorovicz A., Lechat P., Cucherat M. Bisoprolol for behandling av kronisk hjertesvikt: En metaanalyse på individuelle data fra to placebokontrollerte studier-CIBIS og CIBIS II // Am. Heart J. 2002. Vol. 143. S. 301-307.
- MERIT-HF Studiegruppe. Effekt av metoprolol CR/XL ved kronisk hjertesvikt: Metoprolol CR/XL Randomized Intervention Trial in Congestive heart failure (MERIT-HF) // Lancet. 1999. Vol. 353. S. 2001-2007.
- Packer M., Coats A., Fowler M. et al. Effekt av karvedilol på overlevelse ved alvorlig kronisk hjertesvikt (COPERNICUS studie) // N. Engl. J. Med. 2001. Vol. 344. S. 1651-1658.
- Hunt S.A., Abraham W.T., Chin M.H. et al. ACC/AHA. Retningslinjeoppdatering for diagnostisering og behandling av kronisk hjertesvikt hos voksne: en rapport fra American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Writing Committee to Update the 2001 Guidelines for the Evaluation and Management of Heart Failure): utviklet i samarbeid med American College of Chest Physicians og International Society for Heart and Lung Transplantation: godkjent av Heart Rhythm Society // Circulation. 2005. Vol.112. P. e154-235.
- Swedberg K., Cleland J., Dargie H. et al. Task Force for diagnose og behandling av kronisk hjertesvikt av European Society of Cardiology. Retningslinjer for diagnose og behandling av kronisk hjertesvikt: executive summary (oppdatering 2005) // Eur. Heart J. 2005. Vol. 26. s. 1115-1140.
- Francis G.S., Benedict C., Johnstone et al. Sammenligning av nevroendokrin aktivering hos pasienter med venstre ventrikkel dysfunksjon med og uten kongestiv hjertesvikt. En delstudie av Studies of Left Ventricular Dysfunction (SOLVD) // Sirkulasjon. 1990. Vol. 82. S. 1724-1729.
- Campbell D.J., Aggarwal A., Esler M. et al. Betablokkere, angiotensin II og ACE-hemmere hos pasienter med hjertesvikt // Lancet. 2001. Vol. 358. S. 1609-1610.
- Willenheimer R., Van Veldhuisen D.J., Silke B. et al. Effekt på overlevelse og sykehusinnleggelse av oppstart av behandling for kronisk hjertesvikt med bisoprolol etterfulgt av enalapril, sammenlignet med motsatt sekvens. Resultater av Randomized Cardiac Insufficiency Bisoprolol Study (CIBIS) III // Sirkulasjon. 2005. Vol. 112. S. 2426-2435.
- Gattis W.A., O'Connor C.M., Gallup D.S. et al. IMPACT-HF-etterforskere og koordinatorer. Predischarge initiation of carvedilol in patients hospitalized for decompensated heart failure: results of the Initiation Management Predischarge: Process for Assessment of Carvedilol Therapy in Heart Failure (IMPACT-HF) trial // J. Am. Coll. Cardiol. 2004. Vol. 43. S. 1534-1541.
- Gradman A.H. et al. Kombinasjonsterapi ved hypertensjon // J. Am. Soc. Hypertens. 2010. Vol. 4(1). S. 42-50.
- Ostergren J. et al. Effekt av amlodipin versus felodipin forlenget frigjøring på 24-timers ambulant blodtrykk ved hypertensjon // Am. J. Hypertens. 1998. Vol. 11(6 Pt1). s. 690-696.
- Minushkina L.O. Rasjonell terapi av arteriell hypertensjon hos pasienter med diabetes mellitus: muligheter for å bruke nye faste kombinasjoner // Vanskelig pasient. desember 2013.
- Cooper-DeHoff R.M., Bird S.T., Nichols G.A. et al. Interaksjoner med antihypertensive medikamenter og risiko for hendelse av diabetes: en nestet case-control studie // J. Am. Heart Assoc. 2013. Vol. 2 (3). P. e000125.
- Offiserer A., A.C.R.G.T.A. Koordinatorer for, og T. lipidsenkende behandling for å forhindre hjerteinfarkt, store utfall hos høyrisiko hypertensive pasienter randomisert til angiotensin-konverterende enzymhemmer eller kalsiumkanalblokker vs diuretikum: The Antihypertensive and Lipid-Lowering Treatment to Prevent Heart Attack Trial (ALLHAT) // JAMA. 2002. Vol. 288(23). S. 2981-2997.
- Dahlof B., Wedel H. et al. Forebygging av kardiovaskulære hendelser med et antihypertensivt regime med amlodipin som tilsetter perindopril etter behov versus atenolol ved å legge til bendroflumetiazid etter behov, i Anglo-Scandinavian Cardiac Outcomes Trial-Blood Pressure Senking Arm (ASCOT-BPLA): en multisenter randomisert kontrollert studie // L. 2005. Vol. 366. S. 895-906.
- Chesnikova A.I., Safronenko V.A., Kolomatskaya O.E. Evaluering av effektiviteten av en fast kombinasjon av bisoprolol og amlodipin i poliklinisk behandling av pasienter med arteriell hypertensjon og koronar hjertesykdom // Kardiologi. 2014. nr. 9. S. 30¬-36.
- Anbefalinger for behandling av arteriell hypertensjon. ESH/ESC // Russian Journal of Cardiology. 2014. nr. 1(105).
- Czarnecka D., Koch E.M.W., Hostalek U. Fordeler med en fast dosekombinasjon av bisoprolol og amlodipin (ConcorAM) ved behandling av hypertensjon i daglig praksis: Resultater fra mer enn 4000 pasienter // Current Med. Forskning og mening. 2015. 9. mars.
Bisoprolol (lat. bisoprolol) er et medikament hvis indikasjoner inkluderer terapi med denne medisinen for behandling av kardiovaskulære sykdommer. Tabletter er ofte foreskrevet for hypertensjon for å normalisere høyt blodtrykk.
Legemidlet er også i stand til å lindre tegn på takykardi og angina, rehabilitere blodkar etter hjerteinfarkt, og også stabilisere symptomene på bradykardi. I medisinsk praksis er det vanlig å foreskrive Bisoprolol for kronisk arytmi og sykdommer som hjertesvikt.
Medisinen er ikke helt trygg, for eksempel er det forbudt i nærvær av visse hjertesykdommer. Og medikamentell behandling under graviditet anbefales heller ikke.
Prisen på medisinen er ikke for høy sammenlignet med andre medisiner. Men det er ikke alltid mulig å finne det i hyllene til apotekkjedene, så du bør vite hva du kan erstatte Bisoprolol med om nødvendig.
Søket etter analoger av Bisoprolol er også tvunget av dets komplekse doseringsregime, som krever en gradvis start av behandlingen og gradvis seponering under tilsyn av en lege.
Grunnleggende erstatningsmedisiner med beskrivelse, kontraindikasjoner og pris
I utgangspunktet utføres produksjonen av Bisoprolol av det tyske selskapet Merck, men patentet tilhører ikke bare dette selskapet. Det farmasøytiske markedet tilbyr analoger og synonymer av medisiner for å senke blodtrykket fra forskjellige produsenter, alt fra russiske titaner for medikamentproduksjon til den hviterussiske "Pranafarm".
Blant innenlandske produsenter kan følgende erstatninger for denne medisinen skilles:

- Aritel. Det regnes som en komplett analog av Bisoprolol, prisen varierer fra 150 til 200 rubler. Det har kontraindikasjoner, inkludert hypotensjon, ulike kroniske hjertesykdommer, inkludert arytmier og atrieflimmer, bronkial astma, psoriasis og å ta andre medisiner som ikke er kompatible med den aktive komponenten.

- Niperten. Den har en formel som ligner på Bisoprolol. Et særtrekk ved denne medisinen er muligheten for terapi i nærvær av hjerteproblemer. Medisinen kan imidlertid ikke brukes uten medisinsk indikasjon for diabetes mellitus.

Pharmaceuticals tilbyr også hviterussiske analoger av Bisoprolol, som i deres sammensetning ikke er dårligere enn det originale stoffet:
- Bisoprolol-MIC. Prisen på medisinen er fra 80 til 100 rubler. Det er tilgjengelig i pulverform, som hjelper med absorpsjonen av stoffet. Forbudt for hjertesykdom.

- Bisoprolol-Borimed. Det er preget av lave kostnader, du kan kjøpe medisinen på apoteket for bare 30-50 rubler, avhengig av doseringen. Til tross for sin utmerkede hypertensive effekt, kan den forårsake alvorlige bivirkninger i form av allergiske reaksjoner.

- Bisoprolol-FT. Det er tillatt å bruke analogen for iskemisk hjertesykdom (koronar hjertesykdom), hjertesvikt og økt arytmi, på bakgrunn av hvilken arteriell hypertensjon oppstår. Prisen på stoffet kan nå 200 rubler.

Som importerte analoger av Bisoprolol tilbyr farmasøytisk produksjon følgende medisiner for høyt blodtrykk:
Coronal. Pris fra 135 til 340 rubler. Blant kontraindikasjonene er det verdt å være oppmerksom ikke bare på bronkial astma og hjerterytmeproblemer, men også graviditet med den påfølgende ammingsperioden.
 Lokren. Fransk potent stoff, hvis pris kan nå 1300 rubler. Kan regulere blodtrykket selv under stressforhold ved langvarig bruk. Og også kontraindisert i tilfelle hjerterytmeforstyrrelser.
Lokren. Fransk potent stoff, hvis pris kan nå 1300 rubler. Kan regulere blodtrykket selv under stressforhold ved langvarig bruk. Og også kontraindisert i tilfelle hjerterytmeforstyrrelser.

Sandoz. Et fullstendig ukrainsk synonym for stoffet, koster fra 80 til 350 rubler, avhengig av mengden medisin og dosering. Det har et stort antall bivirkninger og er også forbudt for hjertesvikt.

Carvedilol eller Bisoprolol - hva er bedre?

Legemidler som Carvedilol og Bisoprolol har en lignende terapeutisk effekt. Imidlertid kjennetegnes de av forskjellige sammensetninger. Legen må ta et valg til fordel for en eller annen medisin, avhengig av pasientens helseegenskaper.
Bisoprolol tolereres bedre av menneskekroppen, mens Carvedilol har flere bivirkninger, spesielt fra nervesystemet. I tillegg har Bisoprolol et forenklet doseringsregime - én dose per dag er tilstrekkelig.
Legemidlet Bisoprolol, som brukes til å behandle hypertensive manifestasjoner, har mange rimelige analoger. Imidlertid er valget av denne medisinen, selv om den har en lignende sammensetning som originalen, tatt av legen.
Amlodipin + Bisoprolol
Sammensatt
amlodipin; Bisoprolol
Terapeutiske indikasjoner
Angitt i seksjonen Terapeutiske indikasjoner Amlodipin + Bisoprolol Amlodipin + Bisoprolol Terapeutiske indikasjoner i instruksjonene for medisinen Amlodipin + Bisoprolol
Nærmere
Arteriell hypertensjon: erstatning av terapi med monokomponent legemidler amlodipin og bisoprolol i samme doser.
Bruksanvisning og doser
Angitt i seksjonen Bruksanvisning og doser Amlodipin + Bisoprolol informasjonen er basert på data om et annet legemiddel med nøyaktig samme sammensetning som legemidlet Amlodipin + Bisoprolol(Amlodipin, Bisoprolol). Vær forsiktig og sørg for å sjekke informasjonen på delen Bruksanvisning og doser i instruksjonene for medisinen Amlodipin + Bisoprolol direkte fra pakken eller fra en farmasøyt på et apotek.
Nærmere
Innsiden, om morgenen, uavhengig av matinntak, uten å tygge. Partituret er kun ment for å lette brudd for å lette svelgingen. Ikke for å dele i like doser!
Valget og titreringen av dosen individuelt for hver pasient utføres av legen under forskrivning av monokomponent-legemidler som inneholder de aktive ingrediensene inkludert i stoffet Concor ® AM.
Behandlingens varighet
Behandling med Concor ® AM er vanligvis langtidsbehandling. Behandlingen bør ikke stoppes brått, fordi dette kan føre til en midlertidig forverring av den kliniske tilstanden. Spesielt behandling bør ikke stoppes brått hos pasienter med koronarsykdom. En gradvis dosereduksjon anbefales.
Leverdysfunksjon. Hos pasienter med nedsatt leverfunksjon kan eliminasjonen av amlodipin bremses. Et spesielt doseringsregime for denne gruppen pasienter er ikke bestemt, men stoffet i dette tilfellet bør foreskrives med forsiktighet.
For pasienter med alvorlig leverdysfunksjon er den maksimale daglige dosen av bisoprolol 10 mg.
Nyredysfunksjon. Hos pasienter med mild eller moderat nedsatt nyrefunksjon, er dosejustering vanligvis ikke nødvendig. Amlodipin elimineres ikke ved dialyse. Pasienter som gjennomgår dialyse bør foreskrives amlodipin med ekstrem forsiktighet.
For pasienter med alvorlig nedsatt nyrefunksjon (kreatininclearance mindre enn 20 ml/min) er den maksimale daglige dosen av bisoprolol 10 mg.
Eldre pasienter. Eldre pasienter kan foreskrives de vanlige dosene av stoffet. Forsiktighet er kun nødvendig når dosen økes.
Kontraindikasjoner
Angitt i seksjonen Kontraindikasjoner Amlodipin + Bisoprolol informasjonen er basert på data om et annet legemiddel med nøyaktig samme sammensetning som legemidlet Amlodipin + Bisoprolol(Amlodipin, Bisoprolol). Vær forsiktig og sørg for å sjekke informasjonen på delen Kontraindikasjoner i instruksjonene for medisinen Amlodipin + Bisoprolol direkte fra pakken eller fra en farmasøyt på et apotek.
Nærmere
Amlodipin
alvorlig arteriell hypotensjon;
sjokk (inkludert kardiogent);
ustabil angina (med unntak av Prinzmetal angina);
hemodynamisk ustabil hjertesvikt etter akutt hjerteinfarkt;
obstruksjon av venstre ventrikkels utstrømningskanal (f.eks. klinisk signifikant aortastenose).
Bisoprolol
akutt hjertesvikt eller kronisk hjertesvikt (CHF) i dekompensasjonsstadiet, som krever inotropisk terapi;
kardiogent sjokk;
AV-blokk II og III grader, uten pacemaker;
syk sinus syndrom (SSNS);
sinoatrial blokkering;
alvorlig bradykardi (hjertefrekvens mindre enn 60 slag/min);
symptomatisk arteriell hypotensjon;
alvorlige former for bronkial astma;
alvorlige perifere arterielle sirkulasjonsforstyrrelser eller Raynauds syndrom;
feokromocytom (uten samtidig bruk av alfablokkere);
metabolsk acidose;
Amlodipin/bisoprolol kombinasjon
overfølsomhet overfor amlodipin, andre dihydropyridinderivater, bisoprolol og/eller noen av hjelpestoffene;
barn under 18 år (effektivitet og sikkerhet er ikke fastslått).
Forsiktig: kronisk hjertesvikt (inkludert ikke-iskemisk etiologi, funksjonsklasse III-IV i henhold til klassifiseringen NYHA); leversvikt; nyresvikt; hypertyreose; type 1 diabetes mellitus; diabetes mellitus med betydelige svingninger i blodsukkerkonsentrasjoner; streng diett; samtidig administrert desensibiliserende terapi; 1. grads AV-blokk, Prinzmetals angina; mild til moderat perifer arteriell sirkulasjonsforstyrrelse; psoriasis (inkludert historie); feokromocytom (med samtidig bruk av alfablokkere); alvorlige former for kronisk obstruktiv lungesykdom og ikke-alvorlige former for bronkial astma; utføre generell anestesi; eldre alder; arteriell hypotensjon; aortastenose; mitral stenose; hypertrofisk obstruktiv kardiomyopati; akutt hjerteinfarkt (i løpet av den første måneden); samtidig bruk med hemmere eller induktorer av CYP3A4-isoenzymet.
Bivirkninger
Angitt i seksjonen Bivirkninger Amlodipin + Bisoprolol informasjonen er basert på data om et annet legemiddel med nøyaktig samme sammensetning som legemidlet Amlodipin + Bisoprolol(Amlodipin, Bisoprolol). Vær forsiktig og sørg for å sjekke informasjonen på delen Bivirkninger i instruksjonene for medisinen Amlodipin + Bisoprolol direkte fra pakken eller fra en farmasøyt på et apotek.
Nærmere
Bivirkninger observert ved bruk av aktive ingredienser separat er presentert nedenfor avhengig av hyppigheten av deres forekomst: svært ofte ≥1/10; ofte ≥1/100 og<1/10; нечасто ≥1/1000 и <1/100; редко ≥1/10000 и <1/1000; очень редко <1/10000, включая отдельные случаи; частота неизвестна (невозможно оценить на основании имеющихся данных).
Amlodipin
Fra blodet og lymfesystemet: svært sjelden - leukopeni, trombocytopeni.
Fra immunsystemet: svært sjelden - allergiske reaksjoner.
svært sjelden - hyperglykemi.
Psykiske lidelser: uvanlig - søvnløshet, humørsvingninger (inkludert angst), depresjon; sjelden - forvirring.
Fra nervesystemet: ofte - døsighet, svimmelhet, hodepine (spesielt i begynnelsen av behandlingen); sjelden - besvimelse, hypoestesi, parestesi, dysgeusia, tremor; svært sjelden - muskelhypertensjon, perifer nevropati.
Fra siden av synsorganet: ofte - synshemming (inkludert diplopi).
sjelden - tinnitus.
Fra mage-tarmkanalen: ofte - kvalme, magesmerter, dyspepsi, endringer i avføringsvaner (inkludert forstoppelse eller diaré); sjelden - oppkast, tørrhet i munnslimhinnen; svært sjelden - gastritt, gingival hyperplasi, pankreatitt.
svært sjelden - hepatitt, gulsott, økte nivåer av leverenzymer*.
Fra hjertet: ofte - en følelse av hjertebank; uvanlig - arytmi (bradykardi, ventrikkeltakykardi, atrieflimmer); svært sjelden - hjerteinfarkt.
Fra siden av blodårene: ofte - hetetokter; sjelden - uttalt reduksjon i blodtrykket; svært sjelden - vaskulitt.
ofte - kortpustethet; sjelden - hoste, rhinitt.
Fra nyrene og urinveiene: sjelden - pollakiuri, vannlatingsforstyrrelse, nokturi.
sjelden - impotens, gynekomasti.
veldig ofte - perifert ødem; ofte - økt tretthet, asteni; Mindre vanlige: brystsmerter, smerte, generell ubehag.
ofte - hevelse i anklene, muskelkramper; sjelden - artralgi, myalgi, ryggsmerter.
For hud og subkutant vev: uvanlig - alopecia, purpura, misfarging av huden, økt svette, kløe, utslett, eksantem, urticaria; svært sjelden - angioødem, eksudativt erythema multiforme, eksfoliativ dermatitt, Stevens-Johnsons syndrom, Quinckes ødem, lysfølsomhet.
sjelden - vektøkning, vekttap.
Isolerte tilfeller av ekstrapyramidalt syndrom er rapportert.
Bisoprolol
Metabolisme og ernæring: sjelden - økte triglyseridkonsentrasjoner.
Psykiske lidelser: sjelden - depresjon, søvnforstyrrelse; sjelden - hallusinasjoner, mareritt.
Fra nervesystemet: ofte - hodepine**, svimmelhet**; sjelden - søvnløshet; sjelden - besvimelse.
Fra siden av synsorganet: sjelden - redusert tåredannelse (bør tas i betraktning når du bruker kontaktlinser); svært sjelden - konjunktivitt.
Hørsels- og labyrintforstyrrelser: sjelden - hørselshemning.
Fra hjertet: sjelden - svekket AV-ledning, bradykardi, forverrede symptomer på CHF.
Fra siden av blodårene: ofte - en følelse av kulde eller nummenhet i lemmer; sjelden - hypotensjon.
Fra luftveiene, brystet og mediastinumorganene: uvanlig - bronkospasme hos pasienter med en historie med bronkial astma eller obstruktiv lungesykdom; sjelden - allergisk rhinitt.
Fra mage-tarmkanalen: ofte - kvalme, oppkast, diaré, forstoppelse.
Fra leveren og galleveiene: sjelden - hepatitt.
For hud og subkutant vev: sjelden - overfølsomhetsreaksjoner, som kløe, utslett, hyperemi i huden; svært sjelden - alopecia betablokkere kan forverre symptomene på psoriasis eller forårsake psoriasis-lignende utslett.
Fra muskel- og skjelettsystemet og bindevev: Mindre vanlige: muskelsvakhet, muskelkramper.
Fra kjønnsorganer og bryst: sjelden - impotens.
Generelle lidelser og forstyrrelser på injeksjonsstedet: ofte - økt tretthet**; sjelden - utmattelse**.
Laboratorie- og instrumentdata: sjelden - økt aktivitet av levertransaminaser i blodet AST, ALT.
*I de fleste tilfeller med kolestase.
** Disse symptomene vises spesielt ofte i begynnelsen av behandlingsforløpet. Vanligvis er disse fenomenene milde og forsvinner vanligvis innen 1-2 uker etter behandlingsstart.
Overdose
Angitt i seksjonen Overdose Amlodipin + Bisoprolol informasjonen er basert på data om et annet legemiddel med nøyaktig samme sammensetning som legemidlet Amlodipin + Bisoprolol(Amlodipin, Bisoprolol). Vær forsiktig og sørg for å sjekke informasjonen på delen Overdose i instruksjonene for medisinen Amlodipin + Bisoprolol direkte fra pakken eller fra en farmasøyt på et apotek.
Nærmere
Amlodipin
Symptomer: en uttalt reduksjon i blodtrykket med mulig utvikling av reflekstakykardi og overdreven perifer vasodilatasjon (risiko for utvikling av alvorlig og vedvarende arteriell hypotensjon, inkludert utvikling av sjokk og død).
Behandling: mageskylling, administrering av aktivt kull, vedlikehold av kardiovaskulær funksjon, overvåking av indikatorer for hjerte- og lungefunksjon, gir en forhøyet posisjon til underekstremitetene, overvåking av blodvolum og diurese. Intensiv symptomatisk terapi. For å gjenopprette vaskulær tone, bruk vasokonstriktormedisiner (i fravær av kontraindikasjoner for bruken); for å eliminere konsekvensene av blokkering av kalsiumkanaler - intravenøs administrering av kalsiumglukonat. Hemodialyse er ineffektiv.
Bisoprolol
Symptomer: De vanligste symptomene på overdose er: AV-blokkering, alvorlig bradykardi, markert blodtrykksreduksjon, bronkospasmer, akutt hjertesvikt og hypoglykemi. Følsomhet for en enkelt høy dose bisoprolol varierer mye mellom individuelle pasienter og pasienter med CHF er sannsynligvis svært sensitive.
Behandling:
Hvis en overdose oppstår, er det først og fremst nødvendig å slutte å ta stoffet og starte støttende symptomatisk terapi.
Ved alvorlig bradykardi: intravenøs administrering av atropin. Hvis effekten er utilstrekkelig, kan et medikament med positiv kronotropisk effekt administreres med forsiktighet. Noen ganger kan en midlertidig pacemaker være nødvendig.
Med en uttalt reduksjon i blodtrykket: intravenøs administrering av plasmaerstattende løsninger og vasopressormedisiner. IV administrering av glukagon kan også være indisert.
Med AV-blokk (II eller III grad): Pasienter bør overvåkes nøye og behandles med beta-agonister som epinefrin og isoprenalininfusjoner. Installer om nødvendig en pacemaker.
Ved forverring av CHF: intravenøs administrering av diuretika, legemidler med positiv inotrop effekt, samt vasodilatorer.
For bronkospasme: forskrivning av bronkodilatatorer, inkl. beta 2-adrenerge agonister og/eller aminofyllin.
For hypoglykemi: IV administrering av dekstrose (glukose).
Bisoprolol er praktisk talt ikke dialyserbart.
Farmakodynamikk
Angitt i seksjonen Farmakodynamikk Amlodipin + Bisoprolol informasjonen er basert på data om et annet legemiddel med nøyaktig samme sammensetning som legemidlet Amlodipin + Bisoprolol(Amlodipin, Bisoprolol). Vær forsiktig og sørg for å sjekke informasjonen på delen Farmakodynamikk i instruksjonene for medisinen Amlodipin + Bisoprolol direkte fra pakken eller fra en farmasøyt på et apotek.
Nærmere
Dette stoffet har uttalte antihypertensive og antianginale effekter på grunn av den komplementære virkningen av to aktive ingredienser: CCB - amlodipin og den selektive beta 1-blokkeren - bisoprolol.
Amlodipin
Virkningsmekanismen. Amlodipin blokkerer kalsiumkanaler, reduserer den transmembrane overgangen av kalsiumioner inn i cellen (mer inn i vaskulære glatte muskelceller enn til kardiomyocytter).
Den antihypertensive effekten av amlodipin skyldes en direkte avslappende effekt på vaskulære glatte muskelceller, noe som fører til en reduksjon i perifer vaskulær motstand.
Mekanismen for antianginal virkning er ikke fullt ut forstått det kan være assosiert med følgende to effekter:
1. Utvidelsen av perifere arterioler reduserer perifer vaskulær motstand, dvs. etterbelastning. Siden amlodipin ikke forårsaker reflekstakykardi, reduseres myokardenergi og oksygenforbruk.
2. Utvidelse av store koronararterier og koronararterioler forbedrer oksygentilførselen til både normale og iskemiske områder av myokardiet. Takket være disse effektene forbedres oksygentilførselen til myokardiet selv med spasmer i kranspulsårene (Prinzmetals angina eller ustabil angina).
Hos pasienter med arteriell hypertensjon forårsaker bruk av legemidlet én gang daglig en klinisk signifikant reduksjon i blodtrykket i liggende og stående stilling gjennom hele 24-timersintervallet mellom doser av legemidlet. På grunn av den langsomme utviklingen av den antihypertensive effekten av amlodipin, forårsaker det ikke akutt arteriell hypotensjon.
Hos pasienter med angina øker det å ta stoffet en gang daglig den totale tiden for fysisk aktivitet, tiden før utviklingen av et angina-anfall, samt tiden frem til en signifikant reduksjon i ST1 mm-intervallet og reduserer frekvensen av angina-anfall. og behovet for sublingualt nitroglyserin.
Amlodipin er ikke assosiert med noen uønskede metabolske effekter eller endringer i plasmalipider. Kan brukes til pasienter med astma, diabetes og gikt.
Bisoprolol
Virkningsmekanismen. Bisoprolol er en selektiv beta 1-blokker, uten egen sympatomimetisk aktivitet, og har ingen membranstabiliserende effekt.
Det har bare liten affinitet for beta 2-adrenerge reseptorer i de glatte musklene i bronkiene og blodårene, samt for beta 2-adrenerge reseptorer som er involvert i reguleringen av metabolismen. Derfor påvirker bisoprolol generelt ikke luftveismotstand og metabolske prosesser der beta 2 adrenerge reseptorer er involvert.
Den selektive effekten av stoffet på beta 1-adrenerge reseptorer vedvarer utenfor det terapeutiske området.
Bisoprolol har ikke en uttalt negativ inotrop effekt.
Maksimal effekt av stoffet oppnås 3-4 timer etter oral administrering.
Selv når bisoprolol er foreskrevet en gang daglig, vedvarer dens terapeutiske effekt i 24 timer på grunn av 10-12 timers halveringstid for blodplasma. Som regel oppnås maksimal antihypertensiv effekt 2 uker etter behandlingsstart.
Bisoprolol reduserer aktiviteten til det sympathoadrenale systemet ved å blokkere beta 1 adrenerge reseptorer i hjertet.
Når det gis én gang oralt til pasienter med koronararteriesykdom uten tegn på CHF, reduserer bisoprolol hjertefrekvensen, reduserer slagvolumet i hjertet og som et resultat reduserer det ejeksjonsfraksjonen og myokardialt oksygenbehov. Ved langtidsbehandling reduseres den initialt forhøyede TPR. En reduksjon i reninaktivitet i blodplasma anses som en av komponentene i den hypotensive effekten av betablokkere.
Farmakokinetikk
Angitt i seksjonen Farmakokinetikk Amlodipin + Bisoprolol informasjonen er basert på data om et annet legemiddel med nøyaktig samme sammensetning som legemidlet Amlodipin + Bisoprolol(Amlodipin, Bisoprolol). Vær forsiktig og sørg for å sjekke informasjonen på delen Farmakokinetikk i instruksjonene for medisinen Amlodipin + Bisoprolol direkte fra pakken eller fra en farmasøyt på et apotek.
Nærmere
Amlodipin
Suging. Amlodipin absorberes godt etter oral administrering. Cmax i blodplasma observeres etter 6-12 timer. Inntak av stoffet med mat påvirker ikke absorpsjonen.
Absolutt biotilgjengelighet er 64-80 %. Tmax for amlodipin i plasma er lik hos eldre og unge pasienter.
Fordeling. Tilsynelatende Vd er 21 l/kg. C ss i blodplasma (5-15 ng/ml) oppnås 7-8 dager etter oppstart av medikamentet. Forskning in vitro viste at sirkulerende amlodipin er omtrent 97,5 % bundet til plasmaproteiner.
Metabolisme og utskillelse. Amlodipin gjennomgår omfattende metabolisme i leveren. Omtrent 90 % av dosen som tas omdannes til inaktive pyridinderivater. Omtrent 10 % av dosen som tas skilles ut uendret i urinen. Omtrent 60 % av mengden inaktive metabolitter skilles ut av nyrene og 20-25 % gjennom tarmen. Nedgangen i plasmakonsentrasjon er bifasisk. Den endelige T1/2 er omtrent 35-50 timer, noe som gjør at stoffet kan administreres en gang daglig. Total clearance er 7 ml/min/kg (25 l/t hos en pasient som veier 60 kg). Hos eldre pasienter er det 19 l/t.
Amlodipinclearance har en tendens til å reduseres med en påfølgende økning i AUC og T1/2 hos eldre pasienter. En økning i AUC og T1/2 hos pasienter med kongestiv hjertesvikt forventes for denne aldersgruppen av studerte pasienter.
Hos pasienter med nyresvikt ble det ikke observert signifikante endringer i farmakokinetikken til amlodipin. Amlodipin kan ikke dialyseres.
Pasienter med nedsatt leverfunksjon på grunn av redusert clearance som resulterer i lengre halveringstid og en økning i AUC på ca. 40-60 %, bør gis lavere startdoser.
Bisoprolol
Suging. Bisoprolol absorberes nesten fullstendig (mer enn 90 %) fra mage-tarmkanalen. Dens biotilgjengelighet på grunn av ubetydelig first-pass metabolisme (ved omtrent 10 %) er omtrent 90 % etter oral administrering. Matinntak påvirker ikke biotilgjengeligheten. Bisoprolol utviser lineær kinetikk, og plasmakonsentrasjonene er proporsjonale med dosen som tas i området fra 5 til 20 mg. Cmax i blodplasma nås etter 2-3 timer.
Fordeling. Bisoprolol distribueres ganske vidt. Vd er 3,5 l/kg. Bindingen til plasmaproteiner når omtrent 30 %.
Metabolisme og utskillelse. Metabolisert via den oksidative veien uten påfølgende konjugering. Alle metabolitter er polare (vannløselige) og skilles ut av nyrene. De viktigste metabolittene som finnes i blodplasma og urin viser ikke farmakologisk aktivitet. Data hentet fra eksperimenter med humane levermikrosomer in vitro, viser at bisoprolol primært metaboliseres av CYP3A4 isoenzymet (ca. 95%), og CYP2D6 isoenzymet spiller bare en mindre rolle.
Clearance av bisoprolol bestemmes av balansen mellom uendret utskillelse av nyrene (ca. 50 %) og metabolisme i leveren (ca. 50 %) til metabolitter, som også skilles ut av nyrene. Siden utskillelse skjer gjennom nyrene og leveren i samme grad, er dosejustering ikke nødvendig for pasienter med lett til moderat nedsatt lever- eller nyrefunksjon. Total klaring er 15 l/t. T 1/2 - 10-12 timer.
Farmakologisk gruppe
Angitt i seksjonen Farmakologisk gruppe Amlodipin + Bisoprolol informasjonen er basert på data om et annet legemiddel med nøyaktig samme sammensetning som legemidlet Amlodipin + Bisoprolol(Amlodipin, Bisoprolol). Vær forsiktig og sørg for å sjekke informasjonen på delen Farmakologisk gruppe i instruksjonene for medisinen Amlodipin + Bisoprolol direkte fra pakken eller fra en farmasøyt på et apotek.
Nærmere
- Kombinert antihypertensiv medikament (selektiv β 1-blokker + langsom kalsiumkanalblokker (SCBC) [Betablokkere i kombinasjon]
- Kombinert antihypertensiv medikament (selektiv β 1-adrenerg blokker + langsom kalsiumkanalblokker (SCBC) [kalsiumkanalblokkere i kombinasjon]
Interaksjon
Angitt i seksjonen Interaksjon Amlodipin + Bisoprolol informasjonen er basert på data om et annet legemiddel med nøyaktig samme sammensetning som legemidlet Amlodipin + Bisoprolol(Amlodipin, Bisoprolol). Vær forsiktig og sørg for å sjekke informasjonen på delen Interaksjon i instruksjonene for medisinen Amlodipin + Bisoprolol direkte fra pakken eller fra en farmasøyt på et apotek.
Nærmere
Amlodipin
CYP3A4-hemmere: Amlodipin bør brukes med forsiktighet samtidig med CYP3A4-hemmere.
Sterke og moderate hemmere av CYP3A4 (proteasehemmere som indinavir, sakinavir og ritonavir, azol-antifungale midler som flukonazol og itrakonazol, makrolider som erytromycin eller klaritromycin, verapamil eller diltiazem) kan øke plasmakonsentrasjonen av amlodipin til klinisk signifikante nivåer. Disse endringene kan være mer uttalte hos eldre pasienter, og krever klinisk overvåking av amlodipinkonsentrasjoner og dosejustering om nødvendig.
CYP3A4-induktorer: samtidig bruk med CYP3A4-induktorer (inkludert rifampicin, johannesurt) kan føre til en reduksjon i konsentrasjonen av amlodipin i blodplasma.
Amlodipin bør brukes med forsiktighet samtidig med CYP3A4-induktorer.
Dantrolen (infusjon): Hos dyr ble fatal ventrikkelflimmer og kardiovaskulær svikt på grunn av hyperkalemi observert etter administrering av verapamil og dantrolen intravenøst.
Takrolimus: Det er en risiko for økte blodnivåer av takrolimus ved samtidig administrering med amlodipin, men den farmakokinetiske mekanismen for denne interaksjonen er ikke fullt ut forstått. For å unngå tokrolimustoksisitet, bør blodnivået overvåkes hos pasienter som gjennomgår behandling og dosen av takrolimus justeres om nødvendig.
Syklosporin: Du bør vurdere å overvåke ciklosporinnivået hos pasienter som har gjennomgått en nyretransplantasjon mens de tar amlodipin, og redusere dosen av ciklosporin om nødvendig.
Simvastatin: Samtidig bruk med amlodipin kan føre til en økning i konsentrasjonen av simvastatin i blodplasma. Samtidig administrering av amlodipin 10 mg og simvastatin 80 mg resulterte i en 77 % økning i simvastatineksponering sammenlignet med simvastatin alene. Dosen av simvastatin hos pasienter som får amlodipin bør begrenses til 20 mg én gang daglig.
Å ta amlodipin med grapefrukt eller grapefruktjuice anbefales ikke på grunn av den mulige økningen i biotilgjengeligheten av amlodipin, som fører til en høyt blodtrykkssenkende effekt.
Cimetidin, aluminium/magnesium (i syrenøytraliserende midler) og sildenafil påvirker ikke farmakokinetikken til amlodipin.
Amlodipin kan forsterke den antihypertensive effekten av andre antihypertensiva.
Amlodipin påvirker ikke farmakokinetikken til atorvastatin, digoksin, etanol (drikker som inneholder alkohol), warfarin.
BKK, slik som verapamil og i mindre grad diltiazem, når det brukes samtidig med bisoprolol, kan føre til en reduksjon i myokardial kontraktilitet, en uttalt reduksjon i blodtrykk og svekket AV-ledning. Spesielt kan intravenøs administrering av verapamil til pasienter som tar betablokkere føre til alvorlig arteriell hypotensjon og AV-blokkering.
Sentralt virkende antihypertensiva(som klonidin, metyldopa, moxonidin, rilmenidin) når det brukes samtidig med bisoprolol, kan det føre til en reduksjon i hjertefrekvens og en reduksjon i hjertevolum, samt vasodilatasjon på grunn av en reduksjon i sentral sympatisk tonus. Brå seponering, spesielt før seponering av betablokkere, kan øke risikoen for rebound hypertensjon.
Kombinasjoner som krever forsiktighet
BKK, dihydropyridinderivater (for eksempel nifedipin), når de brukes samtidig med bisoprolol, kan de øke risikoen for å utvikle arteriell hypotensjon.
Hos pasienter med CHF kan risikoen for påfølgende forverring av hjertekontraktilitet ikke utelukkes.
Klasse I antiarytmika(for eksempel kinidin, disopyramid, lidokain, fenytoin, flekainid, propafenon), når det brukes samtidig med bisoprolol, kan det redusere AV-konduktivitet og myokardiell kontraktilitet.
Klasse III antiarytmika(f.eks. amiodaron) kan øke AV-ledningsforstyrrelser.
Parasympathomimetika når de brukes samtidig med bisoprolol, kan de øke AV-ledningsforstyrrelser og øke risikoen for utvikling av bradykardi.
Handling av betablokkere for lokal bruk (for eksempel øyedråper for behandling av glaukom) kan forsterke de systemiske effektene av bisoprolol (senke blodtrykket, senke hjertefrekvensen).
Hypoglykemisk effekt insulin eller orale hypoglykemiske midler kan øke. Betablokkade kan maskere tegn på hypoglykemi, spesielt takykardi. Slike interaksjoner er mer sannsynlige ved bruk av ikke-selektive betablokkere.
Midler for generell anestesi kan svekke reflekstakykardi og øke risikoen for å utvikle arteriell hypotensjon (se "Spesielle instruksjoner").
Hjerteglykosider når de brukes samtidig med bisoprolol, kan de føre til økt AV-ledningstid og utvikling av bradykardi.
NSAIDs kan redusere den antihypertensive effekten av bisoprolol.
Samtidig bruk av bisoprolol med beta-agonister (for eksempel isoprenalin, dobutamin) kan føre til en reduksjon i effekten av begge legemidlene.
Kombinasjonen av bisoprolol med adrenerge agonister som påvirker beta- og alfaadrenerge reseptorer (for eksempel noradrenalin, epinefrin) kan forsterke de vasokonstriktoreffekter av disse legemidlene som oppstår med deltakelse av alfa-adrenerge reseptorer, noe som fører til en økning i blodtrykket. Slike interaksjoner er mer sannsynlige ved bruk av ikke-selektive betablokkere.
Blodtrykksmedisiner, så vel som andre legemidler med mulig antihypertensiv effekt (for eksempel trisykliske antidepressiva, barbiturater, fenotiaziner), kan forsterke den antihypertensive effekten av bisoprolol.
Kombinasjoner å vurdere
Meflokin når det brukes samtidig med bisoprolol, kan det øke risikoen for bradykardi.
MAO-hemmere(med unntak av MAO-B-hemmere) kan forsterke den antihypertensive effekten av betablokkere. Samtidig bruk kan også føre til utvikling av en hypertensiv krise.
Rifampicin forkorter halveringstiden til bisoprolol noe. Som regel er ingen dosejustering nødvendig.
Ergotaminderivater når de brukes samtidig med bisoprolol, øker de risikoen for å utvikle perifere sirkulasjonsforstyrrelser.
Hypertensjon reduserer livskvaliteten og provoserer utviklingen av alvorlige komplikasjoner av målorganer. Du kan forhindre deres skade ved å bruke ny generasjon høyt blodtrykk piller De er syntetisert på en slik måte at de gir maksimal nytte, med et minimum antall bivirkninger og kontraindikasjoner. Mange moderne medisiner har andre fordeler, for eksempel en kombinert effekt på grunn av kombinasjonen av flere hovedingredienser i sammensetningen. Dette fenomenet gjør dem enda mer populære, siden det er nok å ta bare 1 tablett om dagen, i stedet for 2-3.
Funksjoner av moderne medisiner
Nye blodtrykksmedisiner stabiliserer funksjonen til hjertemuskelen, nervesystemet, nyrene og blodårene. Pasientens symptomer på hypertensjon lindres, utholdenhet til trening øker og en betydelig økning i motstand mot stressende situasjoner observeres.
Følgende liste over fordeler er typisk for nye generasjons blodtrykksmedisiner:
- De har en langvarig effekt på grunn av teknologien for langsom frigjøring av det viktigste aktive stoffet eller dets gradvise akkumulering i kroppen. På grunn av effekten de har, forbedrer nye blodtrykksmedisiner funksjonen til hjertet, nyrene og sentralnervesystemet innen 24 timer, og beskytter også mot angrep av arteriell hypertensjon.
- De er i stand til å påvirke utelukkende visse systemer i kroppen, og reduserer dermed sannsynligheten for å utvikle bivirkninger. Denne egenskapen til moderne medisiner er spesielt etterspurt blant eldre mennesker.
- De påvirker ikke den psyko-emosjonelle bakgrunnen til en person selv ved langvarig bruk.
- De forårsaker ikke bronkospasme, så bruken er tillatt selv for luftveissykdommer, i motsetning til de første generasjonene av betablokkere.
- Bidrar til å redusere hypertrofi (patologisk økning i massen til venstre ventrikkel). Enkle blodtrykkssenkende midler kan ikke effektivt utføre denne funksjonen.
- De påvirker ikke libido (seksuell lyst) og fysisk aktivitet til pasienten.
- Stimulere metabolske prosesser assosiert med lipider og urinsyre. For utdaterte diuretika av tiazidgruppen og betablokkere er en lignende effekt ikke typisk.
- Stimulerer utskillelsesfunksjonen til nyrene.
Slike egenskaper til ny generasjons høyt blodtrykksmedisiner vil forbedre pasientens livskvalitet og redusere sannsynligheten for komplikasjoner og bivirkninger betydelig. Blant ulempene med moderne nettbrett er de høye kostnadene.
Liste over nyeste nettbrett
Behandling for hypertensjon innebærer å ta medisiner for å senke blodtrykket. De er inkludert i listen over grupper nedenfor:
- diuretika;
- bate-adrenerge blokkere;
- kalsiumantagonister;
- ACE-hemmere;
- sartaner.
Hver gruppe har sine egne ulemper og fordeler. Forskere streber etter å utvide sitt utvalg, og skaper nye og mer effektive medisiner for å senke blodtrykket hvert år.
Diuretika
Diuretika brukes for å redusere mengden av overflødig fuktighet i kroppen. Den siste generasjonen medikamenter fra denne gruppen varer lenger og forårsaker mindre skade på pasienten. Du kan se listen deres nedenfor:

Beta-adrenerge blokkere hindrer adrenalin i å påvirke hjertemuskelen. Etter å ha tatt dem, faller pasientens blodtrykk, og risikoen for å utvikle komplikasjoner av hypertensjon reduseres. Nye legemidler fra denne gruppen skiller seg fra mer utdaterte alternativer i deres uttalte vasodilaterende effekt på grunn av blokkering av alfa-adrenerge reseptorer. Listen deres er som følger:
- "Bisoprolol" representerer en kardioselektiv gruppe. Det vil senke blodtrykket ved å blokkere utelukkende beta-1-blokkere lokalisert i hjertemuskelen. Effekten som gis beskytter den mot påvirkning av adrenalin, som et resultat av at intensiteten av myokardiske sammentrekninger reduseres, arytmi elimineres og blodårene utvides. Det anbefales ikke å bruke stoffet for bradykardi, hypotensjon og atrioventrikulær blokkering.
- "Celiprolol" blokkerer beta-1 og alfa-2 adrenerge reseptorer, og produserer en uttalt vasodilator og hypotensiv effekt. Når en stressende situasjon oppstår, reduserer det hjertefrekvensen og minuttvolumet av blod som pumpes, noe som beskytter mot høyt blodtrykk. Fordelen med stoffet er den lave sannsynligheten for å utvikle bronkospasme. Det anbefales ikke å bruke det i tilfelle kardiogent sjokk, bradykardi og atrioventrikulær blokkering.

ACE-hemmere
Angotensin-konverterende enzymhemmere forhindrer dannelsen av angiotensin II, som øker hjertefrekvensen og trekker sammen blodårene. Du kan se de nyeste blodtrykkssenkende legemidlene som representerer denne gruppen nedenfor:
- Ramipril hjelper til med å takle selv med den ondartede formen for hypertensjon. Det er også foreskrevet for diabetes, nefropati og venstre ventrikkel hypertrofi. Det øker cellenes følsomhet for insulin, forbedrer blodstrømmen i hjertet og nyrene, og reduserer motstanden i lungekarene. Det anbefales ikke å bruke stoffet for arteriell stenose og angioødem.
- Perindopril er foreskrevet til hypertensive pasienter som lider av hjertesvikt som en daglig medisin. Det forbedrer elastisiteten i arteriene og reduserer trykket i lungekapillærene. Ved langvarig bruk av stoffet begynner den omvendte prosessen med venstre ventrikkelhypertrofi. Det er kontraindisert hovedsakelig i tilfelle individuell intoleranse mot sammensetningen.
- Enalapril brukes for hypertensjon ledsaget av hyppige kriser. Effekten varer hele dagen og forsterkes av dens milde vanndrivende egenskaper. Legemidlet er spesielt verdsatt for å forbedre koronar og renal blodstrøm og redusere blodplateaggregering. Det er bedre å ikke bruke det for angioødem og porfyri.
Sartanere
Sartaner hemmer ikke produksjonen av angiotensin, men blokkerer reseptorene som oppfatter det, og det er derfor de skiller seg fra angotensin-konverterende enzymhemmere. Effekten som gis er mye mer pålitelig og har mindre sjanse for å utvikle bivirkninger. En liste over moderne medisiner for å senke blodtrykket fra denne gruppen kan ses nedenfor:

Kalsiumblokkere
Kalsiumantagonister blokkerer elementets inntreden i cellene i hjertet og blodårene. En lignende effekt manifesteres av en reduksjon i intensiteten av myokardiale sammentrekninger og vaskulær tone. Listen over nyere kalsiumkanalblokkere er som følger:

Moderne kombinasjonsmedisiner
Forskere har laget mange effektive legemidler med kombinert effekt mot høyt blodtrykk. Nedenfor er en liste over dem:

Moderne tabletter som brukes for høyt blodtrykk har et bredt spekter av virkning og er praktisk talt blottet for ulempene til tidligere generasjoner. De velges avhengig av pasientens tilstand og hans individuelle egenskaper. Det er tilrådelig å bruke kombinasjonsmedisiner bare når monoterapi er ineffektiv. Å foreskrive dem på egen hånd er farlig for helsen din, siden du må ta hensyn til kontraindikasjonene til flere aktive stoffer. Det anbefales at du overlater utarbeidelsen av et behandlingsregime til en erfaren kardiolog eller terapeut.
Nesten hver person som har hjerteproblemer eller lider av høyt blodtrykk er kjent med stoffet, fordi det vanligvis er det første legene foreskriver.
Dette høykvalitetsmedisinen, hvis aktive ingrediens er bisoprolol, har bevist seg selv, derfor brukes det ofte i kompleks behandling sammen med andre medisiner.
I instruksjonene for stoffet Concor er kompatibilitet med andre stoffer beskrevet spesielt nøye, siden det er en hel liste over medisiner som det er strengt forbudt å bruke det med. Vi vil snakke om dem i detalj i artikkelen vår.
Legemidlet, som tilhører gruppen av betablokkere, brukes med suksess til å behandle en hel rekke sykdommer i det kardiovaskulære systemet. Dens viktigste aktive ingrediens, bisoprolol, blokkerer effekten av adrenalin og andre katekolaminer, samt stimulerer nerveimpulser i sentralnervesystemet på hjertemuskelen.

Concor tabletter
Legemidlet har en mild effekt, men effekten observeres ikke umiddelbart, men bare etter et passende behandlingsforløp.
Som et resultat av inntak avtar frekvensen og styrken av hjertesammentrekninger, på grunn av hvilket behovet for hjertemuskelen for oksygen reduseres, i tillegg normaliseres hjerterytmen.
I motsetning til noen analoge legemidler, virker bisoprolol selektivt bare på hjertemuskelen, med praktisk talt ingen effekt på andre indre organer - bronkier, bukspyttkjertel, på grunn av hvilke sannsynligheten for bivirkninger er merkbart redusert.
 Legemidlet er foreskrevet i nærvær av følgende patologier:
Legemidlet er foreskrevet i nærvær av følgende patologier:
- høyt blodtrykk;
- hjerteiskemi;
- angina pectoris;
- stadium av kompensasjon for kronisk hjertesvikt.
Folk som regelmessig bruker dette stoffet som et kurs reduserer sannsynligheten for hjerteinfarkt og andre konsekvenser av hypertensjon.
Kompatibilitet med legemidler med lignende effekter
 Du bør være forsiktig med ulike sentralt virkende antihypertensiva, som Reserpin, Guanfacine, Moxonidine og Methyldop.
Du bør være forsiktig med ulike sentralt virkende antihypertensiva, som Reserpin, Guanfacine, Moxonidine og Methyldop.
Kombinasjonen deres kan føre til en kraftig forstyrrelse i hjerterytmen og en ytterligere trykkøkning.
Vær oppmerksom på andre medisiner som direkte eller indirekte reduserer blodtrykket, for eksempel antispasmodika, diuretika, barbiturater, de kan også øke effekten av stoffet og føre til et angrep av hypotensjon.
Men i noen tilfeller kan den behandlende legen foreskrive legemidler med antihypertensiv effekt sammen med Concor hvis han tror at det alene vil være ineffektivt, som regel er dette ett av følgende legemidler:
- Amlodipin, som brukes for høyt blodtrykk. Svaret på spørsmålet om Concor og Amlodipin kan tas vil imidlertid være negativt dersom det er hjertesvikt;
- med vanndrivende og vasodilaterende effekt, brukt ved hypertensjon, med et minimum av bivirkninger. Concor og Indapamid har god kompatibilitet;
- Noliprel- et annet medikament som kan redusere blodtrykket, som er klassifisert som potent;
- Cardiomanil– et legemiddel basert på aspirin, tidligere ofte brukt til å behandle hypertensjon. Er det mulig å ta Concor og Cardiomagnyl sammen? Basert på nyere studier er effektiviteten og sikkerheten tvilsom, og som regel er den foreløpig ikke foreskrevet.

Amlodipin tabletter
Ikke mindre farlig er å ta hjerteglykosider, som vanligvis brukes av personer med hjertesvikt når de brukes samtidig, ledning er svekket, noe som kan provosere atrioventrikulær blokkering.
Det er farlig å foreskrive Concor i kombinasjon med ulike adrenerge agonister som stimulerer alfa- og beta-reseptorer, i dette tilfellet kan det perifere trykket øke.Hvis du allerede tar dem, bør du slutte å ta dem og vente minst 2 uker før du begynner å bruke Concor.
Legen din bør fortelle deg alle medisinene du bruker, siden selv de som brukes lokalt kan øke effekten av å ta dem sammen, for eksempel betablokkere øyedråper for glaukom.
Legemidler som reduserer effektiviteten
Når du tar medisiner, bør det tas i betraktning at medisiner i motsatt retning svekker effekten. Først av alt inkluderer disse beta-agonister dobutamin eller isoprenalin.
 Nedenfor er en hel liste over medisiner som negativt påvirker effektiviteten av å ta Concor, inkludert:
Nedenfor er en hel liste over medisiner som negativt påvirker effektiviteten av å ta Concor, inkludert:
- kvinnelige kjønnshormoner østrogener;
- glukokortikosteroider (hydrokortison, prednisolon, deksametason, etc.);
- antiinflammatoriske ikke-steroide legemidler (acetylsalisylsyre, analgin, paracetamol, etc.).
Det er ikke nødvendig å slutte å ta dem når du behandler hypertensjon, men det bør tas i betraktning at effekten vil være lavere og legens oppmerksomhet bør være fokusert på dette, i noen tilfeller kan han øke dosen.
Medisiner som skal tas med forsiktighet
 Det er spesielle instruksjoner for personer med diabetes.
Det er spesielle instruksjoner for personer med diabetes.
Hvis de bruker insulin og hypoglykemiske medisiner i tabletter, må de ta hensyn til at bispoprolol, den viktigste aktive ingrediensen i Concor, forsterker effekten.
En ytterligere fare ved samtidig administrering er at Concor reduserer manifestasjonene av takykardi, som hos diabetikere er et signal om en reduksjon i blodsukkernivået, på grunn av at pasienten kan gå glipp av et farlig symptom og et hypoglykemisk koma kan utvikle seg.
Video om emnet
Instruksjoner for bruk av stoffet:
Som du kan se, er listen over medisiner som ikke anbefales å tas sammen med Concor svært omfattende. Noen kombinasjoner reduserer rett og slett effektiviteten av å ta stoffet, og noen kan føre til svært ubehagelige konsekvenser. Det er grunnen til at dette stoffet bare skal foreskrives av en lege, etter å ha diskutert med pasienten alle medisinene han bruker for øyeblikket. Fortell legen din ikke bare om sertifiserte legemidler fra apotekkjeden, men også om kosttilskudd og urter, hvis du tar dem.





